磁共振在强直性脊柱炎骶髂关节病变诊断中的价值
王 雨,毛明伟,陈家飞
(重庆市肿瘤研究所,重庆 400030)
磁共振在强直性脊柱炎骶髂关节病变诊断中的价值
王 雨,毛明伟,陈家飞
(重庆市肿瘤研究所,重庆 400030)
目的探讨磁共振在强直性脊柱炎骶髂关节病变诊断中的临床应用价值。方法选择100例强直性脊柱炎骶髂关节病变患者,分别使用CT以及MRI对上述患者进行扫描检查,观察并比较2种检查方法对异常骨质以及患者病变分级的检查情况。结果MRI检查对异常骨质的检出率明显高于CT检查(P<0.05),且MRI检查对于Ⅰ级以下(包含Ⅰ级)强直性脊柱炎骶髂关节病变的检出率高于CT检查(P<0.05) ,而对于Ⅱ级以上(包含Ⅱ级)强直性脊柱炎骶髂关节病变,MRI检查与CT检查对病变的检出率比较差异无统计学意义(P>0.05)。结论与CT检查比较,MRI检查能更好地检出骨质异常病变,且对于早期强直性脊柱炎骶髂关节病变患者能进行更准确的诊断。
MRI;CT;强直性脊柱炎;骶髂关节病变
作为一种血清阴性脊柱关节病变性疾病,强直性脊柱炎发病原因多包含环境以及遗传两方面,临床上该疾病发病人群以年轻人为主,其早期表现多为骶髂关节病变,无其他临床特异性症状和体征,随着病情的发展,逐渐累及到脊柱而导致骨性强直的发生,若未给予及时有效治疗,则会给患者生活质量带来严重的影响[1-2]。因此,早期诊断强直性脊柱炎骶髂关节病变具有重要的临床意义,而影像学检查能有效诊断该疾病,是一种必不可少的辅助检查手段[3]。随着影像学检测技术的不断进步与发展,临床上强直性脊柱炎骶髂关节病变的诊疗水平也有了巨大进步[4]。为了探讨MRI在强直性脊柱炎骶髂关节病变诊断中的临床应用价值,本研究随机选择我院2012年12月—2013年12月收治的100例强直性脊柱炎骶髂关节病变患者作为研究对象,分别使用CT和MRI进行扫描检查,现将其结果报道如下。
1 临床资料
1.1一般资料 随机选择我院上述时期收治的100例强直性脊柱炎骶髂关节病变患者作为研究对象,所有患者均按照WHO制定的相关诊断标准确诊[5]。患者均意识清醒,未患有风湿、类风湿疾病、外周性关节炎以及精神性相关疾病。实验室检查发现,患者人类白细胞抗原检查为阳性,其临床表现为髂关节以及腰骶部有不同程度的僵硬、疼痛等,同时活动受限或腿部出现麻木、晨僵等现象。通过对患者查体发现,脊柱活动严格受到限制,同时骶髂关节有叩击痛和压痛。本研究是在我院伦理委员会批准下进行,且患者均签署知情同意书,自愿参加本次研究。其中男52例,女48例;年龄21~52(32.2±2.8)岁;患病时间0.5~6.6(2.2±0.4)年。
1.2检查方法 每位患者均由一位具有扎实专业知识和丰富临床经验的医师在同一天进行MRI扫描和螺旋CT低剂量扫描2种检查。MRI扫描:该检查所选仪器为1.5Tsymphony超导磁共振扫描仪(Simens公司,德国)。患者保持仰卧位姿势,其正中矢状位与床面长轴中位线方向保持一致,双侧骶髂关节进行斜冠状位体线圈扫描,其扫描层厚设置为4mm,扫描序列选择如下:梯度回波T2TR660/TE15,二次图像采集,翻转角度设置为250°,矩阵设置为256×129;快速自旋回波序列(FSE)、TR450、TEminFull,三次图像采集,矩阵设置为320×224;快速自旋回波序列(TSE)、TR4000/TE85、四次图像采集、矩阵设置为384×224,最后观察图像中骶髂关节的信号以及形态的变化情况。由2位资深放射科医师对所有MRI扫描结果进行独立的观察和分析。CT低剂量扫描:该检查所选仪器为EspritPlus全身螺旋CT机(Simens公司,德国)。患者保持仰卧位姿势,然后头部先进入机器,其扫描方法按照立方体像素扫描,即最先扫描骶髂关节的向上部分,并逐次向下进行扫描,直至整个骶髂关节的扫描完成。在CT低剂量扫描过程中,其电压设置为130kV,电流设置为60mA,层厚设置为5mm,间距设置为5mm,最后观察软组织窗以及骨窗。由2位资深放射科医师对所有CT低剂量扫描结果进行独立的观察和分析。
1.3评价指标 比较2种扫描方法对异常骨质的检出率,同时对患者病变分级(0级、Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级)进行检查。
1.4病变分级评价标准 强直性脊柱炎病变分级按照该疾病诊断标准(纽约标准,1984年修订)进行评价[6]。0级:检查结果无任何异常表现;Ⅰ级:检查结果表现增粗的骨小梁并发生紊乱,同时可见毛糙的骨性关节面;Ⅱ级:检查结果表现非对称性或对称性骨质破坏,呈虫蚀样。由于患者不同的病情,骨质破坏区域可发现骨质增生硬化,其病变程度大小不等,但也可见正常的关节间隙;Ⅲ级:检查结果可见与Ⅱ级类似的病变情况,但患者关节间隙变狭窄或增宽,甚至有部分关节发生强直;Ⅳ级:检查结果可见Ⅲ级病变,且患者关节完全发生强直。
1.5统计学方法 采用SPSS18.0软件对本次研究结果进行统计学处理,并采用百分比形式表示计数数据,使用2检验进行统计学分析。P<0.05为差异有统计学意义。
2 结 果
2.12种检查方法影像学表现比较 通过CT检查结果发现,其关节间隙变窄且模糊不清,同时关节面骨质呈现锯齿状,破坏较为严重,同时也可见多发小囊变。其受累部位主要见于关节中下部位,尤以髂骨侧最为明显。通过MRI检查结果发现,其关节软骨可见炎性水肿,且T2呈现高信号以及T1呈现低信号;关节软骨破坏较为严重,且T2呈现高信号以及T1呈现低信号,同时伴不均匀的信号,且强度大小不一;关节积液呈现长T2以及T1;关节面下可见脂肪沉积,且TIWI和T2WI均呈现带状高信号。
2.22种检查方法骨质异常检出率比较 对于骨质侵蚀、骨质硬化以及骨质囊变3种骨质异常情况,MRI检查检出率分别为59%,77%和85%,而CT检查检查率分别为38%,56%和69%。MRI检查对异常骨质的检出率明显高于CT检查(P<0.05)。见表1。
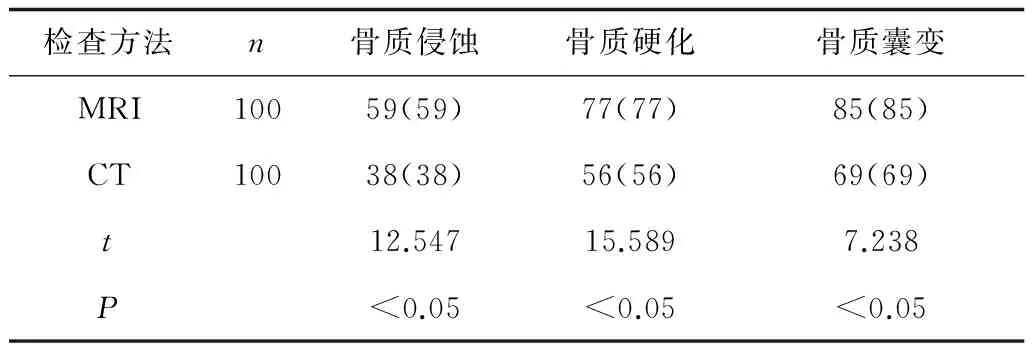
表1 2种检查方法骨质异常检出率比较 例(%)
2.32种检查方法病变分级检查情况比较MRI检查对于Ⅰ级以下(包含Ⅰ级)强直性脊柱炎骶髂关节病变的检出率高于CT检查(P<0.05),而对于Ⅱ级以上(包含Ⅱ级)强直性脊柱炎骶髂关节病变,MRI检查与CT检查对病变的检出率比较差异无统计学意义(P>0.05)。见表2。
3 讨 论
临床上强直性脊柱炎多为中轴关节慢性炎性病变表现,作为一种全身性疾病,该疾病主要累及关节和组织包括四肢关节、骶髂关节、关节周围组织以及脊柱旁软组织,如果不给予有效治疗,则会逐渐演变成为骨性强直[7]。在发病早期,其症状表现不明显,仅使骶髂关节受累,多表现为腰部疼痛感,但疼痛具体部位难以确定,或患者表现为臀部骶髂关节深处略感疼痛,且早晨症状尤为明显,而后症状逐渐减轻[8]。随着病情的发展,在疾病晚期常累及到脊柱,其表现为肋椎关节受累且患者活动功能受限[9]。临床研究结果表明,强直性脊柱炎病程长,且具有较高的致残率。如果不给予及时有效的诊疗措施,则会严重影响患者的生活质量[10-11]。因此,对强直性脊柱炎进行早期诊断并治疗具有重要的临床意义。
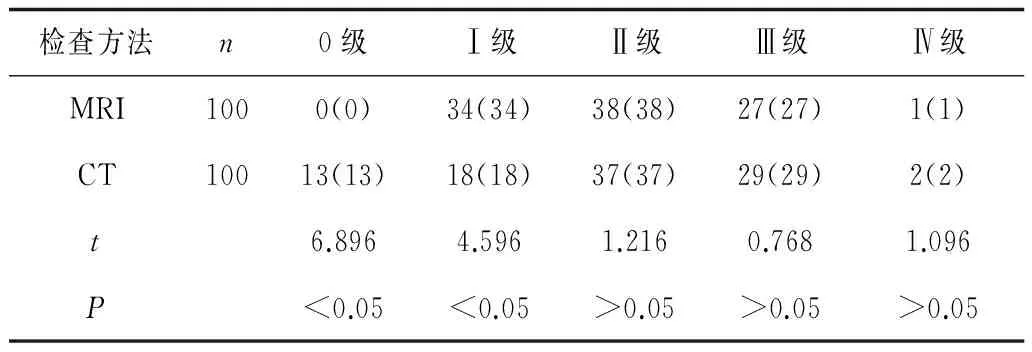
表2 2种检查方法病变分级检查情况比较 例(%)
强直性脊柱炎早期多累及骶髂关节,而对于强直性脊柱炎骶髂关节病变的早期诊断手段多为放射性检查,主要包括X射线平片、CT以及MRI扫描等[12]。作为一种早期影像检查方法,X射线平片诊断敏感性较差,其漏诊率较高[13-14]。随着医学影像学的不断发展,CT以及MRI等扫描方法在临床上得到了广泛使用,也包括对强直性脊柱炎骶髂关节病变的诊断治疗。
与X射线检查比较,CT扫描具有更高的分辨率,其扫描影像能更清楚地显示,且扫描的组织解剖结构没有任何重叠阴影。另外,该检查方法敏感性较高,当扫描早期骶髂关节病变时,不仅能更清晰地显示出骶髂关节的整个解剖结构,同时还能清楚地显现出各种病变关节的细微改变包括关节面的侵蚀、强直和硬化以及关节间隙的细小变化。当关节旁软组织以及关节软骨发生炎症时,CT不能很好地显示其病变。尽管CT能评估骶髂关节出现Ⅲ级以上(包含Ⅲ级)炎症,然而对于Ⅱ级以下(包含Ⅱ级)骶髂关节炎症时,CT却无法准确进行评估。作为一种更加灵敏的检查手段,MRI扫描能解决这一问题,该方法能够准确评估骶髂关节病变,特别是关节软骨和软组织密度的改变。另一方面,对于其他早期病变如髓腔内水肿、脂肪浸润等,MRI扫描也能对其进行准确评估。对于急性炎性改变如滑膜炎和骨髓水肿等病变,MRI能早期进行诊断,而CT或X射线平片检查均不能显示病变。同时在诊断强直性脊柱炎骶髂关节病变的过程中,X射线平片检查仅是一种较为基本的方法,该方法仅能发现该疾病中期或晚期的病变情况。相较X射线平片检查而言,CT检查能更好地显示骨质的病变情况。相较上述2种影像学检查手段,MRI早期诊断价值更具优越性,也能区别病变处于相对静止期还是活动期,同时该检查方法也能够用于疾病治疗效果的评价。
相较X射线平片而言,CT分辨率较高,敏感性更优,且该检查方法层面没有干扰,因此,本研究主要探讨MRI与CT对强直性脊柱炎骶髂关节病变的诊断价值。本研究结果表明,MRI检查对异常骨质的检出率明显高于CT检查(P<0.05),分析其原因,与CT对于软骨异常、骨髓水肿等病变无法清晰显示有关。且MRI检查对于Ⅰ级以下(包含Ⅰ级)强直性脊柱炎骶髂关节病变的检出率高于CT检查(P<0.05),而对于Ⅱ级以上(包含Ⅱ级)强直性脊柱炎骶髂关节病变,MRI检查与CT检查对病变的检出率差异无统计学意义(P>0.05)。其结果也表明,MRI扫描能更准确地发现Ⅱ级以下强直性脊柱炎骶髂关节病变。这与李光等[15]研究结论一致。分析其原因,主要是由于低级别病变的病变部位仅位于关节滑膜的软骨,CT检查手段无法明显发现其形态改变,难以达到良好的诊断效果,而MRI具有较高分辨率,能更清晰地显示软骨组织的病变情况。
综上所述,对于强直性脊柱炎骶髂关节病变,CT和MRI扫描均表现出各自的优势,CT具有较高的分辨率,能较准确对病变进行诊断,然而无法评估脂肪沉积以及关节软骨异常等病变情况,MRI扫描检查则能更好地显示,并能进行有效评估。因此,在诊断强直性脊柱炎骶髂关节病变的临床诊断过程中,选择合适的检查方式进行评估,而对可疑病变进行筛选时应该首选MRI检查。
[1] 朱利君,王利伟,钱少圭,等. 磁共振诊断强直性脊柱炎骶髂关节病变的价值[J]. 中国CT和MRI杂志,2012,10(5):86-88
[2] 董光佐,舒仁义. 早期强直性脊柱炎骶髂关节病变的X线、CT和MRI的诊断价值比较[J]. 中国地方病防治杂志,2014,29(S1):109
[3] 陈超,徐凯,郑燕,等. 强直性脊柱炎骶髂关节病变CT与MRI诊断比较[J].CT理论与应用研究,2012,21(3):557-562
[4] 王东,江华堂,陈武标,等.MRI与HLA-B_(27)诊断强直性脊柱炎骶髂关节病变的联合应用[J]. 中国CT和MRI杂志,2012,10(6):94-96;112
[5] 冯敏,张卫东,薛海林. 多层CT诊断强直性脊柱炎骶髂关节病变的价值[J]. 现代生物医学进展,2012,12(1):126-128
[6] 王继荣,刘成环,孙晓芹. 强直性脊柱炎骶髂关节的CT诊断价值[J]. 青海医药杂志,2013,43(2):73-75
[7] 王海波,张兴雨. 强直性脊柱炎64例骶髂关节病变CT表现分析[J]. 中国误诊学杂志,2011,11(1):184
[8] 陈瑞科,朱锐,史常勤,等.MRI多序列联合应用在强直性脊柱炎相关骶髂关节病变中的诊断价值[J]. 医学影像学杂志,2014,4(5):835-838
[9] 俞咏梅,徐亮,张锡龙,等.X线CT和MRI在强直性脊柱炎骶髂关节病变中的诊断价值[J]. 皖南医学院学报,2013,6(5):404-407
[10]ValentinSSchafer,MartinFleck,HerbertKellner.Evaluationofthenovelultrasoundscoreforlargejointsinpsoriaticarthritisandankylosingspondylitis:sixmonthexperienceindailyclinicalpractice[J].BMCMusculoskeletalDisorders,2013,14(6):358-364
[11] 陈辉,黄文起,褚爱鹏,等. 强直性脊柱炎骶髂关节病变的CT、MRI表现[J]. 中国中西医结合影像学杂志,2014,12(4):441-442
[12] 于勇,段海峰,杨创勃. 早期强直性脊柱炎骶髂关节病变90例X线平片、CT和MRI诊断对比分析[J]. 陕西医学杂志,2013,42(9):1214-1216
[13] 马亚宁,朱亚男,李小民,等. 早期强直性脊柱炎骶髂关节病变的X线CT和MRI对比研究[J]. 河北医学, 2013,19(1):3-6
[14] 姜耀秋. 早期强直性脊柱炎骶髂关节病变X线CT和MRI对比研究[J]. 河北医学,2014,13(7):1171-1173
[15] 李光,刘焦枝,王勇,等. 强直性脊柱炎骶髂关节早期病变的三种影像学特点及敏感性比较[J]. 海南医学,2012,23(12):81-82
10.3969/j.issn.1008-8849.2015.36.037
R593.23
B
1008-8849(2015)36-4085-03
2015-03-03

