全膝关节置换术中髌骨置换对关节功能及膝前痛的影响研究
何少斌,王舒甜,刘 平
(1. 湖北省十堰市太和医院(湖北医药学院附属医院),湖北 十堰 442000;2. 湖北医药学院附属东风公司总医院,湖北 十堰 442000)
全膝关节置换术中髌骨置换对关节功能及膝前痛的影响研究
何少斌1,王舒甜2,刘 平1
(1. 湖北省十堰市太和医院(湖北医药学院附属医院),湖北 十堰 442000;2. 湖北医药学院附属东风公司总医院,湖北 十堰 442000)
目的探讨全膝关节置换术中行髌骨置换对关节功能及膝前痛的影响。方法根据患者意愿,将行全膝关节置换术的68例膝关节骨性关节炎患者分为2组,2组均行全膝关节置换术,A组34例同时行髌骨置换,B组34例不进行髌骨置换。观察2组术前及术后膝关节功能评分,术后膝前痛及并发症发生情况。结果2组术后6周及3个月膝关节功能评分比较差异无统计学意义,术后6,12,24个月时A组膝关节功能评分明显高于B组(P均<0.05)。A组膝前痛发生率明显低于B组(P<0.05)。2组并发症发生情况比较差异无统计学意义。结论全膝关节置换术中予以患者髌骨置换能够显著改善患者的膝关节功能,明显降低患者术后膝前痛发生率,值得临床进一步研究探讨。
髌骨置换;全膝关节置换术;膝关节功能评分;膝前痛
骨性关节炎属于一种常见慢性关节病变,以继发性骨质增生为主要病变,同时也会出现关节软骨退变,尤其以老年女性患者居多[1-2]。髋关节、膝关节是多发部位,该病发病率会随着年龄增长而增加,为老年人常见关节病。骨性关节炎对人们生活造成了严重影响,并带来了诸多不便[3]。目前,人工全膝关节置换术被认为是最佳的治疗膝关节骨性关节炎的手段之一,可有效缓解疼痛,有效纠正患者下肢畸形,并可改善关节功能,提高生活品质,但目前在行置换术中有关髌骨的处理还不能达成共识,存在争议[4-5]。为了进一步探讨全膝关节置换术中髌骨置换的价值,笔者选取68例患者进行了对照研究,现将结果报道如下。
1 临床资料
1.1一般资料 选取2011年10月—2012年9月在十堰市太和医院骨科初次行全膝关节置换术的膝关节骨性关节炎患者68例,均符合膝关节骨关节炎诊断标准(美国风湿学会制定),非手术治疗6个月以上无明显效果,均为行单侧全膝关节置换术者。排除髌骨不稳定且有过伸膝装置重排术史者;髌骨切除或者炎性关节炎者;感染性关节炎或者有骨髓炎史者;有严重内科疾病限制了行走能力者;胫骨高位截骨者;双膝关节置换或者同时予以髋关节置换者;严重畸形或活动受限者。患者均自愿参加研究并签署知情同意书,本研究经本院伦理研究委员会审核通过。根据患者意愿分为A组(髌骨置换)和B组(非髌骨置换),每组34例,2组性别、年龄等基础资料比较差异均无统计学意义(P均>0.05),见表1。
1.2手术方法 2组患者均行全身静吸复合麻醉。在术前0.5 h静脉滴注1 g头孢替唑钠预防感染。患者取仰卧,在麻醉后留置导尿管,常规带上止血带,铺好无菌巾,碘酒与乙醇消毒处理,并使用无菌黏膜保护好患者皮肤。2组患者的手术均由同一组医生来操作。选择膝前正中切口,从髌旁内侧入路后将髌骨向外翻开,暴露出膝关节腔,松解髌韧带,将关节内外的半月板切除,松解关节周围组织,选择的假体均要求不保留后交叉韧带,对股骨远端可选择髓内定位,胫骨侧可髓外定位,在截骨后取合适假体。B组患者予以常规髌骨成形手术,使用咬骨钳去除髌骨周围骨赘,修复关节面使之其与股骨假体相应匹配,去除多余髌骨周围软组织后行去神经化处理。A组首先记录髌骨厚度,在髌骨导向器的引导下截骨,截骨后测量髌骨厚度并安装假体,再次测量厚度应恢复至原有厚度,在固定假体后,常规检验髌骨运动轨迹,固定好胫骨、股骨及髌骨假体,安装好聚乙烯衬垫,并检查膝关节对线情况,最后缝合切口,止血处理,并在关节囊周组织予以局部注射罗哌卡因镇痛,常规引流,逐步关闭切口后无菌敷料加压处理并包扎。
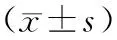
表1 2组一般资料比较
1.3术后处理 在术后24 h内,2组均要严密监测患者心电,并予以持续吸氧,在术后8 h开始使用低分子肝素钙抗凝,至术后第10天,1次/d。术后12 h给予头孢替唑钠1 g静脉滴注预防感染。在术后当日进行股四头肌等长收缩锻炼并进行趾屈运动以及主动足背伸锻炼。在术后第2天,拔除引流管,可下地小范围活动,手术次日行伸展锻炼以及被动屈曲,随后可循序加大锻炼幅度及频率,在术后1周,患者可屈曲90°,在术后2周可拆线,根据个人情况酌情出院。
1.4观察指标 观察2组术前及术后膝关节功能评分,术后膝前痛及并发症发生情况。膝关节功能采用美国膝关节协会制定标准即KSS评分来评定,从膝关节的稳定性、活动范围、行走距离来全面评价,满分100分。
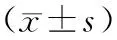
2 结 果
2.12组手术前后膝关节功能评分比较 2组患者术后膝关节功能评分均较术前明显提高(P<0.05);2组术后6周及3个月膝关节功能评分比较差异无统计学意义,术后6,12,24个月时A组膝关节功能评分明显高于B组(P均<0.05)。见表2。
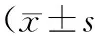
表2 2组膝关节功能评分比较,分)
2.22组术后膝前痛发生率比较 A组术后各时段膝前痛发生率明显低于对照组(P<0.05)。见表3。

表3 2组术后膝前痛发生率比较 例(%)
2.32组术后并发症发生情况 2组术后6周、3~24个月的随访均未出现髌骨骨折、脱位、假体松动等并发症。A组中仅有2例出现髌骨弹响,B组中1例出现髌骨弹响,2组比较差异无统计学意义(2=1.203,P=0.761)。
3 讨 论
目前,全膝关节置换术为治疗膝关节骨性关节炎的主要有效手段[6],但在全膝关节置换术中,常规性予以患者髌骨置换却没有被所有外科医师接受。不支持髌骨置换者认为,髌骨能够在周围软组织下保持正常的运动轨迹,可以维持原有的结构和张力,患者自身的髌骨要较假体更为符合正常的解剖特征以及运动力学,一旦行髌骨置换,就会改变原有结构特征,运动轨迹出现异常,也会增加并发症,如假体松动、髌骨骨折、关节部位弹响等;但支持髌骨置换者认为,在行全膝关节置换术术后,患者自身原有解剖结构及力学特征已经发生了彻底性改变,因此原有的髌骨运动轨迹已经随之变化,不经置换的髌骨就会与股骨假体产生摩擦而出现不良后果[7-9]。由于二者存在这样的问题,因此支持采取选择性置换者认为,可严密观察患者情况,依照髌骨磨损度来选择是否需要行髌骨置换,还有专家认为若关节病变严重,或者骨关节炎以及类风湿关节炎患者,均需要行髌骨置换。但无论髌骨置换与否,膝前痛都是全膝关节置换术术后最为常见的难治并发症。
本研究结果显示,2组术后6周及3个月膝关节功能评分比较差异无统计学意义,术后6,12,24个月时A组膝关节功能评分明显高于B组(P均<0.05)。A组膝前痛发生率明显低于B组(P<0.05)。2组并发症发生情况比较差异无统计学意义。可见置换组术后膝前痛发生率低,同时在24个月即最末次的随访发现,2组均未出现因膝前痛而再次予以手术者。国外研究认为[10-12],通过髌骨置换能够减少膝前痛的发生以及翻修率,且之所以发生膝前痛,与手术操作技术如股骨与胫骨假体间匹配不完善、假体位置不正、髌骨腔隙填塞过度等有关,此外还与软组织问题如滑囊炎、肌腱炎等有关,同时也与交感反射营养不良有一定关系[13]。国内多数学者认为,膝前痛的发生与髌骨的外移与倾斜有一定关联[1,14],同时患者自身因素、假体设计匹配等因素均会影响术后发生膝前痛[15]。在本研究中,经测量发现髌骨的倾斜角、移位情况等均在能够接受范围,可见与术后膝前痛的发生无直接相关,但髌骨的不稳定与膝前痛的发生是否有关系,有待进一步研究。
总之,膝关节骨性关节炎行全膝关节置换术中予以髌骨置换可明显改善膝关节功能以及降低术后膝前痛发生率,但目前是否完全予以髌骨置换还是有一定的异议,因此仍旧需要大量的多中心样本来随访对照,比较远期效果,为临床提供可靠依据。
[1] 罗世兴,赵劲民,苏伟,等. 膝关节骨关节炎患者初次全膝关节置换术中选择髌骨置换的Meta分析[J/CD]. 中华关节外科杂志:电子版,2010,4(4):451-455
[2] 周健. 老年人全膝关节置换术中髌骨置换的临床效果[J]. 中国老年学杂志,2015,35(7):1829-1830
[3] 张启栋,郭万首,刘朝晖,等. 膝关节置换术中髌骨置换与非髌骨置换比较的Meta分析[J]. 中国矫形外科杂志,2010,18(1):17-21
[4] 徐建平,徐卫东,林国兵,等. 双膝骨关节炎患者行小切口单髁置换术与全膝关节置换术临床疗效对比分析[J]. 中华外科杂志,2013,51(2):157-160
[5] 袁毅. 膝关节骨性关节炎的治疗进展[J]. 西部医学,2011,23(8):1600-1602
[6] 张发元,段广斌,钟进军,等. 全膝关节表面置换术治疗晚期膝骨关节炎的疗效观察[J]. 临床医药实践,2014,23(11):828-829
[7] 孙长鲛,周勇刚. 膝关节置换术后失败的原因分析[J/CD]. 中华关节外科杂志:电子版,2014,8(5):652-657
[8] Bhattee G,Moonot P,Govindaswamy R,et al. Does malrotation of components correlate with patient dissatisfaction following secondary patellar resurfacing[J]. Knee,2014,21(1):247-251
[9] 杜晋强,王小虎,卫小春,等. 全膝关节置换术中髌骨处理的研究进展[J]. 中国矫形外科杂志,2013,21(23):2367-2370
[10] Honsawek S,Deepaisarnsakul B,Tanavalee A,et al. Relationship of serum IL-6,C-reactive protein,erythrocytesedimentation rate,and knee skin temperature after total knee arthroplasty:a prospective study[J]. Int Orthop,2011,35(1):31-35
[11] Della Valle C,Parvizi J,Bauer TW,et al. American Academy of Orthopaedic Surgeons clinical practice guideline on:the diagnosis of periprosthetic joint infections of the hip and knee[J]. J Bone Joint Surg Am,2011,93(14):1355-1357
[12] Petersen W,Rembitzki IV,Brüggemann GP,et al. Anterior knee pain after total knee arthroplasty:a narrative review[J]. Int Orthop,2014,38(2):319-328
[13] Thyssen JP,Menné T,Schalock PC,et al. Pragmatic approach to the clinical work-up of patients with putative allergic disease to metallic orthopaedic implants before and after surgery[J]. Br J Dermatol,2011,164(3):473-478
[14] 潘京华,查振刚. 初次膝关节置换术后膝部疼痛原因分析及处理方法[J/CD]. 中华关节外科杂志:电子版,2015,9(2):252-256
[15] 程鹏,杨自权,白洁玉,等. 全膝人工关节置换术髌骨置换与否[J]. 中国矫形外科杂志,2013,21(11):1097-1101
10.3969/j.issn.1008-8849.2015.30.023
R318.17
B
1008-8849(2015)30-3368-03
2014-12-28

