自发性凸面蛛网膜下腔出血的临床和影像学特点
杜万良,荆京,王伊龙,王拥军
自发性大脑凸面蛛网膜下腔出血(convexal subarachnoid hemorrhage,cSAH)是指大脑凸面的非创伤性出血,位于1个或几个相邻脑沟内,不累及相邻的脑实质,不进入纵裂、侧裂、基底池或脑室[1]。cSAH是一类不同于动脉瘤性蛛网膜下腔出血的脑血管疾病,临床上比较少见。学者依据单个的病例报道或小的病例组研究提出了各种病因,包括可逆性脑血管收缩综合征(reversible cerebral vasoconstriction syndrome,RCVS)、脑淀粉样血管病(cerebral amyloid angiopathy,CAA)、血管炎、烟雾病、颅内静脉系统血栓、脑动脉狭窄或闭塞、脑动脉夹层、硬脑膜动静脉瘘、动静脉畸形、海绵状血管瘤、凝血障碍、脑脓肿、颅内肿瘤等[2-3]。目前国际上对cSAH的认识差异较大,对其特征了解不多,对病因和发病机制的认识非常有限。本研究的目的是在较大的患者群体中对cSAH的临床特点和影像学表现进行总结,并探讨血管因素在发病机制中的作用。
1 对象与方法
1.1 研究对象 连续收集2001年12月~2013年1月间在首都医科大学附属北京天坛医院神经病学中心住院或急诊就诊的cSAH患者。cSAH定义为出血局限于1个或几个相邻的脑沟,基底池、脑室、侧裂、脑实质中没有出血,发病前无外伤[1]。cSAH依据计算机断层扫描(computed tomography,CT)或磁共振成像(magnetic resonance imaging,MRI)诊断。cSAH在CT上表现为大脑凸面脑沟内的高密度;在脑MRI上表现为大脑凸面脑沟内的异常信号,T1加权序列为高信号,T2加权序列为低信号。1.2 方法 对入选患者进行回顾性分析,收集的数据包括人口学、病史、临床表现和神经影像。人口学包括年龄、性别;病史包括高血压、糖尿病、脂代谢紊乱、冠状动脉粥样硬化性心脏病、心房颤动、吸烟、饮酒、短暂性脑缺血发作(transient ischemic attack,TIA)病史、脑梗死病史、脑出血病史、颈动脉内膜剥脱术史、颈动脉支架史、大脑中动脉支架史、当前服用抗血小板药物、当前服用抗凝药物等。临床表现包括头痛、痫性发作、意识丧失、肢体无力、麻木、构音障碍、失语、视物不清等神经系统新发症状和体征。脑影像学资料收集出血部位、脑血管异常等。脑血管异常的诊断主要依靠CT、MRI、数字减影血管造影(digital subtraction angiography,DSA)。CT包括平扫、增强、动脉造影、静脉造影、灌注等;MRI包括T1加权像、T2加权像、液体衰减反转恢复序列(fluid-attenuated inversion recovery,FLAIR)、弥散加权像(diffusion weighted imaging,DWI)、动脉造影、静脉造影、T1增强、T2*、磁敏感加权(susceptibility weighted imaging,SWI)序列。脑动脉狭窄率按照北美症状性颈动脉狭窄试验(North American Symptomatic Carotid Endarterectomy Trial,NASCET)公式计算[4]:[(狭窄远端正常直径-狭窄段最窄直径)/狭窄远端正常直径]×100%,脑动脉狭窄率≥50%记录为脑动脉狭窄。影像资料由一名神经放射科高级职称医师及一名神经内科高级职称医师共同判读,确定病变部位和性质。患者初次就诊及随访的影像学资料都被纳入研究范围,以获得尽可能充分的血管评估。
1.3 统计学方法 采用描述性方法进行统计学分析,计量数据不符合正态分布,用中位数和四分位数表示,对计数资料用率表示。统计分析使用Microsoft Exel 2010软件。
2 结果
本研究共纳入符合cSAH诊断标准的患者54例。其中男性34例(63%),女性20例(37%),中位数年龄58.5(48.8,70.8)岁;37例为住院患者,17例为急诊就诊但未住院患者。患者中脑血管病危险因素患病率较高:脂代谢紊乱23例(42.6%),高血压21例(38.9%),糖尿病11例(20.4%),吸烟8例(14.8%),脑梗死病史7例(13.0%),饮酒史7例(13.0%),服用抗血小板药物3例(5.6%),冠状动脉粥样硬化性心脏病史2例(3.7%),颈动脉支架史1例(1.9%),TIA病史1例(1.9%)(表1)。
2.1 临床表现 因急诊患者观察时间短,症状学描述不充分,所以临床表现部分只分析住院患者资料。37例住院患者的症状发生频率依次为头痛14例(37.8%)、肢体无力13例(35.1%)、麻木8例(21.6%)、构音障碍8例(21.6%)、痫性发作3例(8.1%)、意识丧失2例(5.4%)、失语2例(5.4%)、视物不清1例(2.7%)、无症状1例(2.7%);症状呈持续性21例(56.8%)、发作性16例(43.2%)。
2.2 影像学表现 54例患者中,出血多位于中央沟附近,额叶较多,顶叶次之,颞叶少见(表2)。39例完成了脑血管造影检查(CTA、MRA或DSA),结果显示病灶同侧颈内动脉/大脑中动脉狭窄或闭塞23例(59.0%),其中有3例合并对侧血管狭窄或闭塞。在23处动脉狭窄性病变中,大脑中动脉狭窄7例,大脑中动脉闭塞5例,颈内动脉狭窄5例,颈内动脉闭塞5例,颈总动脉分叉狭窄1例(表3)(图1)。出血病灶范围内均未发现动脉瘤。39例cSAH患者血管影像学表现在不同年龄、性别的分布特点为:50岁以上的cSAH患者(30例,76.9%)明显多于50岁及以下的患者(9例,23.1%),并且50岁以上的30例患者中,脑动脉狭窄或闭塞在各种病因中所占比例最高(66.7%),50岁及以下的9例患者中,脑动脉狭窄或闭塞少见(33.3%);就cSAH患者中脑动脉狭窄或闭塞者的数量和所占比例来说,男性(18/26,69.2%)多于女性(5/13,38.4%)(图2~3)。
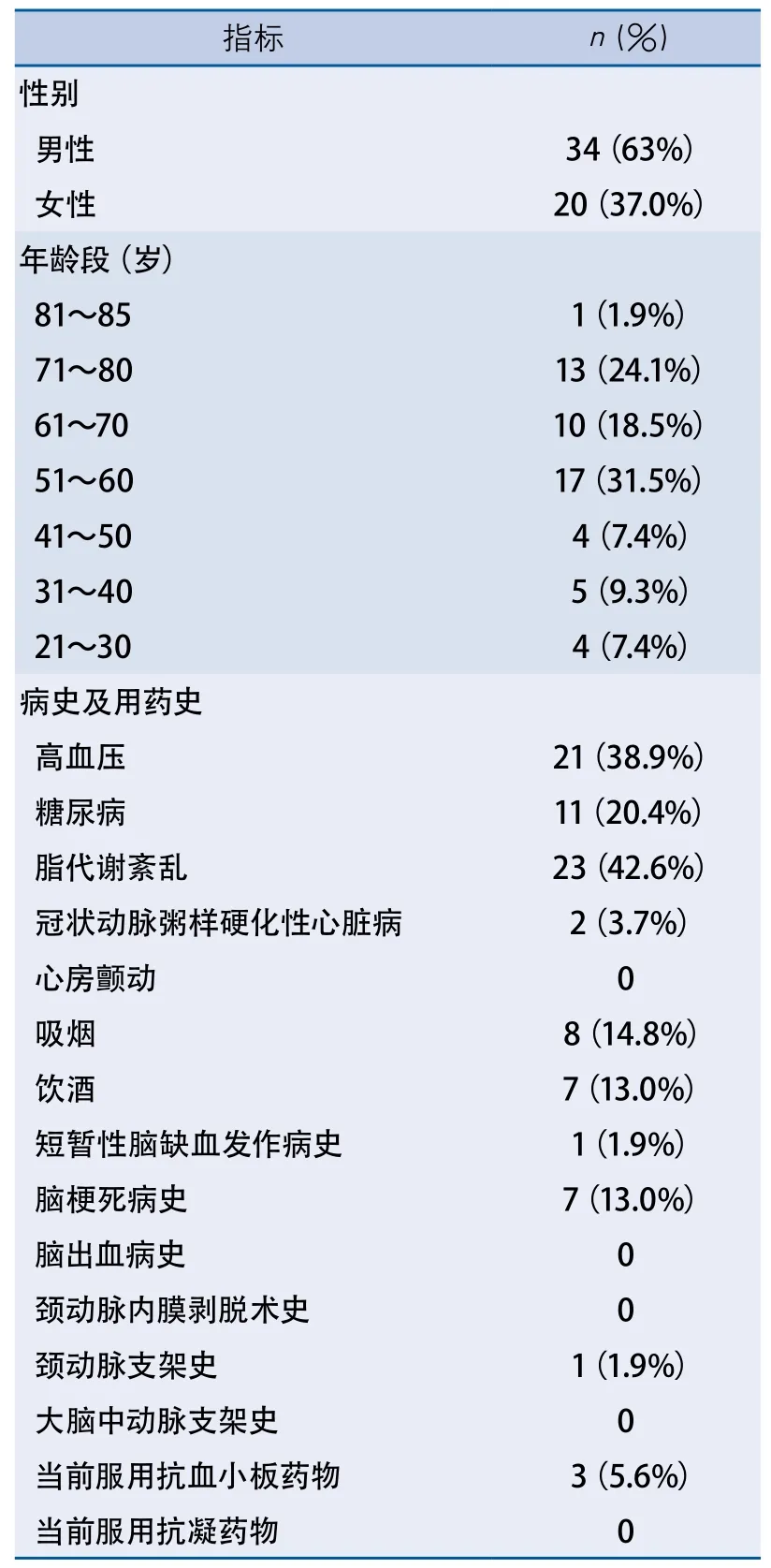
表1 54例患者的人口学特征

表2 54例患者出血的部位
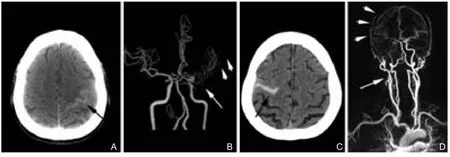
图1 病例1,男,40岁;A图:CT示左侧中央沟出血(黑箭头);B图:CTA示左侧大脑中动脉重度狭窄(白色长箭头),远端分支减少(白色短箭头)。病例2,男,71岁;C图:CT示右侧中央前沟出血(黑箭头);D图:MRA示右侧颈内动脉重度狭窄(白色长箭头),皮层侧支循环丰富(白色短箭头);CT:计算机断层扫描;CTA:CT血管造影;MRI:磁共振成像;MRA:磁共振血管造影

表3 39例有脑血管造影患者的影像学表现
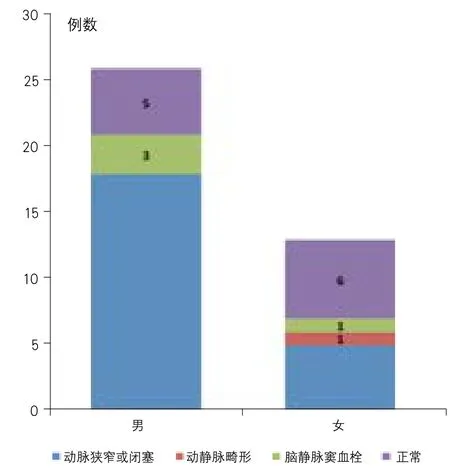
图2 不同性别的血管病变分布

图3 不同年龄段的血管病变分布
3 讨论
随着临床卒中团队和影像学的发展,研究者们得以在早期发现cSAH这样一类不同于动脉瘤性或外伤性蛛网膜下腔出血的病例。但由于病例数的缺乏和研究方法的局限,现有资料主要来自病例报道和病例组研究。加上人群和生活环境的差异,导致对这类患者的描述差异巨大[2,5-6]。
临床表现有提示病因的意义。Rico等研究发现,头痛在淀粉样血管病(cerebral amyloid angiopathy,CAA)引起的cSAH中非常少见,而剧烈的雷击样头痛多见于RCVS[7]。本组患者一半以上在早期有头痛,提示本组cSAH人群中CAA可能较少。在动脉瘤性蛛网膜下腔出血中,定位体征少见。本组患者中,偏身无力、偏身麻木、构音障碍等定位症状和体征出现频率较高,考虑主要原因可能是血流动力学障碍导致的短暂性脑缺血发作或脑梗死所致[8]。
Cuvinciuc等认为,cSAH的病因具有高度异质性。相对常见的原因有可逆性脑血管收缩综合征、脑淀粉样血管病、颅内静脉系统血栓、动静脉畸形等,比较少见的原因是脑动脉狭窄或闭塞、脑动脉夹层、血管炎等[3]。据Kumar等研究,60岁以下的患者,可逆性脑血管收缩综合征是cSAH的主要原因;而在老年患者,cSAH通常是由于脑淀粉样血管病[9]。而据Nakajima等的观察,一半以上的cSAH患者存在脑血管闭塞[10]。
本组研究发现,影像学发现的cSAH同侧脑动脉狭窄或闭塞占患者群体的一半以上。这从相关性上说明cSAH患者中脑动脉狭窄或闭塞并不少见。cSAH者合并的高血压、高脂血症等脑血管病危险因素多,50岁以上cSAH患者患者脑动脉狭窄或闭塞数量和比例明显高于50岁以下患者,cSAH患者男性多于女性,都提示在中国人中动脉粥样硬化性脑动脉狭窄或闭塞反倒有可能是cSAH最常见的病因,并且与脑血管病危险因素密切相关。在本组人群中,抗栓药物的使用率很低,提示cSAH的发生并非抗栓治疗的并发症。
关于脑动脉狭窄或闭塞如何导致cSAH?国外的一些个案研究提出了他们的假说。颅内外大血管狭窄或闭塞时,软脑膜动脉代偿性扩张。在血流量增大或压力升高时,这些小的代偿血管由于管壁薄弱而破碎或者血管通透性增高[11-12]。血管影像学提供了很多证据。一是
cSAH常常出现于分水岭区[3],二是通过MRI的FLAIR或其他序列可以观察到软脑膜上扩张的侧支血管[13],三是经颅多普勒检查可以观察到动脉搏动指数下降的低阻血流[6]。也有人认为慢性低灌注导致动脉远端缺血缺氧,进而引起血管新生,形成一些小的侧支血管,这些血管由于结构不佳而容易破裂。这个侧支代偿理论还可以部分解释其他血管病变继发的
cSAH,比如烟雾病[14]和大动脉炎[15]。灌注减少之后,远端缺血缺氧,血管新生,这些新生的侧支血管容易破裂。
在本研究中,观察到cSAH发生在中央沟附近的概率较高,此处为分水岭范围,部分支持了侧支代偿理论。在图1的病例2中,直观显示了一侧颈内动脉严重狭窄之后,皮层侧支明显增加,这也支持了侧支导致cSAH的发病机制假说。但是目前正式发表的所有病例均未提供灌注成像。如果存在侧支血流代偿,可以预期在灌注成像上有可能观察到相应皮层脑血容量(cerebral blood volume,CBV)增高、脑血流量(cerebral blood flow,CBF)正常、平均通过时间(mean transit time,MTT)和达峰时间(time to peak,TTP)延长等影像学改变[16]。这将是cSAH脑血管评估的重要方面,有助于鉴别血流动力学改变导致的cSAH和CAA导致的cSAH,因为后者不具有这些特点。
本研究是回顾性研究,无法用统一的方法对脑血管进行评估。入选的患者中只有部分患者接受了DSA检查,这意味着一些潜在的微小的动脉瘤、微小的动静脉畸形和微小的软脑膜或硬脑膜动静脉瘘会被漏诊。由于大部分患者未接受MRI的T2*序列或SWI序列检查,潜在的微出血会被漏诊。本研究样本量虽然比其他学者的研究有所增大,但不能涵盖各种病因,仍然会存在较大偏倚,有待更大规模的研究验证。
1 Beitzke M, Gattringer T, Enzinger C, et al. Clinical presentation, etiology, and long-Term prognosis in patients with nontraumatic convexal subarachnoid hemorrhage[J]. Stroke, 2011, 42:3055-3060.
2 Mangla R, Drumsta D, Alamst J, et al. Cerebral convexity subarachnoid hemorrhage:various causes and role of diagnostic imaging[J]. Emerg Radio, 2015, 22:181-195.
3 Cuvinciuc V, Viguier A, Calviere L, et al. Isolated acute nontraumatic cortical subarachnoid hemorrhage[J]. Am j Neuroradiol, 2010, 31:1355-1362.
4 Ferguson GG, Eliasziw M, Barr HW, et al. The North American Symptomatic Carotid Endarterectomy Trial :surgical results in 1415 patients[J]. Stroke, 1999,30:1751-1758.
5 Sakaguchi M, Kitagawa K, Okazaki S, et al. Sulcus subarachnoid hemorrhage is a common stroke subtype in patients with implanted left ventricular assist devices[J].Eur Neurol, 2015:n/a-n/a.
6 Geraldes R, Sousa PR, Fonseca AC, et al. Nontraumatic convexity subarachnoid hemorrhage:Different etiologies and outcomes[J]. J Stroke Cerebrovasc Dis,2014, 23:e23-e30.
7 Rico M, Benavente L, Para M, et al. Headache as a crucial symptom in the etiology of convexal subarachnoid hemorrhage[J]. Headache:The Journal of Head and Face Pain, 2014, 54:545-550.
8 Geraldes R, Santos C, Canhão P. Atraumatic localized convexity subarachnoid hemorrhage associated with acute carotid artery occlusion[J]. Eur Neurol, 2011,18:e28-e29.
9 Kumar S, Goddeau RP, Selim MH, et al. Atraumatic convexal subarachnoid hemorrhage:Clinical presentation, imaging patterns, and etiologies[J].Neurol, 2010, 74:893-899.
10 Nakajima M, Inatomi Y, Yonehara T, et al.Nontraumatic convexal subarachnoid hemorrhage concomitant with acute ischemic stroke[J]. J Stroke Cerebrovasc Dis, 2014, 23:1564-1570.
11 Kleinig TJ, Kimber TE, Thompson PD. Convexity subarachnoid haemorrhage associated with bilateral internal carotid artery stenoses[J]. J Neurol, 2009,256:669-671.
12 Chandra RV, Leslie-Mazwi TM, Oh D, et al.Extracranial internal carotid artery stenosis as a cause of cortical subarachnoid hemorrhage[J]. Am J Neuroradiol, 2011, 32:E51-E52.
13 Ertl L, Morhard D, Deckert-Schmitz M, et al. Focal subarachnoid haemorrhage mimicking transient ischaemic attack - do we really need MRI in the acute stage?[J]. BMC Neurol, 2014, 14:80.
14 Wu H, Song S, Zhang X, et al. Nonaneurysmal Subarachnoid hemorrhage and cerebral infarction associated with moyamoya disease[J]. J Craniofac Surg 2014, 25:e358-e359.
15 Shuaib UA, Kate M, Homik J, et al. Recurrent nonaneurysmal subarachnoid haemorrhage in Takayasu arteritis:is the cause immunological or mechanical?[J].BMJ Case Rep, 2013, 2013:r2013008825.
16 Lui YW, Tang ER, Allmendinger AM, et al.Evaluation of CT perfusion in the setting of cerebral ischemia:patterns and Pitfalls[J]. Am J Neuroradiol,2010, 31:1552-1563.
【点睛】
通过相对较多的病例分析提示脑动脉狭窄或闭塞可能是国人凸面蛛网膜下腔出血的重要原因。

