脑微出血与脑白质病变及腔隙性梗死关系研究
高中宝,赵杏丽,王振福,杨扬,管锦群,王婷,吴卫平
脑小血管病(cerebral small vessel disease,CSVD)是指脑内小的穿支动脉和小动脉(直径约40~200μm)、毛细血管及小静脉病变所导致的临床、影像学及病理学表现的综合征[1]。2008年的国际卒中会议和欧洲卒中会议上均提出了“小血管病引起大麻烦”的论点[2]。脑微出血(cerebral microbleeds,CMBs)是近年来CSVD研究领域的热点问题,T2*血管
加权成像(T2star weighted angiography,SWAN)以及磁敏感加权成像(susceptibilityweighted imaging,SWI)技术在临床上的应用大大提高了CMBs的检出率[3]。作为CSVD的重要影像学表现,CMBs常常与脑白质病变(white matter lesions,WML)和腔隙性梗死(lacunar infarcts,LI)同时出现在老年人脑内,而它们之间的关系尚不明确。本文对老年患者脑内CMBs与WML及LI之间的关系展开探讨。
1 对象与方法
1.1 研究对象 连续选取2010年2月至2012年2月解放军总医院南楼神经内科病房根据病史及头颅影像学检学确诊患有脑血管病或具有高血压、糖尿病、高脂血症等脑血管病危险因素者217例,包括短暂性脑缺血发作患者43例、缺血性卒中患者25例、出血性卒中患者4例、陈旧性脑梗死患者54例、陈旧性脑出血患者13例,以及具有高血压、糖尿病、高脂血症等脑血管病危险因素,但无明确脑血管病史者78例。本研究经我院伦理委员会批准,所有研究对象均签署知情同意书。
1.2 纳入标准 根据病史及头颅计算机断层扫描(computed tomography,CT)或头颅磁共振成像(magnetic resonance imaging,MRI)确诊的脑血管病患者;无明确脑血管病史但具有高血压、糖尿病、高脂血症等脑血管病危险因素者;年龄60~90岁;自愿配合头颅MRI检查者。
1.3 排除标准 存在MRI检查禁忌,如体内装有心脏起搏器及神经刺激器者、存有动脉瘤夹、眼球内金属异物者、金属异物(假牙、金属植入物、术后金属夹等);患有严重内科疾病;昏迷、精神异常、未控制的癫痫或心脏骤停者、严重外伤、幽闭综合征患者;正压性脑积水、共济失调等疾患者出现类似白质病损表现者。
1.4 方法 所有患者均完成MRI常规序列及SWAN序列检查。采集完整的一般临床资料:包括性别、年龄、受教育时间、吸烟、饮酒史等,脑血管病史、高血压、糖尿病、高脂血症等危险因素病史。所有MRI的判读的1名神经放射科医师及1名临床医师盲法完成。
1.4.1 影像学参数 采用GE公司1.5T的扫描仪,SWAN参数:重复时间=65.5 ms,回波时间=36 ms,偏转角=20度,接收带宽=+/-625,视野=24 cm,图像采集矩阵=384×320,1次激发,流动补偿、并行成像、加速因子2,层厚=2 mm。
1.4.2 腔隙性脑梗死 LI定义为头颅MRI显示脑内与脑脊液性质相似的长T1、长T2信号病灶,病灶直径2~15 mm,且DWI序列排除急性梗死灶[4]。根据LI的数量将LI严重程度分级:0级=无LI;1级=1~4个LI病灶;2级=5~10个LI病灶;3级=10个以上LI病灶[4]。
1.4.3 脑白质病分级标准 头颅MRI的T2加权成像(T2weight imaging,T2WI)见脑室旁或皮质下白质高信号病灶,病灶直径>5 mm[5]。按照Fazekas评分[6]和Scheltens改良量表[7](0~3分)将脑室旁白质高信号(peri-ventricular hyperintensities,PVH)和深部白质高信号(deep white matter hyperintensities,DWMH)分别评分。PVH评分:0分=无病变;1分=帽状或者铅笔样薄层病变;2分=病变呈光滑的晕圈;3分=不规则的脑室旁高信号,延伸到深部白质(图1)。DWMH评分:0分=无病变;1分=点状病变;2分=病变早期融合;3分=病变广泛融合(图2)。
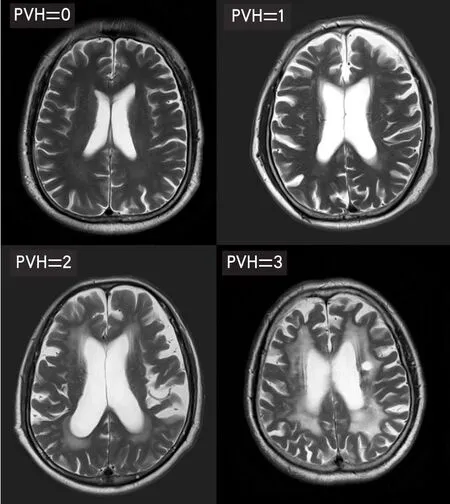
图1 脑室旁高信号评分PVH=0~3分注:PVH:脑室旁脑白质病变
1.4.4 CMBs定义 将SWAN序列上表现为直径2~5 mm的圆形点状低信号,并结合头颅CT及MRI常规序列排除钙化或铁沉积、血管流空影及海绵状血管瘤等类似影像表现[8]。
1.5 统计学处理 统计分析采用SPSS16.0统计软件进行数据处理和分析,计量资料资料采用( )表示,组间比较采用t检验;计数资料采用频数、百分数表示,组间比较采用χ2检验或精确的Fisher精确检验,计数资料相关分析采用person相关分析,等级资料相关分析采用spearman相关分析,P<0.05表示差异具有显著性。

图2 深部白质高信号评分DWMH=0~3分注:DWMH:深部脑白质病变
2 结果
2.1 基线资料 所有患者年龄60~96岁,平均(81±6)岁;其中男208例,年龄60~96岁,平均(81±9)岁,女性9例,年龄77~92岁,平均(87±5)岁。
2.2 CMBs与PVH的关系 将脑白质病变按PVH评分分为0~3级4组,分别比较各组间CMBs检出率,可见随着PVH严重程度增加,CMBs的检出率均逐渐上升,PVH=0级的103例患者中CMBs检出率为24.3%,PVH=1级的67例患者CMBs检出率为41.8%,而PVH=2~3级的患者CMBs的检出率显著升高,分别为67.7%和68.8%,各组间比较差异有显著性(P<0.001)(表1)。
2.3 CMBs与DWMH的关系 将脑白质病变按DWMH评分分为0~3级4组,分别比较各组间
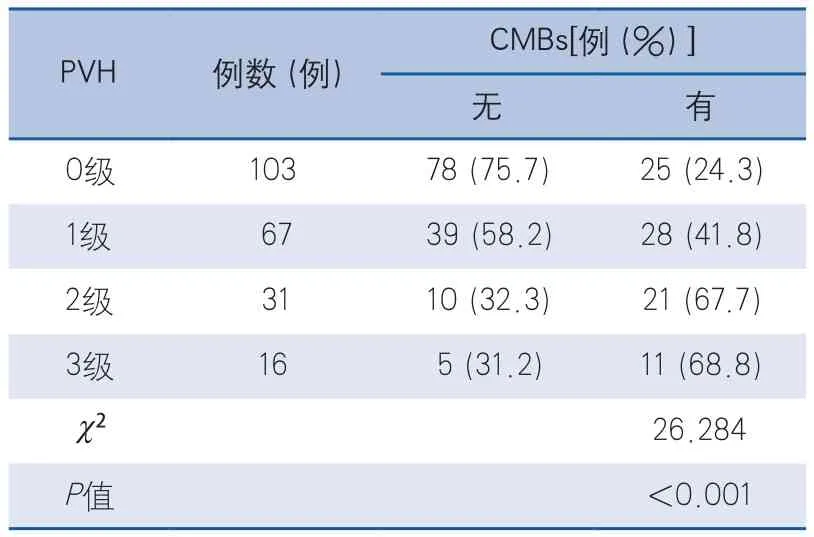
表1 CMBs与PVH的关系
CMBs的检出率,可见随着DWMH严重程度增加,CMBs的检出率均逐渐上升,DWMH=0级112例患者中CMBs的检出率为28.6%,DWMH=1级76例患者中CMBs的检出率为40.8%,而DWMH=2~3级患者CMBs的检出率显著升高,分别为75%和76.9%,各组间比较差异有显著性(P<0.001)(表2)。
2.4 CMBs与LI的关系 将LI严重程度按个数分为0~3级4组,比较各组间CMBs检出率,结果显示随着LI严重程度加重,CMBs检出率比例逐渐增高,104例LI 0级患者中CMBs检出率为28.8%,LI 1级患者中CMBs检出率为46.3%,而LI 2级患者中CMBs检出率为47.8%,而LI 3级患者检出率则高达75%,各组间比较差异有显著性(P=0.010)(图3)。
2.5 不同部位CMBs与WML及LI关系 对皮层及深部CMBs数量与WML、LI、年龄的相关性进行分析。皮层CMBs数量与PVH、DWMH严重程度分级rs分别为0.219与0.189,与LI无显著相关性;深部CMBs数量与PVH严重程度(rs=0.345)及深部白质DWMH严重程度分级(rs=0.346)相关,其次与LI亦相关(rs=0.281);深部及皮层CMBs数量与年龄均无显著相关。
3 讨论
CMBs的主要病理改变是微小血管周围的含铁血黄素沉积或吞噬有含铁血黄素的单核细胞,可能还包括少数微动脉瘤,同时还有细小动脉透明变性或淀粉样物质沉积。由于常规的CT和MRI无法显示,以往对于CMBs的诊断和研究都局限于尸检及活检病理资料。随着影像学技术的发展,上世纪90年代磁共振梯度回波成像(gradient-echo magnetic resonance imaging,GRE)技术的出现和应用使CMBs逐渐为人所知并日益受到重视。T2*加权GRE对出血甚至微小出血后的残余痕迹,尤其是含铁血黄素的沉积敏感性很高,而CMBs产生的顺磁性血液分解产物(包括含铁血黄素)导致局部磁场的不均匀,引起信号丢失,故在GRE上表现为圆形、质地均一、边缘清楚的局灶性信号缺失[8]。
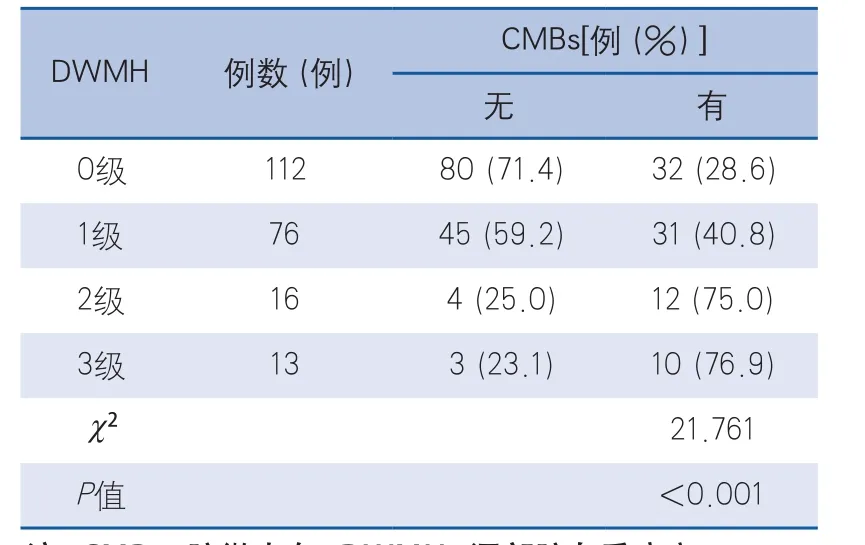
表2 CMBs与DWMH的关系
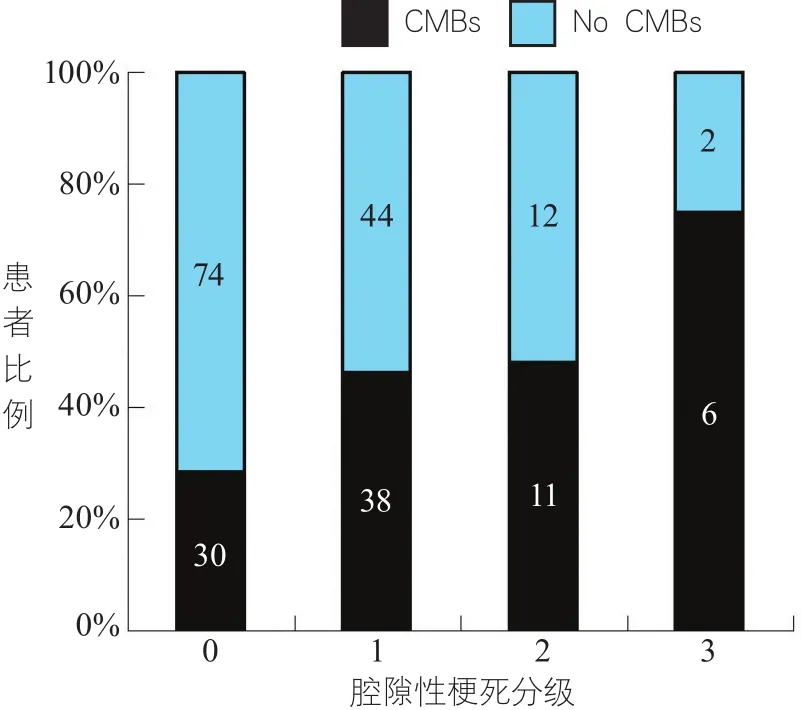
图3 不同腔隙性梗死分级CMBs检出情况注:柱内数字为患者例数,χ2=11.456,P=0.010。CMBs:脑微出血;No CMBs:无脑微出血
CMBs、WML及LI是老年人脑内最常见的CSVD影像学表现,Ueno等[9]认为尽管CMBs与WML均与CSVD有关,有时两者共存,但它们特点不同,出现CMBs病理学上代表含铁血黄素沉积,与脑小血管的出血性倾向有关,而WML意味着神经细胞的丢失,脱髓鞘改变和胶质增生。三者之间的关系究竟如何,目前尚不明确。但是国内张继红等[10]对261例缺血性卒中患者的观察,也发现高血压、WML程度及LI数量是CMBs的独立危险因素,脑内CMBs的数量与WML及LI严重程度显著相关。本研究结果显示随着WML严重程度加重,CMBs的检出率明显升高。
Yamada等[11]发现脑白质病变、脑出血及动脉硬化性脑梗死是CMBs的独立危险因素,且严重的脑白质病变与CMBs的关系更密切,与PVH和DWMH的相关系数分别为0.48和0.37,而相比之下年龄与CMBs的相关性则弱得多,相关系数仅为0.16,但该研究没有分析不同部位CMBs与WML及LI的关系。Vernooij等[12]提出皮层的CMBs与脑淀粉样血管病关系密切,而深部的CMBs主要与高血压或动脉硬化有关。而本研究以CMBs的部位不同进行分层,结果发现深部CMBs与PVH及DWMH严重程度分级相关性更强,与LI亦明显相关,而皮层与LI无明显相关。与本研究结果类似,近期一项鹿特丹研究亦报道LI与深部及幕下CMBs关系密切,而与皮层CMBs无关[13]。本研究结果进一步印证了脑内不同部位CMBs的发病机制不同。
本研究仍存在一些不足之处,研究样本量不大,纳入对象均为军队离退休老干部,故男性居多,女性较少,可能存在一定的性别偏倚。
综上所述,本研究结果显示CMBs与WML、LI关系密切,随着WML和LI程度的加重,CMBs的检出率明显增高;与皮层CMBs相比,深部CMBs与侧脑室旁及深部脑白质病变、LI严重程度相关。
1 Pantoni L. Cerebral small vessel disease:from pathogenesis and clinical characteristics to therapeutic challenges[J]. Lancet Neurol, 2010, 9:689-701.
2 Hachinski V. World Stroke Day 2008:"little strokes,big trouble"[J]. Stroke, 2008, 39:2407-2420.
3 Greenberg SM, Vernooij MW, Cordonnier C, et al. Cerebral microbleeds:a guide to detection and interpretation[J]. Lancet Neuro, 2009, 8:165-174.
4 van der Flier WM, van Straaten ECW, Barkhof F, et al.for the LADIS study group. Small vessel disease and general cognitive function in non-disabled elderly:the LADIS study[J]. Stroke, 2005, 36:2116-2120.
5 Breteler MM, van Swieten JC, Bots ML, et al. Cerebral white matter lesions, vascular risk factors, and cognitive function in a population-based study:The Rotterdam Study[J]. Neurology, 1994, 44:1246-1252.
6 Fazekas F, Kleinert R, Offenbacher H, et al. Pathologic correlates of incidental MRI white matter signal hyperintensities[J]. Neurology, 1993, 43:1683-1689.
7 Scheltens P, Barkhof F, Leys D, et al. A semiquantative rating scale for the assessment of signal hyperintensities on magnetic resonance imaging[J]. J Neurol Sci, 1993, 114:7-12.
8 Koennecke HC. Cerebral microbleeds on MRI:prevalence, associations, and potential clinical implications[J]. Neurology, 2006, 66:165-171.
9 Ueno H, Naka H, Ohshita T, et al. Association between cerebral microbleeds on T2*-weighted MR images and recurrent hemorrhagic stroke in patients treated with warfarin following ischemic stroke[J].AJNR Am J Neuroradiol, 2008, 29:1483-1486.
10 张继红, 田开语, 李雪松, 等. 缺血性卒中患者脑内微出血特点及危险因素的研究[J]. 中国卒中杂志, 2012,9:709-714.
11 Yamada S, Saiki M, Satow T, et al. Periventricular and deep white matter leukoaraiosis have a closer association with cerebral microbleeds than age[J]. Eur J Neurol, 2012, 19:98-104.
12 Vernooij MW, van der Lugt A, Ikram MA, et al.Prevalence and risk factors of cerebral microbleeds:the Rotterdam Scan Study[J]. Neurology, 2008, 70:1208-1214.
13 Poels MM, Vernooij MW, Ikram MA, et al. Prevalence and risk factors of cerebral microbleeds:an update of the Rotterdam scan study[J]. Stroke, 41, S103-106.
【点睛】
深部脑微出血与侧脑室旁及深部脑白质病变、腔隙性脑梗死密切相关。