妊娠合并外科急腹症的护理难点及对策
郑萍
妊娠合并外科急腹症的护理难点及对策
郑萍
急腹症是以急性腹痛为主要临床表现的腹腔内脏器病变的总称,早期症状往往不典型,病情危重,漏诊和误诊率高[1]。妊娠合并急腹症临床上较少见,由于孕妇特殊的解剖生理改变,加上某些诊断措施对孕妇禁忌,这就使得某些急腹症缺乏典型的症状和体征,给急腹症的诊治增加了困难。因此,在重视和提高妊娠合并外科急腹症的诊断和治疗的同时,加强此类患者的护理也尤为重要。为提高对妊娠合并外科急腹症患者的护理水平,笔者回顾性分析我院外科收治的76例妊娠合并外科急腹症患者的临床资料,现总结报道如下。
1 临床资料
2013年11月至2014年11月我院收治妊娠合并外科急腹症患者76例,年龄21~39岁,平均28岁。其中初产妇60例,经产妇16例;妊娠合并外科急腹症发病时间为孕10~38周,平均36.5周;发生于孕早期12例,孕中期38例,孕晚期26例;急性阑尾炎40例,泌尿系统结石23例,急性胆囊炎8例,急性胰腺炎3例,肠梗阻2例。患者临床表现为腹部持续疼痛或阵痛、反跳痛、肌紧张,伴有恶心、呕吐、发热等。本组患者手术治疗26例,其中行阑尾切除术18例,单纯胆囊切除术1例,肠切除术1例,输尿管结石气压弹道碎石术+双J管置入术6例;保守治疗50例。经手术治疗的患者,早期流产1例(急性化脓性阑尾炎穿孔),早产3例(阑尾炎切除术后2例,输尿管结石气压弹道碎石术后1例),新生儿经过儿科精心护理,顺利出院;余22例患者,经过精心护理,继续妊娠至足月;详见表1。
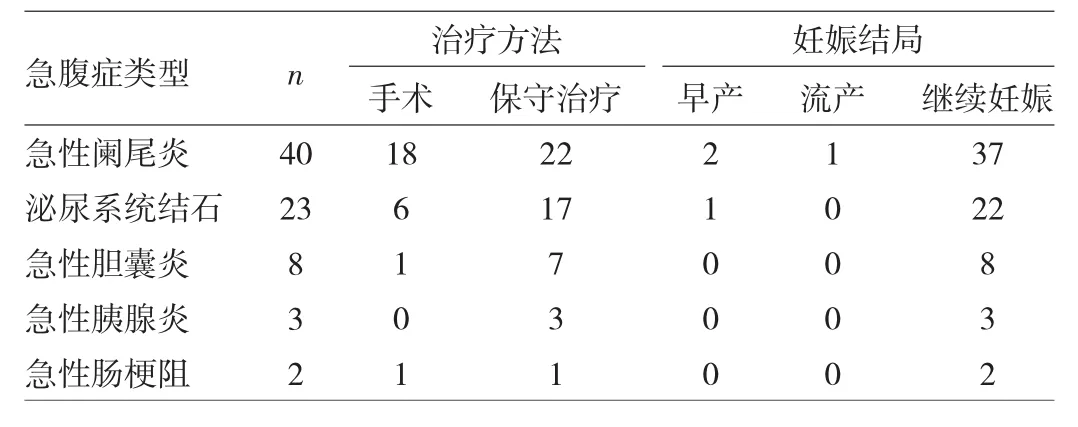
表1 76例患者的治疗方法及妊娠结局(例)
2 护理难点
2.1 焦虑心理 妊娠合并外科急腹症的患者对胎儿的关注远胜于对自身疾病的关心,担心药物或手术麻醉对胎儿的影响以及疾病对胎儿生长发育的影响,易产生紧张、焦虑、恐惧不安的心理,而过度紧张会影响胎儿的脑发育,严重焦虑孕妇易导致流产、早产等[2];另外,家属的心理压力也很大,迫切希望医护人员能够迅速制定治疗护理方案,以确保孕妇及胎儿安全。严重的焦虑反应不仅给患者带来心理痛苦,而且会干扰治疗及护理的顺利进行,对康复造成消极的影响,甚至会引起纠纷。
2.2 症状和体征不典型 妊娠期子宫膨大,牵拉韧带可能产生疼痛,膨大的子宫覆盖盆腹腔脏器或使腹腔脏器位置发生变化,从而使腹腔脏器如肠管发生扭曲或阻塞,使腹部压痛不明显或疼痛位置改变;妊娠期孕酮增多,胃排空延迟,食管下段括约肌张力降低,出现食物反流,常有恶心、呕吐、上腹痛等不适,易与外科急腹症症状混淆。同时由于妊娠子宫将腹壁牵伸扩张,反应性逐渐降低,使肌紧张变得轻微,以致妊娠期急腹症不易早期识别。本组1例因阑尾炎早期症状上腹痛不明显,无呕吐、发热等症状,手术时阑尾已穿孔,引起弥漫性腹膜炎。1例孕5周合并肠梗阻,因绞痛明显,手术时发现小肠坏死行肠切除+肠吻合术。
2.3 疼痛及炎症诱发宫缩 妊娠合并急性阑尾炎时,由于增大的子宫使阑尾的解剖位置改变,大网膜被子宫推向一侧,不易将感染局限化[3]。而且妊娠期阑尾炎的病程发展较快,易发生阑尾坏死和穿孔,一旦穿孔易造成弥漫性腹膜炎及严重的腹腔感染,危及母婴安全;炎症刺激子宫浆膜,可引起子宫收缩,诱发流产和早产,甚至可导致胎儿缺氧死亡;妊娠合并胰腺炎时,胰液及血液溢出,激惹子宫收缩可引起早产,亦可因长时间不协调子宫收缩、低血容量、重症感染等导致胎儿宫内窘迫及胎死宫内。
3 护理对策
3.1 病情观察 监测患者的生命体征,严密观察病情变化,如急腹症症状的发展趋势,以及宫缩的频率和持续时间,胎心音正常与否,阴道是否流液、流血等情况。然后重点进行腹部查体,检查有无肌紧张、压痛和反跳痛,了解疼痛部位是否固定及疼痛最严重的部位。了解各种急腹症的腹痛特点,如合并外科急腹症是先有腹痛后有发热;合并内科急腹症是先有发热后有腹痛;着重鉴别腹痛与子宫收缩痛,预防早产、急产及各种妊娠并发症如胎盘早剥、胎死宫内的发生。当腹痛与宫缩痛难以鉴别时,用手感及胎心监护仪监测宫缩。向患者或家属详细询问病史,了解腹痛的时间、性质、部位和有无放射、转移及伴随症状。有些急腹症患者腹痛很强烈,腹痛部位可以在病情演变过程中发生变化。
3.2 心理护理 孕产妇的心理和情绪状态对胎儿的发育、孕期疾病的发生、发展和疾病的严重程度、转归等都有明显的影响[4]。护理过程中,护士认真观察患者言行表现,感知患者的情绪[5],耐心倾听患者的内心感受,向患者及家属解释急腹症的特点和转归,主动将病情好转情况及时告知患者及家属;在进行各项护理操作时,动作轻柔,消除患者紧张、焦虑的心理,增强战胜疾病的信心。在疾病治疗过程中,若发生胎儿流产,则更需同情、安慰和鼓励患者。本组8例患者术后第1天因疼痛伴不规则宫缩产生紧张心理,予解痉、保胎治疗及心理安慰,孕妇疼痛缓解、宫缩消失、情绪稳定。
3.3 母婴监护 随时观察腹痛及阴道流血、流液情况,仔细辨别是切口痛、肠蠕动痛,还是宫缩痛。对孕周>18周的孕妇,指导孕妇自数胎动方法,早、中、晚各1次,每次1h,并告知孕妇胎动3~5次/h,每12h为30次左右,监测胎心每天2次,发现不规则宫缩及阴道流血、流液或胎心、胎动异常,及时报告医生,遵医嘱使用保胎药物,嘱孕妇卧床休息,减少活动。对孕周>28周的孕妇,监测胎心每4h一次,吸氧30min/次,每天2次;有宫缩者增加胎心监护次数,监测胎儿宫内情况。熟悉宫缩的观察方法,其特点是持续时间逐渐由短变长,间隙时间由长变短,收缩强度由弱变强,初期持续时间30s,间隔时间约是10min,随后阵痛的持续时间逐渐延长,约40~60s,间隔时间约3~5min。本组6例晚期妊娠患者多普勒听诊胎心偏快,>160次/min,胎动正常,予产科急会诊、吸氧及左侧卧位后好转。
3.4 选择正确卧位,合理安排休息与活动 中晚期妊娠,选择半卧位,从而减轻心肺负担。半卧位使脓液局限于直肠子宫凹陷,减少毒素的吸收,有利于引流,也可减小腹壁张力,减轻切口疼痛[6]。若病情允许,采取左侧卧位,以增加子宫胎盘的血液循环。帮助患者更换体位时动作轻柔、缓慢,禁忌拍背,以免对胎儿造成不利影响,甚至引起流产[7]。若胎心正常,没有流产、早产先兆时,鼓励其下床活动,以避免肠粘连等并发症的发生。如果有产科异常先兆,须卧床休息并推迟下床活动的时间。引流管作为一个异物置于腹腔,有可能刺激子宫收缩而致流产或早产,注意做好引流管的护理,妥善固定,以防止脱落和反流。
3.5 切口的护理 中晚期妊娠的患者,腹壁张力较大,如果术后有腹胀、咳嗽会增加腹内压,易引起切口裂开或加重切口疼痛,嘱患者咳嗽时用手按压切口,观察伤口愈合情况,有无感染发生,及时换药。如留置引流管者,观察和记录引流液的性质和量,按时更换引流袋。
3.6 术后疼痛的护理 中晚期妊娠患者手术切口张力较大,术后疼痛明显。护士向患者介绍有关术后疼痛缓解的知识,如指导深呼吸,听喜欢的音乐,给腹中胎儿讲故事等,并请患者家属配合,以转移其注意力。必要时使用镇痛药物,但需加强呼吸及胎心的监测[8]。
4 小结
妊娠合并急腹症的临床特点为症状体征不典型,对胎儿的影响严重。对妊娠合并急腹症患者予加强观察,客观评价孕妇及胎儿的危险因素,不同的急腹症采取不同的治疗方式,在临床护理时注意早产、流产和围生儿死亡等情况,加强心理护理及孕妇监护,有效减轻疼痛,做好切口的护理,重视基础护理及并发症的观察。
[1] 胡引,张慧,董玉华,等.妊娠合并急腹症的临床特点和护理[J].护理与康复,2009,8(5):402-404.
[2] 王艳清.妊娠合并输尿管结石行气压弹道碎石术的观察及护理[J].护理与康复,2010,9(4):299-301.
[3] 张慧娟.妊娠晚期合并外科急腹症的临床特点与护理35例[J].中国实用医药,2009,4(4):188-189.
[4] 于津,朱丽萍.孕产妇心理的评估、影响因素及干预对策[J].中国妇幼保健,2009,24(16):2303.
[5] 邹瑞芳.培养年轻护士不可忽视情商教育[J].护理与康复,2009,8(1):3.
[6] 张少玲,张波.妊娠合并阑尾炎围手术期的临床观察及护理[J].现代医药卫生,2008,24(24):3758-3759.
[7] 蒋远,杨金金,陈峰.宫内宫外复合妊娠行腹腔镜手术21例的护理[J].护理与康复,2014,13(11):1049-1050.
[8] 李磷倩,黎贵湘,程桂兰.妊娠合并急性胰腺炎的护理进展[J].护理与康复,2012,11(6):517-519.
2015-04-27)
(本文编辑:李媚)
314000 嘉兴市妇幼保健院外科

