剖宫产后瘢痕子宫再次妊娠140例分娩方式分析
刘 红
江苏省洪泽县人民医院妇产科,江苏洪泽223100
剖宫产后瘢痕子宫再次妊娠140例分娩方式分析
刘 红
江苏省洪泽县人民医院妇产科,江苏洪泽223100
目的探讨剖宫产后瘢痕子宫再次妊娠患者的分娩方式及临床效果。方法回顾性分析2010年1月~2014年6月在本院就诊的剖宫产后瘢痕子宫再次妊娠患者140例,经阴道分娩(A组)30例,剖宫产(B组)110例,选取同时期非瘢痕子宫经阴道分娩的产妇130例作为对照组(C组);比较三组孕产妇的分娩结局,观察并记录三组孕产妇产后2周生活质量改善情况。结果A组孕产妇的住院时间为(3.8±0.9)d,产后出血量(200.1±47.8)mL,产褥率6.7%,均显著低于B组(P<0.05);两组孕产妇的新生儿Apgar评分及窒息率相比差异无统计学意义(P>0.05)。C组孕产妇住院时间(3.7±0.8)d,产后出血量(204.6±60.1)mL,产褥率3.1%,新生儿窒息率1.5%,新生儿Apgar评分等与A组孕产妇相比,差异无统计学意义(P>0.05)。2周后,A组孕产妇的生活质量评分显著高于B组孕产妇(P<0.05);A组与C组的孕产妇生活质量比较差异无统计学意义(P>0.05)。结论对剖宫产后瘢痕子宫再次妊娠者,应在严密监测产程且严格掌握阴道分娩的指征前提下选择经阴道分娩的方式,以减少对母婴的危害。
剖宫产;瘢痕子宫妊娠;分娩方式;影响
剖宫产子宫瘢痕妊娠(cesarean scar pregnancy,CPS)是指有剖宫产史妇女再次妊娠时,胚胎在子宫前下壁的瘢痕部位着床,是一种剖宫产的远期严重并发症[1]。据流行病学调查显示[2],剖宫产瘢痕子宫妊娠的发病率逐渐增加,在育龄妇女中的发病率已经达到1/2000,且其发病率已经超过育龄期妇女宫颈妊娠的发病率。如果患者没有采取合适的分娩方式,很容易导致患者发生子宫破裂或者难以控制的大出血,严重的患者甚至需要切除子宫以挽救生命,导致患者失去生育能力,使生理和心理受到巨大的创伤[3]。因此,剖宫产后瘢痕子宫再次妊娠时,一定要选择合适的分娩方式,以保障孕产妇和婴儿的健康、安全。本研究回顾性分析2010年1月~2014年6月本院诊治的剖宫产后瘢痕子宫再次妊娠患者140例病历资料,以探讨CPS孕产妇分娩方式的选择,现报道如下。
1 资料与方法
1.1 一般资料
140例剖宫产后瘢痕子宫再次妊娠患者中经阴道分娩(A组)30例,剖宫产(B组)110例,年龄22~43岁,平均(28.5±4.6)岁;孕周33~40周,平均(38.2± 2.1)周;孕次1~5次,平均(2.1±0.7)次;产次1~4次,平均(1.7±0.6)次,剖宫产次数为1~2次;距离上次剖宫产时间2~10年,平均(4.6±1.1)年。纳入标准:①有剖宫产史的妇女;②怀孕初期经彩超提示为CPS:宫颈管及宫腔内未见包块或孕囊;包块或孕囊位于子宫峡部,孕囊与膀胱之间的肌层变薄;包块或孕囊周围有血流;③患者分娩前相关肝、肾功能检查均正常。另选取同一时期非瘢痕子宫经阴道分娩的产妇130例作为对照组(C组),三组患者的年龄、孕周、孕次、产次等一般资料相比差异无统计学意义(P>0.05),具有可比性。
1.2 分娩方式
1.2.1 孕产妇阴道分娩指征①孕产妇此次分娩时间距离上次剖宫产时间≥2年;②孕产妇上次剖宫产时采用子宫下段横行切口的方式,手术过程中未出现伤口撕裂的现象,同时患者术后切口完全愈合,没有出现伤口感染的情况;③尚未出现新的剖宫产手术指征;④患者行超声检查提示子宫下段瘢痕部位的厚度>3 mm,同时胎位及胎儿没有出现异常的情况;⑤宫颈Bishop评分≥6分;⑥孕产妇了解自身情况并自愿采取阴道分娩方式;⑦医院具有完善的医疗条件,已经做好分娩前的准备工作、术中输血准备、抢救工作等。
1.2.2 孕产妇剖宫产指征①距离上次剖宫产时间<2年;②超过2次剖宫产手术的孕产妇患者;③上次剖宫产手术时采用纵行切口或者子宫下段T型切口;④孕产妇出现明显的剖宫产指征,如:胎儿过大或者多胎,头盆位置不正,孕产妇的骨盆偏小,胎儿出现臀位、横位等现象;⑤孕产妇子宫下段瘢痕部位检查提示菲薄或者存在缺陷;⑥孕产妇合并有严重的妊娠合并症如妊娠期心脏病、妊高症等不能行阴道分娩;⑦产妇在了解经阴道分娩的危险情况下不同意阴道试产;⑧孕产妇曾经出现过子宫破裂的情况;⑨各种社会因素。
1.3 观察指标及评价标准
观察并记录三组不同分娩方式孕产妇的分娩结局:包括住院时间、产后出血量、产褥率、新生儿Apgar评分、新生儿窒息等的发生情况及生活质量评分。生活质量评分采用QLQ-C30量表评定方法进行评定。
Apgar评分标准[4]:主要包括5项:肌张力(正常、亢进或者低下、松弛)、脉搏(>100次/min,<100次/min,心音听不到)、对刺激的反应(大声啼哭、皱眉或者低声抽泣、无反应)、皮肤颜色(粉红色、末梢青紫、全身青紫)、呼吸(规律、节律不齐、没有呼吸),正常新生儿评分为7~10分,4~7分考虑轻度窒息,<4分考虑重度窒息。
生活质量评分采用QLQ-C30量表评定方法进行评定[5]:该量表一共包括30个项目,1~28条目各有4个等级,分别为:从来没有、有一点、比较多、很多,评分为1~4分;29~30条目各有7个等级,评分为1~7分。
1.4 统计学分析
使用SPSS 17.0对各项资料进行统计学分析,计量资料以均数±标准差(±s)表示,组间均数比较采用t检验及方差分析;计数资料以率表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 三组孕产妇相关观察指标结果比较
140例剖宫产后瘢痕子宫再次妊娠者中,经阴道分娩(A组)30例,阴道分娩率为21.4%;剖宫产(B组)110例,再次剖宫产率为78.6%,两组孕产妇及分娩胎儿均未出现死亡病例。A组孕产妇住院时间、产后出血量、产褥率均显著低于B组(P<0.05);两组孕产妇的新生儿Apgar评分及窒息率相比差异无统计学意义(P>0.05)。C组孕产妇的住院时间、产后出血量、产褥率、新生儿窒息率、新生儿Apgar评分等,与A组相比差异无统计学意义(P>0.05)。见表1。
表1 三组孕产妇分娩相关指标结果比较[±s,n(%)]
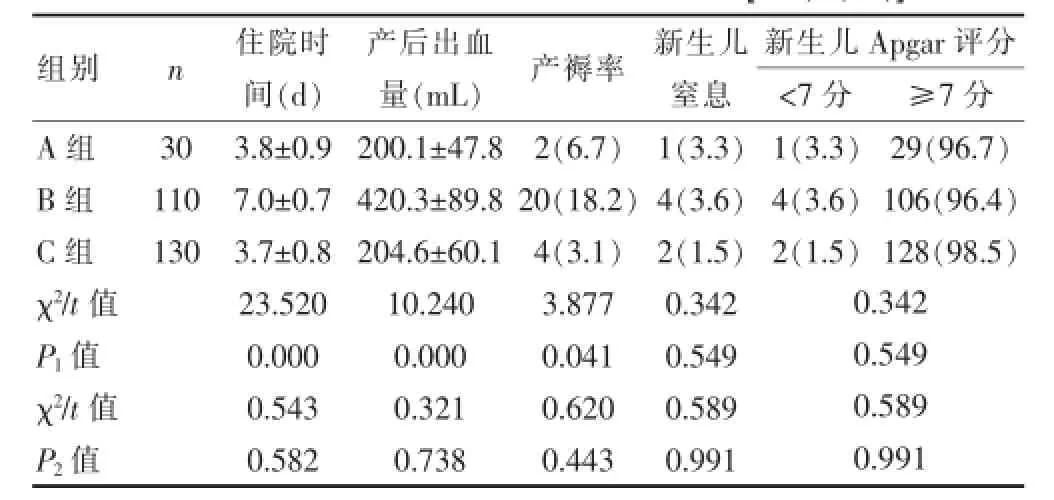
表1 三组孕产妇分娩相关指标结果比较[±s,n(%)]
注:P1为A组与B组比较,P2为A组与C组比较
组别n住院时间(d)产后出血量(m L)产褥率新生儿窒息新生儿A p g a r评分<7分≥7分A组B组C组3 0 1 1 0 1 3 0 1(3.3)4(3.6)2(1.5)2 9(9 6.7)1 0 6(9 6.4)1 2 8(9 8.5)χ2/ t值P 1值χ2/ t值P 2值3.8 ± 0.9 7.0 ± 0.7 3.7 ± 0.8 2 3.5 2 0 0.0 0 0 0.5 4 3 0.5 8 2 2 0 0.1 ± 4 7.8 4 2 0.3 ± 8 9.8 2 0 4.6 ± 6 0.1 1 0.2 4 0 0.0 0 0 0.3 2 1 0.7 3 8 2(6.7)2 0(1 8.2)4(3.1)3.8 7 7 0.0 4 1 0.6 2 0 0.4 4 3 1(3.3)4(3.6)2(1.5)0.3 4 2 0.5 4 9 0.5 8 9 0.9 9 1 0.3 4 2 0.5 4 9 0.5 8 9 0.9 9 1
2.2 三组孕产妇的生活质量评分结果比较
分娩2周后,A组孕产妇生活质量各项评分显著高于B组孕产妇(P<0.05);同时C组孕产妇生活质量各项评分也明显高于B组(P<0.05),而A组与C组的孕产妇生活质量评分比较差异无统计学意义(P>0.05),见表2。
3 讨论
3.1 剖宫产后瘢痕子宫再次妊娠的病因及发病机制
剖宫产后瘢痕子宫再次妊娠的病因和发病机制目前尚未完全明确,有研究发现[6]:在切除的瘢痕子宫妊娠的子宫标本中,可以见到滋养层细胞;也有研究表明[7]:剖宫产瘢痕子宫再次妊娠的瘢痕处没有发现底蜕膜和子宫肌层组织,仅仅发现部分结缔组织。在临床观察中发现,大部分的剖宫产患者瘢痕处愈合良好,只有少数患者剖宫产后愈合较差,且随着剖宫产次数的增加,瘢痕处愈合不良的情况也增加。主要的原因是子宫瘢痕处血管较少,影响孕产妇下次剖宫产后瘢痕部位的愈合。随着孕产妇剖宫产次数的增加,子宫下段的瘢痕面积也会增大,增加妇女瘢痕处妊娠的机会。目前多数学者认为[8,9],剖宫产瘢痕子宫妊娠最可能的发病机制是孕产妇上次剖宫产手术后,子宫肌层瘢痕部位没有完全愈合,在患者的子宫内膜和瘢痕部位之间存在着裂隙或者微观通道,受精卵在这个部位或者附近着床,在发育的过程中胚胎的滋养层细胞逐渐的侵入子宫肌层,甚至穿透肌层。
3.2 剖宫产后瘢痕子宫再次妊娠分娩方式的选择
剖宫产手术是孕产妇再次妊娠时选择剖宫产的主要原因,同时也是瘢痕子宫产生的常见原因。产妇分娩时,由于子宫的收缩不均匀或者过度收缩,导致未完全愈合的子宫瘢痕处出现破裂,一旦孕产妇出现子宫破裂,将会严重威胁母婴的生命安全,因此CPS患者再次分娩时,一定要选择合适的分娩方式[10]。近年来,随着麻醉技术的提高,剖宫产手术后相关并发症的发生率得以减少,为孕产妇的剖宫产提供了一定的安全保障,进一步增加了剖宫产后瘢痕子宫再次妊娠孕产妇的剖宫产率。但是由于胎儿的胎盘吸附在患者子宫下段的瘢痕处,易出现产后大出血的现象,同时上次剖宫产手术很有可能会导致患者的子宫及附件、大网膜、腹膜出现粘连现象,这些现象极大地增加了患者的手术难度,对母婴健康带来严重威胁。基于此有学者提出[11-13],经阴道分娩的婴儿,在分娩的过程中会在阴道的挤压作用下减少胎儿肺液的滞留,降低胎儿呼吸窘迫和湿肺的发生率。而本研究结果显示,A组孕产妇的住院时间、产后出血量、产褥率均显著低于B组;两组孕产妇新生儿Apgar评分及窒息率相比差异无统计学意义(P>0.05)。C组孕产妇住院时间、产后出血量、产褥率、新生儿窒息率、新生儿Apgar评分与A组孕产妇相比,差异无统计学意义(P>0.05)。分娩2周后A组孕产妇的生活质量评分显著高于B组孕产妇(P<0.05);A组与C组的孕产妇生活质量评分相比较差异无统计学意义(P>0.05)。上述结果说明,对于有阴道分娩指征的孕产,经阴道分娩具有更好的分娩结局。
综上所述,剖宫产后瘢痕子宫再次妊娠患者,在严密监测产程并且严格掌握经阴道分娩指征的前提下,可以选择经阴道分娩的方式,此种方式对母婴的损害较小,可以显著改善孕产妇分娩结局,提高孕产妇生活质量。
表2 三组患者QLQ-C30量表评分比较(±s,分)
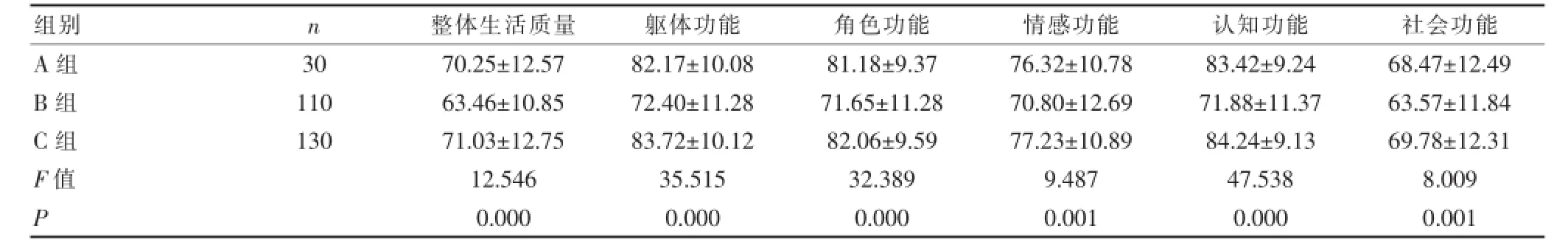
表2 三组患者QLQ-C30量表评分比较(±s,分)
组别n整体生活质量躯体功能角色功能情感功能认知功能社会功能A组B组C组F值P 3 0 1 1 0 1 3 0 7 0.2 5 ± 1 2.5 7 6 3.4 6 ± 1 0.8 5 7 1.0 3 ± 1 2.7 5 1 2.5 4 6 0.0 0 0 8 2.1 7 ± 1 0.0 8 7 2.4 0 ± 1 1.2 8 8 3.7 2 ± 1 0.1 2 3 5.5 1 5 0.0 0 0 8 1.1 8 ± 9.3 7 7 1.6 5 ± 1 1.2 8 8 2.0 6 ± 9.5 9 3 2.3 8 9 0.0 0 0 7 6.3 2 ± 1 0.7 8 7 0.8 0 ± 1 2.6 9 7 7.2 3 ± 1 0.8 9 9.4 8 7 0.0 0 1 8 3.4 2 ± 9.2 4 7 1.8 8 ± 1 1.3 7 8 4.2 4 ± 9.1 3 4 7.5 3 8 0.0 0 0 6 8.4 7 ± 1 2.4 9 6 3.5 7 ± 1 1.8 4 6 9.7 8 ± 1 2.3 1 8.0 0 9 0.0 0 1
[1]孙喜玲.剖宫产后瘢痕子宫再次妊娠分娩方式的临床选择研究[J].内蒙古中医药,2013,20(17):77.
[2]孔凡艳.剖宫产术后子宫瘢痕妊娠临床分析[J].延边医学,2015,22(12):150-152.
[3]孙文丽.剖宫产后再次妊娠阴道分娩临床实施方法分析[J].白求恩医学杂志,2015,22(2):194-195.
[4]邵肖梅,叶鸿瑁.实用新生儿学[M].北京:人民卫生出版社,2010:400.
[5]朱建军,刘英,赵桐.EORTC QLQ-C30量表在肝癌患者生活质量评价中的应用[J].河北医药,2014,36(24):3740-3742.
[6]Haim Krissi,Liran Hiersch,Natan Stolovitch.Outcome,complications and future fertility in women treated with uterine artery embolization and methotrexate for non-tubal ectopic pregnancy[J].European Journal of Obstetrics and Gynecology,2014,182(11):172-176.
[7]李肃.剖宫产子宫瘢痕早期妊娠12例诊疗分析[J].中国医药导报,2011,22(9):142-145.
[8]罗小年,唐秋华.疤痕子宫再次妊娠分娩方式的选择及经阴道分娩安全性的临床分析[J].临床医学工程,2014,21(12):1585-1586.
[9]Ayse Nur Cakir Gungor,Sevilay Oguz,Servet Hacivelioglu.Predictive value of striae gravidarum severity for intraperitoneal adhesions or uterine scar healing in patients with previous caesarean delivery[J].The Journal of Maternal-Fetal&Neonatal Medicine,2013,27(13):1312-1315.
[10]李日丽.疤痕子宫再次妊娠经阴道分娩临床分析[J].延边医学,2015,22(8):161-162.
[11]余敏,涂江莲.瘢痕子宫足月妊娠孕妇阴道分娩的临床分析[J].中国医药导报,2015,18(8):74-77.
[12]胡春艳.疤痕子宫再次妊娠经阴道分娩的可行性分析及探讨[J].当代医学,2014,20(12):28-29.
[13]孙彦飞,方浴娟,张薏女.疤痕子宫再次妊娠二次剖宫产与非疤痕子宫剖宫产的对比研究[J].中国性科学,2015,24(6):93-95.
Delivery way analysis of 140 cases of scarred uterus re-pregnancy after cesarean section
LIU Hong
Department of Gynecology and Obstetrics,Hongze County People's Hospital in Jiangsu Province,Hongze223100, China
Objective To investigate the delivery ways and clinical effects of scarred uterus re-pregnancy after cesarean section.Methods A total of 140 patients with scarred uterus re-pregnancy after cesarean section treated in our hospital from January 2010 to June 2014 were analyzed retrospectively,including 30 patients with vaginal delivery(group A)and 110 patients with cesarean section(group B).130 puerperae with non-scarred uterus vaginal delivery in the corresponding period were selected as the control group(group C).The delivery outcomes of the three groups of pregnant and lying-in women were compared,and the improvement situation of postpartum 2-week life quality of the three groups was observed and recorded.Results In group A,the pregnant and lying-in women had length of hospital stay of (3.8±0.9)days,postpartum bleeding amount of(200.1±47.8)mL,and a puerperal rate of 6.7%,which were all significantly lower than those of group B(P<0.05);The differences in neonatal Apgar score and suffocation rate between the two groups of pregnant and lying-in women were not statistically significant(P>0.05).In group C,the pregnant and lying-in women had length of hospital stay of(3.7±0.8)days,postpartum bleeding amount of(204.6±60.1)mL,a puerperal rate of 3.1%,a neonatal suffocation rate of 1.5%and a neonatal Apgar score,which were not statistically different from those of group A(P>0.05).After two weeks,group A was significantly higher than group B in the life quality score(P<0.05), and group A and group C were not statistically different in the life quality(P>0.05).Conclusion For the patients with scarred uterus re-pregnancy after cesarean section,the vaginal delivery way should be chosen on the premise of close monitoring of stages of labor and strict mastery of vaginal delivery indications in order to reduce the harm to mother and child.
Cesarean section;Scarred uterus pregnancy;Delivery way;Influence
R719.8
B
1673-9701(2015)27-0037-03
2015-07-02)

