烟雾病2例临床报道
杜 丽,张正祥,叶 民,徐家立,丁新生
烟雾病2例临床报道
杜 丽,张正祥,叶 民,徐家立,丁新生
烟雾病临床表现多样,在脑卒中类型中,成年常表现为出血性卒中,青少年常表现为缺血性卒中,CTA及DSA检查为诊断烟雾病的金标准,早期诊断,及时治疗可有效减轻临床症状,改善预后。分析本院2例烟雾病病人的临床特点及影像学表现,提高对烟雾病的认识。
烟雾病;临床特点;影像学
烟雾病(moyamoya disease,MMD)是一种原因不明的自发性颅底动脉环闭塞症,以颈内动脉虹吸部及大脑前动脉、大脑中动脉起始部严重狭窄或闭塞,以软脑膜动脉、穿通动脉等小血管代偿增生形成脑底异常血管网为特征的疾病,因数字减影血管造影(DSA)检查时模糊不清的血管网如同烟雾升起,故名烟雾病[1]。本病起病隐匿,早期缺乏临床特异性症状和体征,易漏诊或误诊,现将本院近期收治的2 例病人临床资料总结如下,以提高临床对该病的认识。
1 资 料
病例[1] 男,61岁,主因急性头痛伴恶心呕吐20 d入院,病人20 d前在当地医院诊断右侧基底节区脑出血(并破入脑室),经治疗好转出院,出院后病人仍有反复发作性的头痛,转至我院继续治疗,既往史、个人史、家族史无特殊。专科检查:神志清楚,精神萎靡,高级皮层功能尚可,双瞳孔等大等圆,直径3 mm,光反射灵敏,眼球活动自如,无眼震,额纹对称鼻唇沟基本对称,伸舌略左偏,咽反射(++),软腭运动良好。左侧肢体肌力5-级,右侧肌力5级,肌张力正常,腱反射(++),共济运动正常,左侧病理征(±)。辅助检查:外院出院前头颅CT示双侧侧脑室内及右侧基底节出血基本吸收。入院后相关检查结果提示血尿便常规、凝血功能、肝肾功能、电解质、肿瘤标志物、心电图、胸片、腹部B超未见明显异常。2014年7月2日头颈部CT血管造影(CTA)显示:右侧头颈部动脉发育变异,考虑烟雾病;右颈内动脉虹吸段动脉粥样硬化。请我院神经外科会诊,建议行颞浅筋膜或大网膜贴敷和颅内外血管吻合术,以改善颅内供血,减少出血和梗死的可能性。因病人拒绝DSA及外科手术并签字后,予止痛及支持对症治疗后病情好转出院。
病例[2] 男,26岁,因“急起左侧肢体无力1 h”入院。急诊查头颅CT:未见明显异常,血常规、凝血功能、血糖正常,头颅磁共振成像(MRI)显示:右侧基底节区急性脑梗死(栓塞?动脉炎?)。美国国立卫生研究院卒中量表(NIHSS)评分8分,诊断明确,排除禁忌证,且在溶栓时间窗内,在急诊给予重组组织型纤溶酶原激活剂(rTPA)63 mg静脉溶栓。溶栓前左侧侧肢体肌力3级,溶栓后病人肌力恢复至4+级。但入院24 h后病情反复,左侧肢体肌力再次下降至0级,其余相关检查包括自身抗体,感染免疫等未见异常。行DSA检查示:左侧大脑中动脉闭塞,侧支循环形成,呈烟雾状血管增生,右大脑中动脉均匀变细,远端稍膨大。诊断为烟雾病。给予抗血小板、清除自由基、尤瑞克林改善侧支循环、配合康复训练等治疗,住院近1个月后好转出院,出院时左上肢肌力5级,左下肢近端5-级,远端4+级,左侧肢体肌张力增高,腱反射(++++),感觉、共济无异常,左Chaddock(+),随访至今,一般情况良好。
2 讨 论
烟雾病最早在1955年由日本学者报道并命名,这是一组由于颈内动脉颅内段血管及其分支病变引起相应脑损伤疾病的统称,其病因不明,有学者认为该病可能于EB病毒感染有关[2],他们发现烟雾病病人抗EB病毒抗体的滴度明显升高,且EB 病毒DNA的阳性率也高于对照组;有学者从动物模型研究中发现变态反应性免疫复合物对颈动脉内膜的损伤可能是引起MMD的重要原因[3]。陈赞等[4]分析了MMD病人外周血液淋巴细胞和正常人外周血液淋巴细胞免疫相关基因表达的差异,发现MMD的发生与病人的免疫相关基因异常有关。但多数学者仍认为该病与遗传及多种病因导致的后天疾病相关,其共同的解剖学基础均为病变血管狭窄或闭塞导致血流量相对减少而代偿性的使相应硬脑膜、软脑膜等分支小血管大量增生,形成异常的血管网。
本病的临床表现多种多样[5],有脑梗死、脑出血、反复短暂性脑缺血发作(TIA)、头痛头晕、癫痫、认知功能下降等,其中脑卒中约占75%,大量临床病例数据资料显示,发病年龄与脑卒中的类型相关,成人MMD脑出血的发生率相对较高而儿童MMD以脑缺血表现为主,这种差异的原因取决于病理变化[6],成人病情相对稳定,进展缓慢,侧支血管发育良好,代偿充分,能够满足受累脑组织的灌注需求,故缺血表现相对较轻,但是异常增生的网状血管并非正常管壁结构,不能耐受血流动力的压力,长此以往,管壁结构发生变化,容易形成微小动脉瘤或假性动脉瘤而导致管壁破裂出血,发生脑室出血、脑叶出血及蛛网膜下腔出血等,故成人MMD以出血表现为主。儿童病情进展迅速,新生的侧支血管不能及时代偿病变血管供血,造成受累脑组织灌注不足,导致反复TIA发作甚至脑梗死,故儿童及青少年MMD以缺血表现为主。本研究中病例[1]为成年男性,以脑出血起病,病例[2]为青年男性,以脑缺血表现起病,该两例病人发病年龄与表现类型与文献报道相符。除此之外,MMD的临床表现可有反复发作的头痛、癫痫、认知功能下降等。因此,对临床上反复出现的脑血管病或青少年脑梗死、不明原因头痛、癫痫、TIA等病人,均需要进一步完善相关检查,以提高对MMD的确诊率。
目前为止,MMD的诊断仍依据影像学检查,CTA和磁共振血管造影(MRA)为无创检查,容易被大家接受,但均有其局限性,目前DSA为公认的诊断金标准,同时也是评价手术疗效的重要手段,如同烟雾状的影像表现也是该病名称的由来。典型的影像学表现为:①单侧或双侧颈内动脉颅内段、大脑中动脉及大脑前动脉狭窄或闭塞;②闭塞处附近侧支血管形成异常增生的血管网,似烟雾状[7]。Suzuki根据血管造影的表现将MMD的进展分成6个阶段:颈内动脉狭窄期,烟雾血管初发期,烟雾血管发展加重期,烟雾血管形状缩小期,烟雾血管数量减少期,烟雾血管消失期[8]。本研究中病例[1]脑出血后反复头痛,依据CTA诊断(见图1),可见正常大脑中动脉走行处被异常的血管团代替(箭头所示)。病例[2]的DSA(见图2)可见左侧大脑中动脉闭塞,附近有增生的异常血管网(箭头所示),右侧大脑中动脉狭窄,远端略膨大。该病人左侧大脑中动脉的闭塞及周围血管代偿增生是长期缓慢的结果,而此次发病的责任血管为右侧大脑中动脉,根据DSA结果,病人右侧颈内动脉处于烟雾病脑血管造影分期中的第1期,右侧大脑中动脉尚未完全闭塞,但代偿不足而发生脑梗死。
MMD的治疗分内科及外科治疗,内科主要为病因及对症治疗,不管是西药、中药,均以改善缺血症状为主,不能从根本上改变血管狭窄实质,无法阻止病程进展。外科在仔细评估缺血区脑组织血流量、脑细胞功能状态后,可采用血管重建术补偿或改善血供,根据术式不同可分为直接血管重建和间接血管重建术,如颞浅动脉与大脑中动脉吻合术、颞浅动脉转移术等,这些手术能不同程度地改善缺血症状。目前对出血型病人的手术治疗仍有争议,保守治疗和手术后的再出血率差异无统计学意义[9]。MMD的预后和临床表现有关,脑出血和大面积脑梗死病人死亡率较高,预后较差。因此早期诊断、及时手术治疗可降低病人病死率、改善预后。临床医师需要加强对烟雾病的认识,争取早发现、个体化治疗,避免症状反复发作和进展,有十分重要的意义。
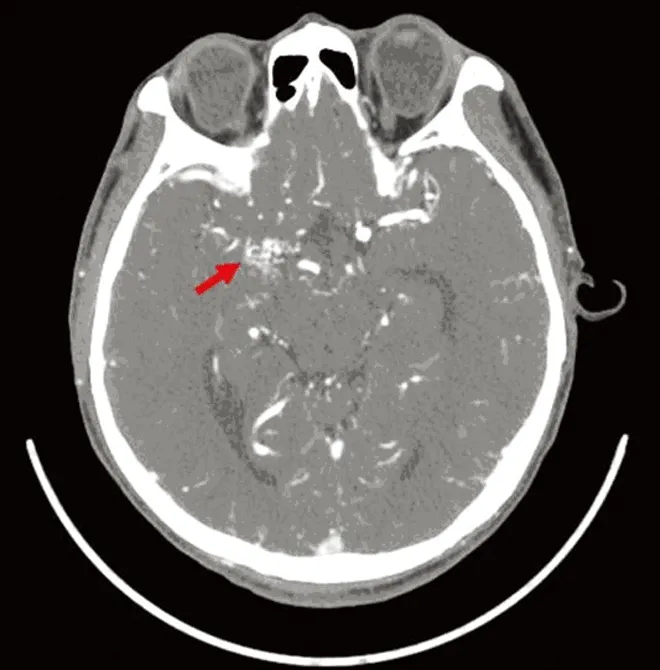
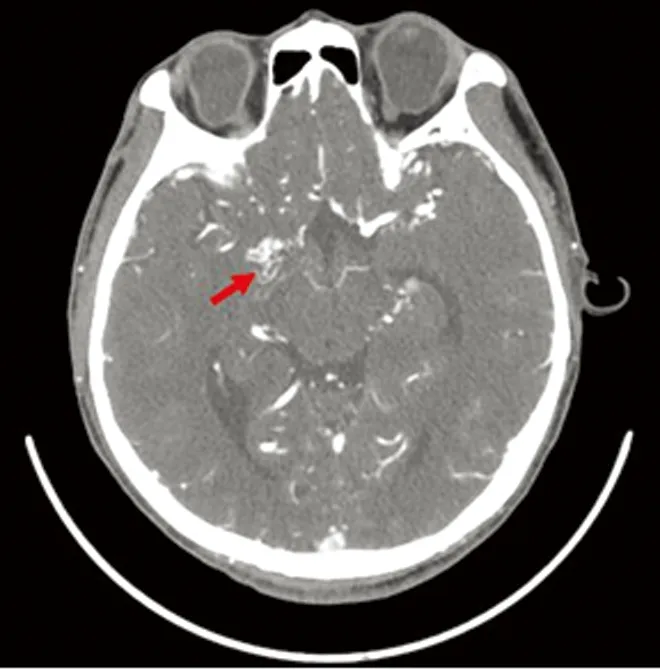
图1 CTA诊断
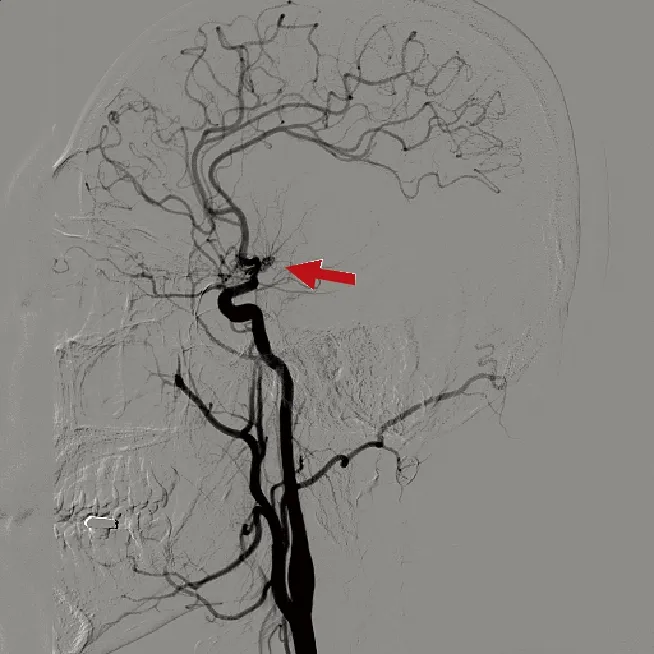
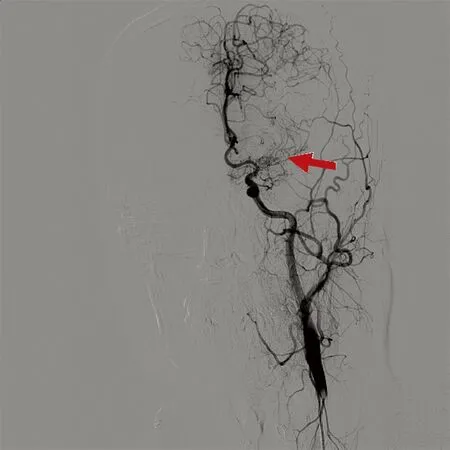
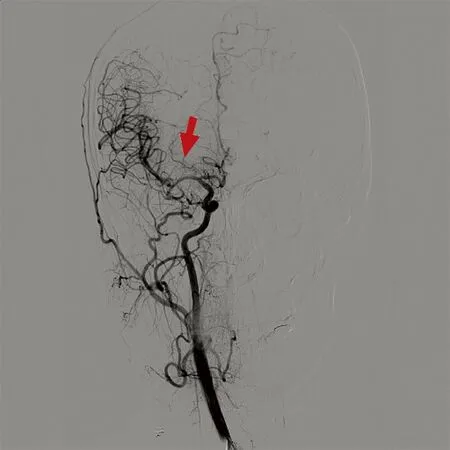
图2 DSA诊断
[1] 李祥,杨文明,汪瀚,等.成人型烟雾病2例临床报告[J].中医药临床杂志,2013,11(11):976-977.
[2] Tanigawara T,Yamada H,Sakai N,et al.Studies on cytomegalovims and Epstein-Barr virus infection in moyamoya disease[J].Clin Neurol Neurosurg,1997,99(suppl 2):225-228.
[3] 张海鸥,饶明利,张淑琴,等.变态反应与烟雾病关系的实验研究[J].中国神经免疫学和神经病学杂志,2001,8(2):121-123.
[4] 陈赞,营凤增,王伊鹏,等.烟雾病免疫相关基因研究[J].中国脑血管病杂志,2005,2(5):198-201.
[5] 牛争平,侯玉立,水野昌宜.成人Moyamoya 病的临床与影像分析[J].中西医结合心脑血管病杂志,2003,1(3):152-153.
[6] 白雁明,李舟,胡淑丽,等.脑底异常血管网病临床分析[J].中国实用神经疾病杂志,2012,15(10):64-65.
[7] 江卫,孙杨,孔岳南,等.DSA在烟雾病诊断中的临床应用研究[J].脑与神经疾病杂志,2009,17(4):305-307.
[8] 吴江.神经病学[M].北京:人民卫生出版社,2005:7.
[9] Hishikawa T,Tokunaga K,Sugin K,et al.Clinical and radiographic features of moyamoya disease in patients with both cerebral ischemia and hemorrhage[J].Br J Neurosurg,2013,27(2):198-201.
(本文编辑 郭怀印)
南京医科大学附属南京明基医院(南京 210019)
张正祥,E-mail:345994807@qq.com
R743.3 R259
C
10.3969/j.issn.1672-1349.2015.16.038
1672-1349(2015)16-1914-03
2015-04-12)

