前后联合入路治疗腰骶椎结核31例临床观察*
杨利斌,杨素敏,侯文根,路 坦
(新乡医学院第一附属医院骨外2科,河南新乡 453100)
论著·临床研究
前后联合入路治疗腰骶椎结核31例临床观察*
杨利斌,杨素敏,侯文根,路 坦
(新乡医学院第一附属医院骨外2科,河南新乡 453100)
目的 探讨前路清除病灶、植骨联合后路经椎弓根钉棒系统治疗腰骶椎结核的临床疗效。方法选取该院2010年收治的31例腰骶椎结核患者为研究对象,病变部位为下腰椎及骶椎,术前抗结核治疗3周以上,采用后路椎弓根钉棒系统内固定,联合前路病灶清除、椎间植骨(髂骨)。术后卧床休息6~12周,持续使用抗结核药物12~18个月。结果随访12~43个月,有1例形成窦道,双侧形成脓肿,经再次手术切除窦道、清脓后愈合,植骨块无移位,结核病灶均愈合;13例有神经症状者基本恢复;31例术后随访未见椎体滑移,椎体高度、后突畸形矫正及椎体稳定性恢复满意,植骨于术后5~9个月骨性融合,无内固定松动、断裂。结论前后联合入路能彻底清除结核病灶和充分脊髓神经减压,矫正脊柱后凸畸形及坚强的三柱稳定性。
腰骶椎;结核;前后入路;经椎弓根固定;椎间植骨
颈、胸、腰椎结核一般采取一期前路结核病灶清除,植骨融合内固定的方法治疗且疗效显著[1-2]。但腰骶段脊柱结核因其生物力学和解剖学的特点,行外科治疗时有其独特之处,如前路病灶清除和植骨存在一定难度,且很难通过前路重建脊柱序列及腰骶段稳定性。选取2010年收治的下腰椎以及骶椎结核患者31例,确诊后采用后路椎弓根内固定、前路清除病灶并行植骨术治疗,探讨治疗的安全性以及临床疗效。
1 资料与方法
1.1 一般资料 本组病例31例,其中,男17例,女14例,均为2010年本院收治的腰骶椎结核患者,年龄19~77岁,平均(37.1±4.3)岁。患者多以慢性起病,消瘦,以腰骶部疼痛为主(其中以“肺结核”为首诊13例),伴或不伴发热、咳血、盗汗等,痰菌阴性,3例初以“腰椎间盘突出症”在外院治疗。病程5~17个月,平均(12.5±2.3)个月。31例患者均行影像学检查,包括下腰椎以及骶椎部位的X线片,螺旋CT和(或)磁共振(MRI)检查,检查后发现患者有不同程度的椎体破坏、塌陷、高度降低、腰骶角变小,椎间盘破坏,椎间隙狭窄甚至消失,出现腰大肌脓肿、椎旁或骶前脓肿,椎旁软组织明显肿胀,死骨形成,坏死组织进入椎管压迫神经,出现神经症状。并发不同程度后凸畸形,17例椎管受累表现。其中L3~410例,L42例,L3~51例,L4~58例,L53例,L5S16例,L4~S11例,29例合并有腰大肌脓肿、椎旁或骶前脓肿,11例患者因压迫马尾神经出现一系列下肢及会阴区神经损伤症状,2例出现大小便障碍。
1.2 术前准备 待患者入院后,医生先完善患者的常规检查,给予患者支持治疗,包括卧床休息、加强营养、正规四联抗结核药(异烟肼、利福平、吡嗪酰胺、乙胺丁醇)治疗3周以上,患者均每天1次口服异烟肼300 mg、利福平450 mg、吡嗪酰胺750 mg、乙胺丁醇750 mg,输血纠正贫血、低蛋白血症。当血红蛋白大于90 g/L,红细胞沉降率下降,或红细胞沉降率小于60 mmol/h,无活动性肺结核等全身情况较好时即可手术治疗。
1.3 手术方法 术前30 min予以头孢类抗菌药物。气管插管全身麻醉后患者俯卧于脊柱架上,C形臂X光机透视下确定病变椎体。取病变部位后正中切口,逐层切开分离组织,显露进钉点,经椎弓根置入短螺钉,当破坏严重的骶椎无法植入常规椎弓根螺钉时,使用加长螺钉(髂骨钉)置入髂后上棘,以增加螺钉的把持力,安装预弯适当弧度(20°~30°)的连接棒(或者使用连接器),适度撑开并拧紧螺母、安装横连杆,再次透视螺钉固定位置及椎体高度、生理曲度恢复满意后放置引流管,切口逐层缝合。然后清理脓肿和去除坏死组织,使患者侧卧位,根据脓肿部位及椎体破坏情况确定腹部单侧或双侧切口,经腹膜外显露腰大肌、椎体侧前方及病灶,处理腰横动脉,腰大肌和骶前脓肿及坏死组织用刮匙刮和纱布擦拭,清除脓腔内的脓液、去除病变椎体之间的干酪样物质、死骨、破坏的椎间盘组织及结核肉芽组织。清理对侧的脓腔时,吸引器、刮匙等尽可能由病变椎体的前方或之间进入,然后使用大号尿管冲洗,清理病变组织。显露被病变累及的椎管,去除后纵韧带、结核肉芽组织及纤维组织,显露硬脊膜及受压神经根,如果硬脊膜与周围组织粘连明显不易去除时,可用纱布适当擦拭硬脊膜清除脓液及结核肉芽组织。刮匙、骨凿尽量去除死骨和适度的硬化骨,椎体骨面渗血为宜,病变椎体间开槽成楔形。保护硬脊膜及椎管,使用2%双氧水、稀聚维酮碘及生理盐水反复冲洗,椎管内适度使用纱布擦拭。取适当长度的自体髂骨(三面皮质骨)植入楔形骨槽内。病灶区放入含有异烟肼0.4 g、阿米卡星0.8 g的面胶海绵,于椎体病灶区及腹膜外切口处各放置粗橡胶引流管1根后关闭切口。
1.4 术后处理 术后2~3 d病灶区引流液量少后,拔除腰背部引流管,改为负压引流;负压引流2~3 d后引流量少、未见明显脓液后拔除,切口10~14 d拆线。常规使用头孢类抗菌药物5~7 d,静脉使用抗结核药物1~2周后改为口服。吡嗪酰胺治疗3个月后停药,其余三联抗结核药物持续12~18个月。患者平卧于硬板床,卧床期间注意下肢及肺功能锻炼,卧床休息6~12周,根据X线片情况考虑逐渐坐起、下床适量活动,根据植骨及病灶愈合情况决定活动量大小,植骨愈合前仍以卧床休息为主。定期复查血沉、肝肾功能、X线片,必要时行CT或MRI检查。
2 结 果
2.1 一般情况 患者手术后早期均有不同程度的腰骶部疼痛,发热,少数体温高达40 ℃,对症处理后缓解。术后不同程度贫血(轻至中度),食欲差,输血纠正后逐渐缓解,体温逐渐下降,整体逐渐恢复,患者术后短时间内血沉均有不同程度的下降。切口愈合均甲级。
2.2 随访情况 对31例患者术后随访12~43个月,平均随访(25.7±4.2)个月。1例患者在术后6个月出现窦道及双侧脓肿,行窦道切除、椎间脓液、坏死物质清理后愈合。其余30例患者结核病灶均治愈,无局部结核复发。患者的神经症状基本消失,恢复了正常的生活和工作。
2.3 影像学检查结果 术前后凸畸形角度7°~22°,平均13.4°。术后5例残留3°~8°的后凸畸形角度,患者椎间植骨已融合,无临床症状,无内固定松动、断裂,椎体稳定良好。其余腰骶椎后凸畸形良好矫正,术后病椎高度恢复满意,末次随访未见矫正角度的明显丢失。植骨块无移位,骨性融合时间平均5~9个月,未见植骨块的明显吸收或骨不连及椎体塌陷(图1)。
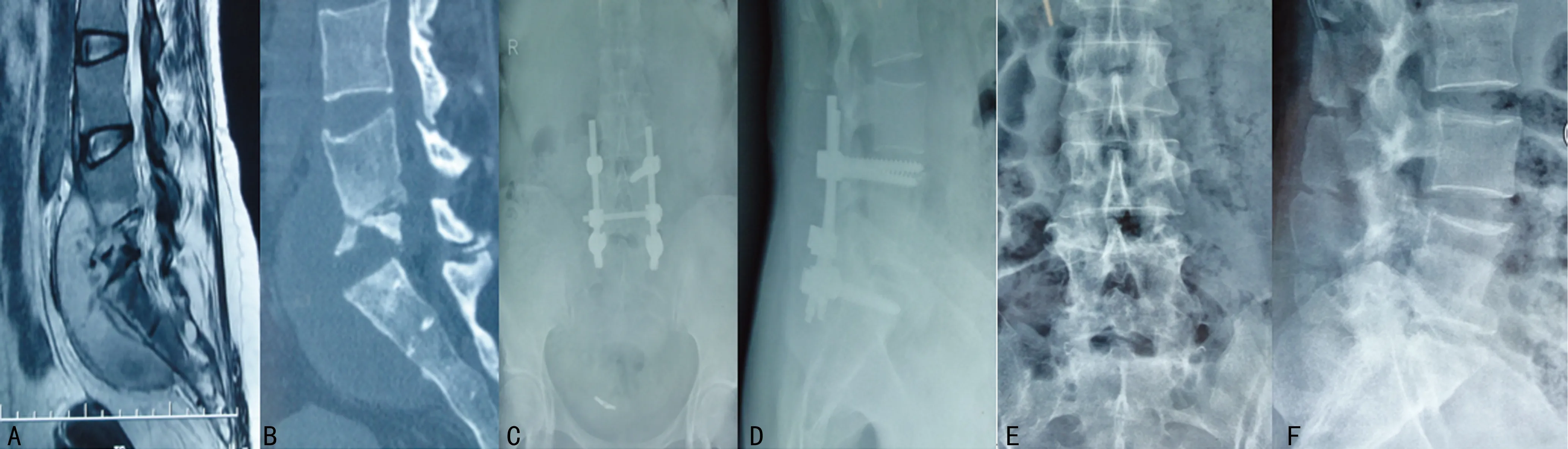
A:术前MRI可见有骶前、髂窝脓肿及马尾神经压迫;B:术前CT可见L5椎体明显破坏,有死骨,椎间隙变窄;C、D:术后X线片可见病灶已清除,后路钉棒内固定植入L4、S1,位置良好;E、F:术后2年X线片可见植骨已融合,钉棒已取出。
图1 腰5骶1椎体手术前后影像表现
3 讨 论
3.1 腰骶椎结核的特点 腰骶段脊是躯干重量的应力集中区域,此段是无活动的骶椎与活动度较大的腰椎交汇而成为底座,因此,临床上对腰骶段脊柱的稳定性要求高。L5椎体因承受躯干重量的作用有向前下滑移的趋势,而L5/S1小关节突和椎间盘是对抗L5椎体向前滑移的主要结构,其破坏L5更易向前滑脱。腰骶椎结核多合并单侧或双侧腰骶、髂窝脓肿93.5%(29/31),结核组织与周围组织粘连,腰骶椎前方局部解剖复杂,腰椎前方左侧为腹主动脉,腹主动脉降至第4腰椎分出髂总动脉。腰椎前方右侧为下腔静脉。腹主动脉、下腔静脉、髂总动静脉和骶中动、静脉所覆盖于L4椎体前方及两侧和S1椎体的侧方,显露病灶本身就存在较大难度,S1椎体破坏后,其远端骶椎截面积骤然减小,很难放置植骨块,前路置钉更加困难,稍有不慎,将造成较大的创伤,因此,腰骶段脊柱手术的方式与其他脊柱段的手术方式明显不同。
3.2 后路内固定、前路病灶清除椎间植骨的特点 腰骶椎前方髂骨遮挡,局部解剖复杂,彻底清除病灶植骨后置入螺钉有相当大难度和风险,目前尚无理想的腰骶段的前路内固定材料。通过31例前后路联合手术治疗的腰骶段脊柱结核患者,作者体会:(1)前路手术可以有效解除来自前方对神经硬膜囊的压迫,彻底地清除结核病灶,对合并有脊柱附件结核者,前后联合入路进行病灶清除,是一种比较理想的方式,后路可通过螺钉固定解除神经根的压迫,有效缓解神经症状;(2)后路内固定在一定程度上可减少前路手术的并发症,Kemp等[3]报道脊柱结核采用前路内固定术后并发症比后路内固定术后增加50%;(3)后路内固定术将螺钉固定在病灶外的椎骨上,不易成为潜在的结核感染源,且方便取出。而前路内固定将螺钉植于病灶外,不易取出,易成为潜在结核感染源[4]。本组有2例为外院前路固定出现复发后再次手术改为后路固定,已治愈;(4)后路经椎弓根螺钉固定,为三柱固定,稳定可靠,能够有效地恢复腰骶角的正常生理曲度,椎间植骨可靠;(5)术中结核病灶的清除往往要比术前从影像学检查预计的要大,势必对前路固定位置及固定椎体的选择产生较大影响,而后路椎弓根固定,不影响病灶的清除,螺钉即使部分暴露在病灶中,也不太影响椎体的稳定性及病变的愈合;(6)一期后路内固定前路病灶清除植骨融合术有多切口、时间长、操作复杂、体位变化大、个别患者耐受性差等不足,可以根据具体情况考虑分期手术。
3.3 手术适应证、时机及术前准备 前入路病灶清除、植骨融合联合后路内固定术式主要适用于:(1)椎体有明显破坏,且有后凸畸形严重的患者;(2)需要前路手术的患者,且前路一期内固定有困难者;(3)结核破坏同时位于脊柱的前柱、中柱和后柱者;(4)合并双侧椎旁脓肿、椎体破坏需重建椎体高度者;(5)长节段脊柱结核(椎体破坏3个以上)或者2椎体破坏明显,需要跨椎体固定的。在经抗结核治疗3周以上,且红细胞沉降率小于60 mmol/h或呈下降趋势,无明显结核中毒症状或活动性结核表现,血红蛋白大于90 g/L;患者的全身条件允许,内科疾病调整适宜后手术。
脊柱结核的治疗,绝大多数学者认为早期以正规抗结核保守治疗为主,多数患者都能得到有效的治疗。但临床中许多患者对正规抗结核治疗得不到有效保障,导致耐药结核菌株不断增加。在正规抗结核治疗一段时间(3~6个月)后无明显改善或加重者,需要手术治疗,尤其是出现神经症状,或出现截瘫就应尽早手术治疗。保守治疗仅限于早期诊断的初发结核,临床症状轻、无神经症状、脓肿小、无死骨、死腔和肉芽组织的生成,其他脏器结核处于活动期,有明显结核中毒症状者。若一味地保守治疗可能错过最佳的治疗时机从而降低治疗效果、增加手术风险、影响预后。
结核耐药性增强是导致脊柱结核术后复发的主要原因之一,是目前脊柱结核外科治疗所面临的共同难题,学者们也做了大量的研究。有研究报道耐多药结核病增多且呈上升趋势[5-9];有研究报道脊柱结核总耐药率达66.67%[10-13]。结核病灶组织及病灶边缘硬化壁形成一道药物屏障增加了结核的耐药性。只有彻底清除硬化骨、甚至切除小部分临界的正常骨组织达到正常的骨质,才能彻底清除结核菌生存的内环境和药物屏障,使抗结核药物有效地到达病变部位,发挥抗结核作用从而达到消灭结核菌的目的,消灭结核菌可促进植骨融合[14-15]。因此,术前应排除活动性结核,了解胸腹腔有无积液。术前须进行4周以上的正规抗结核治疗,并检查患者治疗前后红细胞沉降率、肝功能等指标。待血沉明显下降、结核中毒症状减轻方可进行手术。
一期后路椎弓根螺钉固定,能够有效矫正后凸畸形,稳定脊柱,减少内固定处于结核病灶中潜在的感染概率,联合前路结核病灶清除彻底,植骨牢靠,临床疗效好,是一种非常有效的手术方式。
[1]欧云生,安洪,权正学,等.两种术式治疗胸腰椎结核的疗效观察[J].实用骨科杂志,2004,10(4):323-325.
[2]张强,洪标辉,李小海,等.一期前路植骨融合内固定治疗相邻多椎体结核[J].中华骨科杂志,2006,26(3):179-182.
[3]Kemp HB,Jackson JW,Jeremiah JD,et al.Anterior fusion of the spine for infective lesions in adults[J].J Bone Joint Surg Br,1973,55(4):715-734.
[4]Govender S,Parbhoo AH,Kumar KP.Tuberculosis of the cervicodorsal junction[J].J Pediatr Orthop,2001,21(3):285-287.
[5]唐神杰,肖和平.耐多药结核的综合治疗[J].中华结核和呼吸杂志,2003,26(11):715-718.
[6]李大伟,马远征.耐多药脊柱结核的诊断与治疗[J].中国骨与关节外科,2011,4(1):65-67.
[7]温华岩,范梦柏,张吉平,等.太原市结核病医院结核菌耐药现状分析[J].山西医药杂志,2006,35(8):675-676.
[8]陈建波,刘映霞,罗燕芬,等.深圳地区结核临床分离菌基因突变与耐药的关系[J].热带医学杂志,2013,13(8):939-943.
[9]李芳芳,方红辉,何林,等.结核分枝杆菌耐药基因rpoB.katG.inhA突变快速检测方法研究[J].热带医学杂志,2005,5(6):21-24.
[10]周劲松,陈建庭,吴雪琼,等.脊柱结核耐药性检测及耐药基因PCR-SSCP分析的应用价值[J].临床骨科杂志,2006,9(5):399-402.
[11]张宏其,尹新华,黎峰,等.脊柱结核手术治疗并发症及相关危险因素的探讨[J].中国矫形外科杂志,2014,14(1):20-27.
[12]薛忠林,陈忠羡,付朝华,等.术前短期化疗联合前路单钉棒系统治疗胸腰椎结核[J].中国骨与关节外科,2013,6(3):252-257.
[13]马远征,薛海滨.脊柱结核外科治疗中的相关问题-脊柱结核的外科治疗策略[J].中国脊柱脊髓杂志,2009,19(11):805-807.
[14]安晋宇,李大伟,崔旭,等.老年性脊柱结核的特点及保守治疗疗效观察[J].中国骨伤,2013,26(3):210-213.
[15]Hirakawa A,Miyamoto K,Masuda T,et al.Surgical outcome of 2-stage (posterior and anterior) surgical treatment using spinal instrumentation for tuberculous spondylitis[J].J Spinal Disord Tech,2010,23(2):133-138.
Clinical observation of combined anterior and posterior surgeries approach for the treatment of lumbosacral tuberculosis in 31 cases*
YangLibin,YangSumin,HouWengen,LuTan
(SecondDepartmentofOrthopedics,theFirstAffiliatedHospitalofXinxiangMedicalCollege,Xinxiang,Henan453100,China)
Objective To investigate the safety and clinical effect of combined anterior and posterior surgeries approach for the treatment of lumbosacral tuberculosis.MethodsThere were 31 cases of low lumbar and sacrum spinal tuberculosis in this series.All cases that anti-tuberculosis treatment lasted 3 weeks before the operation received posterior transpedicular screw system internal fixation,anterior radical focus debridement and auto-grafting with iliac bone.Bed rest was for 6-12 weeks after surgery and no brace was needed.Anti-tuberculosis treatment lasted 12-18 months.ResultsThe period follow-up was 12-43 months and there was one case of the formation of the sinus and bilateral abscess after surgical resection of re-healing,and there was no cases of bone block displacement.All tuberculosis lesions were healing.13 cases with neurological symptoms had recovery.There was no spondylolisthesis postoperative follow-up;The heigh,kyphosis correction and restore stability of vertebral body were satisfied.The patients had solid bony fusion without internal fixation loosening and rupture after 5-9 months.ConclusionIt is a safe and effective method to treat lumbosacral tuberculosis by posterior transpedicular screw system internal fixation and anterior radical focus debridement with interbody autografting.which can thoroughly clear focus of spinal tuberculosis,decompress sufficiently spinal cord,correct effectively the kyphosis deformity and achieve the stability of a strong three-column.
lumbosacral;tuberculosis;anterior and posterior surgeries approach;transpedicular fixation;intervertebral bone grafting
10.3969/j.issn.1671-8348.2015.35.023
河南省医学科技攻关基金资助项目(201304029)。
:杨利斌(1977-),主治医师,硕士,主要从事脊柱与创伤研究。
R529.2
A
1671-8348(2015)35-4972-03
2015-06-02
2015-08-04)

