常规用药联合药学服务治疗高血压病的临床观察
李晓兰 (焦作市第二人民医院药学部,河南 焦作 454001)
原发性高血压病是以血压升高为主要临床表现伴或不伴多种心血管危险因素的综合征。血压的持续升高是多种心、脑血管疾病的重要病因和危险因素,特别是影响心、脑、肾的结构与功能,最终导致这些器官功能衰竭,迄今原发性高血压病仍是心血管疾病死亡的主要原因之一[1]。而继发性高血压病是指由某些确定的疾病或病因引起的血压升高,占高血压病发病总数的5%[2]。目前对于高血压病的治疗包括高血压病教育、饮食治疗、运动治疗、药物治疗以及其他心血管危险因子的监测和控制几个方面[3]。这就更加需要临床药师参与到高血压病患者的临床治疗过程中,对患者的全程药物治疗进行监测,促进药物的合理应用,从而提高药物治疗的安全性、有效性,增加患者的依从性。河南省焦作市第二人民医院(以下简称“我院”)从2013 年开始在心血管内科进行了临床药师参与高血压病治疗的探索工作,现报告如下。
1 资料与方法
1.1 一般资料
收集2013 年3 月—8 月在我院心血管内科住院的高血压病患者120 例,1 级高血压60 例,2 级高血压30 例,3 级高血压30 例。入选标准:年龄>18 岁,根据世界卫生组织(WHO)对人体血压的界定,人体正常的舒张压为60~90 mm Hg(1 mm Hg=0.133 kPa),正常的收缩压为90~140 mm Hg[4]。将120 例高血压病患者随机分为实验组60 例,平均年龄(46.34 ± 4.34)岁,男女比例为1.23 ∶1,平均住院时间为(12.34 ±2.43)d;对照组60 例,平均年龄(45.87 ±4.57)岁,男女比例为1.26∶1,平均住院时间为(11.87 ±2.65)d。2 组患者年龄、性别、病情严重程度、住院时间的差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1 级高血压(轻度)收缩压为140~159 mm Hg,舒张压为90~99 mm Hg;2 级高血压(中度)收缩压为160~179 mm Hg,舒张压为100~109 mm Hg;3 级高血压(重度)收缩压≥180 mm Hg,舒张压≥110 mm Hg[5]。
1.3 方法
2 组患者入院后均建立健康档案,内容包括患者的基本资料、临床诊断、既往史、用药史、遗传史、不良反应、入院后的各项检查、用药记录等。住院期间,实验组除接受常规治疗外,还接受临床药师对其使用的降压药的作用机制、不良反应、出院带药用药教育的指导。出院后临床药师每月对实验组患者进行电话随访干预,3 个月后,记录2 组患者复诊时的各项临床检验指标。
高血压常规治疗方法包括基础治疗和药物治疗,基础治疗包括运动、饮食控制等生活方式的改变[6]。饮食摄入的总热量在满足机体正常需要的基础上,使体质量恢复到接近标准体质量;饮食结构为低脂肪、低盐饮食,同时戒烟、避免酗酒;进食方法宜少量多餐,避免过饱。改变生活方式后,血压仍明显增高者,考虑药物治疗。高血压病的口服降压药主要有5 类:利尿剂、血管紧张素转换酶抑制剂(angiotension converting enzyme inhibitor,ACEI)、钙 通 道 阻 滞 剂(Ca2+channel blocker,CCB)、交感神经抑制剂和血管扩张剂,根据患者病情单用或联用,对于血脂异常患者采用他汀类药物等调节血脂治疗[7]。
临床药师对患者初始药物治疗方案进行评价及优化,根据患者具体情况、药物不良反应、药物相互作用、结合药物费用等,协助医生制定患者个体化给药方案,并向患者解释用药方案。及时发现患者治疗过程中的用药不良反应,与医生一起对其作出评估、处理。住院期间向患者及家属讲解口服降压药的服用方法、注意事项等用药指导服务。出院时对患者进行出院教育,告知患者每种药物具体的用法及用量,告知患者需要监测的血压、血脂等指标所要达到的目标值,向患者强调改变生活方式的重要性,告知患者下次复查日期。患者出院后,临床药师每月一次电话随访了解患者的医嘱落实情况及自我监测血压情况,根据患者具体情况提出建议,解决用药过程中存在的问题。
1.4 观察指标
收集2 组患者治疗前、后血脂、肾功能及血压值,出院3个月后测量的血压值、血脂、肾功能指标等。
1.5 统计学方法
所有数据均采用SPSS 19.0 软件进行统计学处理,计量资料以均值±标准差(¯x±s)表示,采用t检验,P<0.05 为差异有统计学意义。
2 结果
3 个月后复查,2 组患者三酰甘油(triacylglycerol,TG)、高密度脂蛋白(high-density lipoprotein,HDL)、低密度脂蛋白(low-density lipoprotein,LDL)、肾功能指标以及收缩压、舒张压比较差异均具有统计学意义(P<0.05),实验组结果明显优于对照组,见表1~5。住院期间及出院后电话随访,2 组患者均未出现药品不良反应。
3 讨论
高血压病是一种慢性疾病,其发病率高且并发症多,若不能及时控制血压则易引发多种并发症,对心血管系统、肝脏、肾脏都有所损伤[8],是目前国内外普遍关注的热点问题。因此,密切观察患者在高血压不同分期时全身各器官功能变化,避免并发症的发生,能够有效控制疾病的发展,提高患者生活质量[9]。从表1、表2 可见,入院前2 组患者肾功能、血脂指标均不在正常范围内,入院后经治疗、合理饮食教育、运动教育后,出院时2 组患者肾功能、血脂异常指标较前好转。常规治疗和药师参与治疗都能明显改善患者状况,但还达不到治疗目标。出院3 个月后复查,实验组各项指标均优于对照组,说明临床药师参与高血压病治疗明显提高了患者的依从性,能有效降低各种并发症发生率。美国高血压预防、监测、评估和治疗委员会第8 次报告(JNC8)《2014 年美国成人高血压病治疗指南》指出合并高血压的慢性肾脏病(chronic kidney disease,CKD)患者,对于合并蛋白尿的CKD 患者,ACEI 或血管紧张素II 受体拮抗剂(angiotensin Ⅱreceptor antagonist,ARB)推荐为初始治疗;对于不合并蛋白尿的CKD 患者,初始治疗选择包括噻嗪类利尿剂、CCB、ACEI 或ARB。若ACEI 或ARB 未用作初始治疗药物,而且需要另外联用药物使血压达标则ACEI 或ARB 可作为二线药物加用[10]。欧洲的高血压病临床指南指出,无症状的高血压病被认为具有很高的发生致死性心血管事件的危险,高血压病患者的血脂治疗也更为严格,治疗目标是低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDLC)<100 mg/dl(2.6 mmol/L)[11]。高血压病患者经饮食治疗、控制体质量、控制血糖等可部分纠正血脂代谢异常。如经上述治疗,血脂仍未达标,尤其患者有严重的代谢异常或为心肌梗死高危人群时,应及早进行调血脂治疗。美国糖尿病学会针对血脂异常的患者明确指出降低LDL 首选他汀类药物治疗,其次选择胆汁酸结合树脂或贝特类药物的非诺贝特;升高HDL应首选贝特类药物;降低TG 选择贝特类药物;治疗混合型血脂异常首选大剂量他汀类药物,其次选择他汀类药物加贝特类药物[12]。可见他汀类药物和贝特类药物是临床较为常见的调脂药。《2014 年他汀类药物安全性评价专家共识》指出,对39 704 例受试者研究结果显示,他汀治疗组肾小球滤过率的下降值较对照组每年少1.22 ml/min;对于心血管疾病患者他汀类药物对肾功能的保护作用则更为明显;同时他汀类药物还可减少慢性肾功能的死亡率和心血管事件发生率[13]。
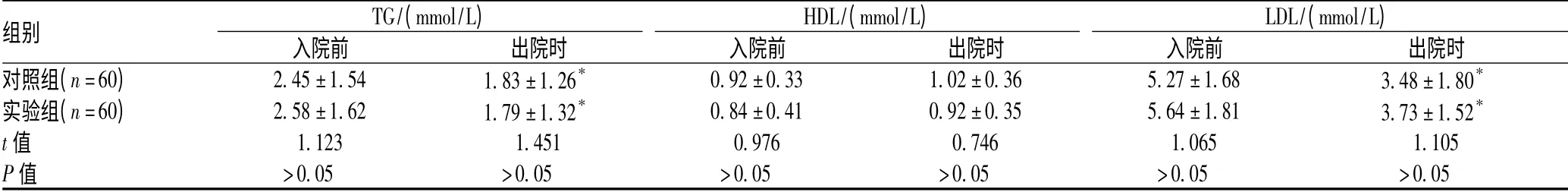
表1 2 组患者住院期间TG、HDL、LDL 水平比较(¯x±s)Tab 1 Levels of TG,HDL and LDL in two groups during hospitalization(¯x±s)

表2 2 组患者住院期间血肌酐、尿素氮、尿酸水平比较(¯x±s)Tab 2 Serum creatinine,blood urea nitrogen and uric acid levels in two groups of patients during hospital stay (¯x±s)

表3 2 组患者住院期间血压变化比较(¯x±s)Tab 3 Blood pressure in two groups before and after treatment (¯x±s)
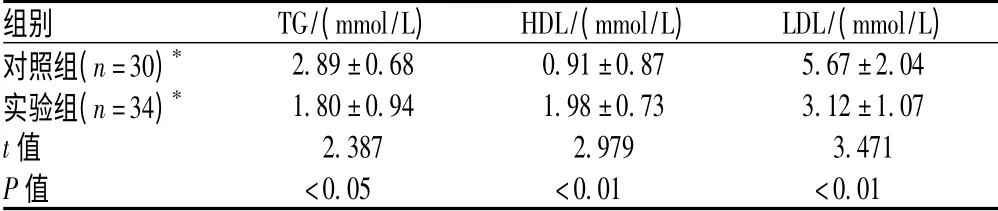
表4 3 个月后复查2 组患者血压、TG、HDL、LDL 水平比较(x¯±s)Tab 4 BP,TG,HDL and LDL levels in two groups at 3 months of follow-up (x¯±s)
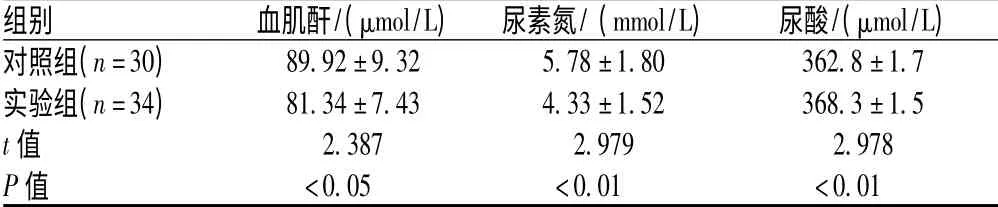
表5 3 个月后复查2 组患者血肌酐、尿素氮、尿酸水平比较(¯x±s)Tab 5 Serum creatinine,blood urea nitrogen and uric acid levels at 3 months of follow-up (¯x±s)
血压是血管内的血液对于单位面积血管壁的侧压力,其是推动血液在血管内流动的动力[14]。血压测定通常可以反映患者平时血压控制情况。从表3、表4 可见,2 组患者入院时血压均较高,出院后实验组在临床药师的协助下,3 个月后测量血压值较入院前明显下降,与对照组比较,血压值也明显下降。郭辉林等[15]研究发现,高血压病患者的血压控制率仅达到4.1%~6.1%,高血压病患者的血压如不能长期控制在正常范围内,必将导致全身重要脏器的严重病理损害,并形成各种并发症。临床药师参与高血压病患者治疗能明显减少患者并发症的发生,临床药师应引导和鼓励患者依从医生的指导,并加强对患者的高血压病教育,对患者用药进行教育,使患者了解可能出现的药物不良反应,以及出现不良反应时应该及时采取的措施,告知患者血压应该控制的范围,加强患者对病情的自我监测。临床药师参与到高血压患者的临床治疗中,能更好地为患者提供专业性服务。
[1] 陆再英,钟南山,谢毅,等. 内科学[M].7 版. 北京:人民卫生出版社,2012:251-264.
[2] 曹志强. 老年高血压患者120 例治疗效果分析[J].临床合理用药杂志,2013,6(6):97-98.
[3] 中国高血压防治指南修订委员会. 中国高血压防治指南2010[J].中华心血管病杂志,2011,39(7):579-616.
[4] 姜彩芹.老年期和老年前期高血压患者临床肾功能对比分析[J].医学信息,2013,26(3):421-422.
[5] 王晓萍,吴蔚.贝那普利和氯沙坦联合用药对慢性肾脏病高血压和肾功能的影响[J].中国老年学杂志,2013,33(11):2638-2639.
[6] 杨世春,李志勇,陈丽莲,等. 医师-药师合作团队干预出院高血压患者生活方式的疗效评价[J].医学信息杂志,2013,26(6):116-117.
[7] 梁峰,胡大一,沈珠军,等. 2014 年美国成人高血压治疗指南[J].中华临床医师杂志:电子版,2014,8(2):252-260.
[8] Chobanian AV,Bakris GL,Black HK,et al. The seventh report of the joint national committee on prevention,detection,evaluation,and teeatment of high blood pressure;the JNC 7 report[J].JAMA,2003,289(19):2560-2571.
[9] 严蜀华,刘俊,刘佳,等. 肾功能指标联合检测对高血压肾损伤早期诊断的价值[J].微循环学杂志,2011,21(3):66-67.
[10] 王文,张宇清,张学中,等. 高血压患者治疗后平均血压水平与心脑血管事件的关系——非洛地平降低并发症研究分析[J].中华高血压杂志,2010,18(5):439-443.
[11] 中华医学会心血管病学分会,中国医师协会心血管内科医师分会,中国康复医学会心血管病专业委员会,等. 心血管疾病防治指南和共识2014[M]. 北京:人民卫生出版社,2014:279-293.
[12] ADA. Diabetes care. Jam,2001,24(Supp 1):S58-S61.
[13] 中华医学会老年医学分会,中国医师协会高血压专业委员. 老年人高血压特点与临床诊治流程专家建议[J]. 中华老年医学会杂志,2014,33(7):689-700.
[14] 秦望森,邓予晖,刘章锁.胱抑素C、C 反应蛋白、尿β2 微球蛋白在高血压肾损伤诊断的临床应用[J]. 中国实验诊断学杂志,2012,16(11):2058-2060.
[15] 郭辉林,贺清明.高血压病人血压控制率低的对策研究[J]. 实用心脑肺血管病杂志,2011,19(5):705.

