特殊体位手术患者外周静脉留置针留置部位的探讨
周卉 季秋芳
(第二军医大学附属长海医院麻醉科,上海200433)
对手术患者,我科均采用外周静脉留置针穿刺的方式建立静脉通路,且以上肢为主,以保障麻醉医师在手术过程中及时给药,迅速补充血容量。一般留置套管针的上肢会固定于手术床搁手板上,并外展(小于90°),以便术中观察留置部位情况,一旦发生导管堵塞、脱出或液体外渗等特殊情况时,可以及时处理。但对某些特殊体位的手术,如骨科颈椎手术、脑外科手术、五官科手术等,术中需将患者双上肢固定于身体两侧,包裹于手术床单内,此类手术体位患者静脉留置针部位的情况在术中较难观察。因此,选择一个最佳的留置部位至关重要。在选择相同型号的留置针后,我们对三个留置部位的效果进行了比较,现报告如下。
1 资料与方法
1.1 一般资料 选择2013年7~12月在我院手术室施行手术的360例患者,上肢静脉情况较好,其中,男210例,女150例,年龄18~65岁;行骨科颈椎手术200例、脑外科手术60例、五官科手术100例。术中均需将双上肢固定于身体两侧,包裹于手术床单内。手术时间均大于2h。
1.2 方法 将360例患者采用随机抽样法分成三组:手背留置静脉针组(Ⅰ组);前臂内/外侧留置静脉针组(Ⅱ组);上臂头静脉留置静脉针组(Ⅲ组)。所有患者均采用德国贝朗公司生产的20G静脉留置针。穿刺者为同一人,根据分组对患者进行静脉留置针穿刺,贴膜固定,双上肢固定于身体两侧,包裹于手术床单内,手术开始前,确保静脉通道通畅在位。
1.3 观察指标 自手术开始至结束,严密观察术中液体通畅状况,有无导管堵塞现象。术中因任何原因导致输液不畅,需调整穿刺针所在上肢位置者,均记录为导管堵塞。另外,记录套管针脱落例数及术后穿刺部位液体外渗情况。
1.4 统计学方法 计数资料采用χ2检验,P<0.05表示差异有统计学意义。
2 结果(表1)
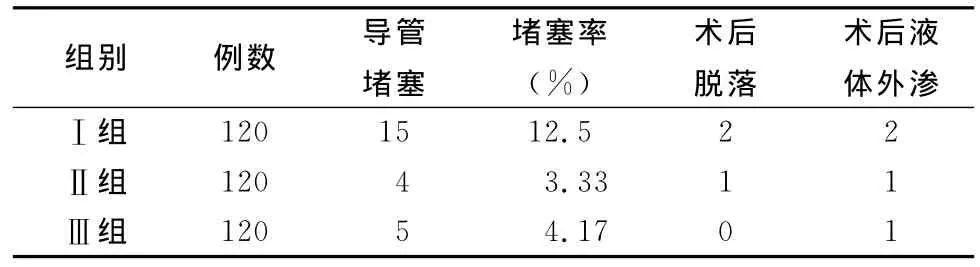
表1 不同部位静脉留置针堵塞、脱落情况比较(例)
结果示:Ⅰ组静脉输液不畅率明显高于Ⅱ组和Ⅲ组,χ2分别为6.92和5.45,P<0.05;Ⅱ组和Ⅲ组术中静脉输液不畅率差异无统计学意义,χ2=0.115,P>0.05。三组不同部位留置针术后脱落及液体外渗情况差异无统计学意义。
3 讨论
术前进行静脉穿刺时,手术部位、手术体位、患者自身外周静脉条件的限制等往往会影响到我们对外周静脉穿刺点的选择。笔者主要针对行骨科颈椎手术、脑外科手术、五官科手术等需将双上肢固定于身体两侧、手术时间大于2h的患者进行研究。
首先,我们排除行下肢静脉穿刺者,下肢静脉穿刺并发症比上肢发生率要高,包括静脉炎、液体外渗、套管堵塞、局部红肿、硬结疼痛、血栓形成[1-2];且患者术中的静脉留置针一般要3~5d后拔除[3],术后回病房将继续使用,选择下肢对患者的活动不利,因此应尽量选择上肢进行外周静脉穿刺。
对于普通留置静脉的肢体,在我们可控范围之内的手术,我们选择任何位置对术中的管理可能影响不大,一旦静脉通路不畅,可以及时调整,甚至重新穿刺都无不可。但对于特殊体位的手术,像此类双上肢固定在身体两侧者,如果术中出现静脉通路不畅,由于手术部位、无菌单的影响而无法调整,使得术中输液通路的管理难度增加,影响到手术进程,甚至患者生命。
手背上的静脉比较表浅,且处在腕关节处,手术当中上肢固定于身体两侧,易导致腕关节角度变化,引起静脉穿刺针打折或贴壁,又或外科医师站在手术床两侧极易压住上肢,同样使腕关节角度发生变化。若遇到需加压输血患者,手背静脉比较脆弱,容易引起血管破裂或皮下瘀血。前臂血管比较直,同时不处于关节处,不易受关节活动的影响,因此术中出现不畅的概率明显降低。而肘关节处因血管相对粗大,置管比较容易,且本研究中整个上肢固定于身体两侧,肘关节的活动几乎没有,故对术中静脉通路的通畅度影响也较小,但毕竟处于关节处的血管对于患者术后的活动会有一定的影响。
三组不同位置的静脉留置针术后脱落情况相似,主要为麻醉苏醒期患者躁动所致,就本研究而言,与静脉针留置的位置无明显相关性。但也有可能为样本量较少,无法做出统计学差异。
综上所述,对于特殊体位的手术患者,外周静脉留置针位置的选择对手术中静脉通路的通畅度影响较大,同时可影响到手术的顺利进行甚或患者的生命安全。因此,在建立外周静脉时,应充分考虑到手术的大小、时间、体位及术后等的影响,以保障手术安全、顺利、舒适地进行。
[1]陈玲.预防安全留置针并发症的护理[J].上海护理,2005,5(3):49-50.
[2]陈宗玉,谢明杰,王惠,等.术中上下肢静脉留置针输液并发症的对比观察[J].护士进修杂志,2009,24(6):57-571.
[3]李敬琴.静脉留置针在骨科手术中的应用及护理体会[J].微创医学杂志,2012,7(1):90-91.

