以咯血为主要表现的儿童肺隔离症1例病例报告
高杨洁 冯雪莉 徐保平
1 病例资料
男,12岁,因“反复咯血4年余,再发1d”主诉就诊,门诊血常规:WBC 8.12 ×109·L-1,N 0.57,L 0.33,Hb 151 g·L-1,PLT 271× 109·L-1,CRP<8mg·L-1。病程中患儿无反复发热、气促、喘息,无鼻衄、呕血、便血及血尿,无消瘦、皮疹、皮肤苍白、乏力及盗汗等表现。于2014年2月6日收入首都医科大学附属北京儿童医院(我院)呼吸科病房。
图1为患儿起病后的症状、体征、诊断和治疗等重要临床信息时间轴。
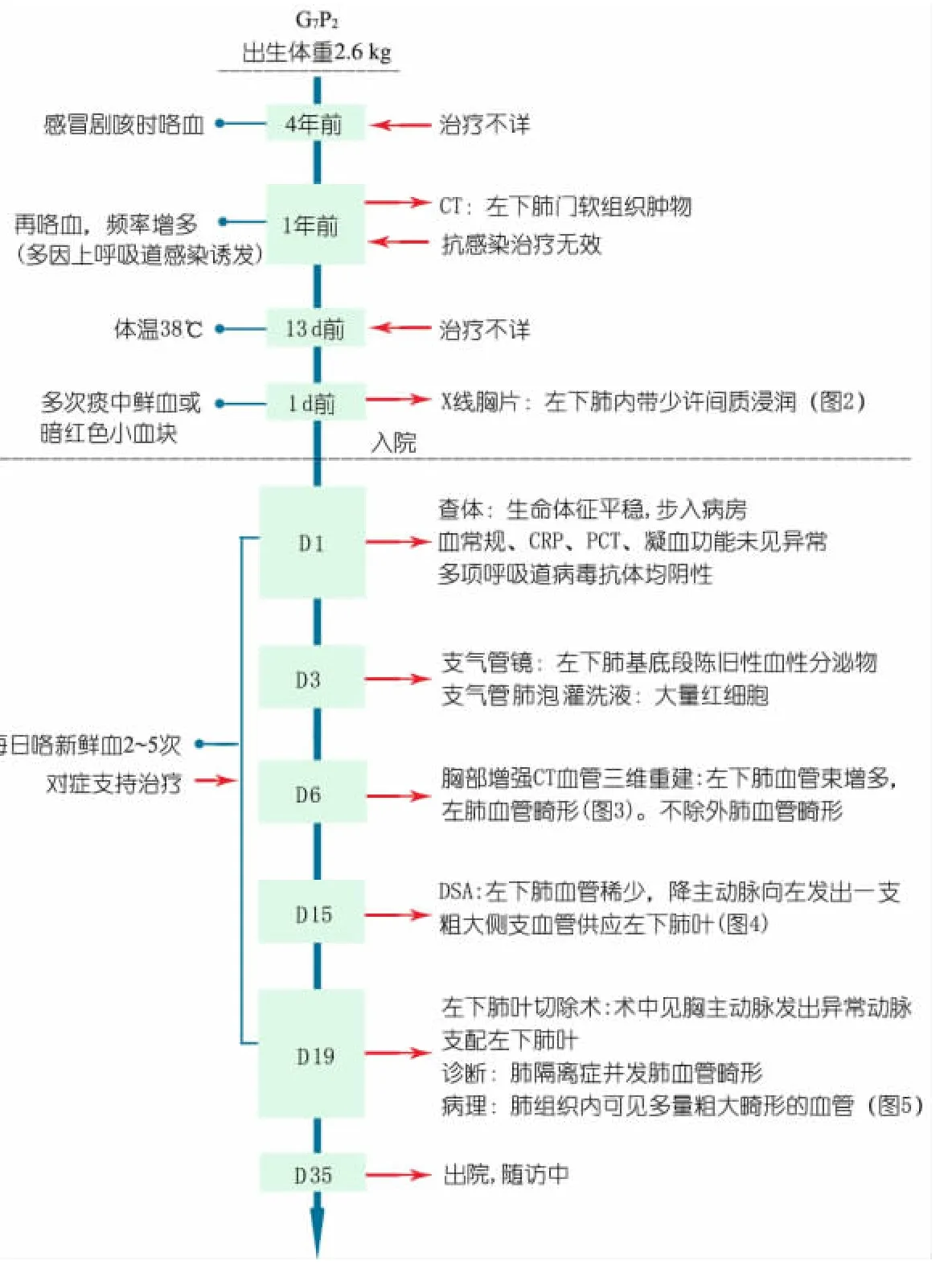
患儿母孕期不规律产检,孕2个月余有先兆流产曾予保胎治疗,否认放射性物质及化学毒物接触史。患儿出生有窒息抢救史,生后住院治疗半个月,既往2~5岁高热惊厥5次,智力及体格发育同正常同龄儿。患儿父亲既往咯血1次,当地医院考虑诊断为慢性肺炎,但近期肺部CT未见明显病变。否认家族成员咯血及遗传病史。
查体:体温 36.5℃,呼吸 21·min-1,脉搏 88·min-1,血压 110/64mmHg,一般情况好,神志清楚,发育正常,无发绀,呼吸平稳,未见鼻翼煽动及吸气性三凹征。全身皮肤黏膜颜色正常,未见瘀点、瘀斑、黄染、皮疹、出血点及血管瘤。咽无充血,扁桃体无肿大,全身浅表淋巴结未及肿大。呼吸节律正常,双肺呼吸音粗,未闻及干湿啰音。心音有力,律齐,心前区未闻及杂音。腹平软,无压痛及反跳痛,未触及包块,肝肋下1cm,质软、边锐,脾肋下未触及,肠鸣音正常,神经系统查体未见明显异常,无杵状指趾。
辅助检查:血常规示WBC 4.91×109·L-1,N 0.57,L 0.31,Hb 138 g·L-1,PLT 213 ×109·L-1,PCT 0.17 ng·mL-1。凝血功能:PT 11.3 s,APTT 31.4 s,纤维蛋白原2.43 g·L-1,D-二聚体 0.101mg·L-1。电解质、生化及粪尿常规均大致正常。抗中性粒细胞胞浆抗体(MPO及PR3)、抗核抗体、抗双链DNA抗体及抗可溶性核抗原抗体谱均阴性。超声心动图未见异常。
入院第3天:支气管镜下可见气管支气管内膜炎症,左下基底段陈旧性血性分泌物,左下外后基底段变形狭窄,通气不良。支气管肺泡灌洗液革兰染色、抗酸染色均阴性,细菌培养未见致病菌生长。支气管肺泡灌洗液细胞分析:细胞总数 0.13×106·L-1,巨噬细胞0.49,淋巴细胞0.20,分叶核细胞0.27,嗜酸性粒细胞0.04,嗜碱性粒细胞0。支气管肺泡灌洗液病理学检查见大量红细胞,少量脱落的上皮细胞及吞噬细胞,部分细胞退变,未见肿瘤细胞和含铁血黄素细胞。
入院第6天:胸部增强CT血管三维重建(图3)考虑肺隔离症(PS)可能性大,但不除外肺血管畸形。入院第15天进一步行数字减影血管造影(DSA)检查(图3),支持PS诊断。
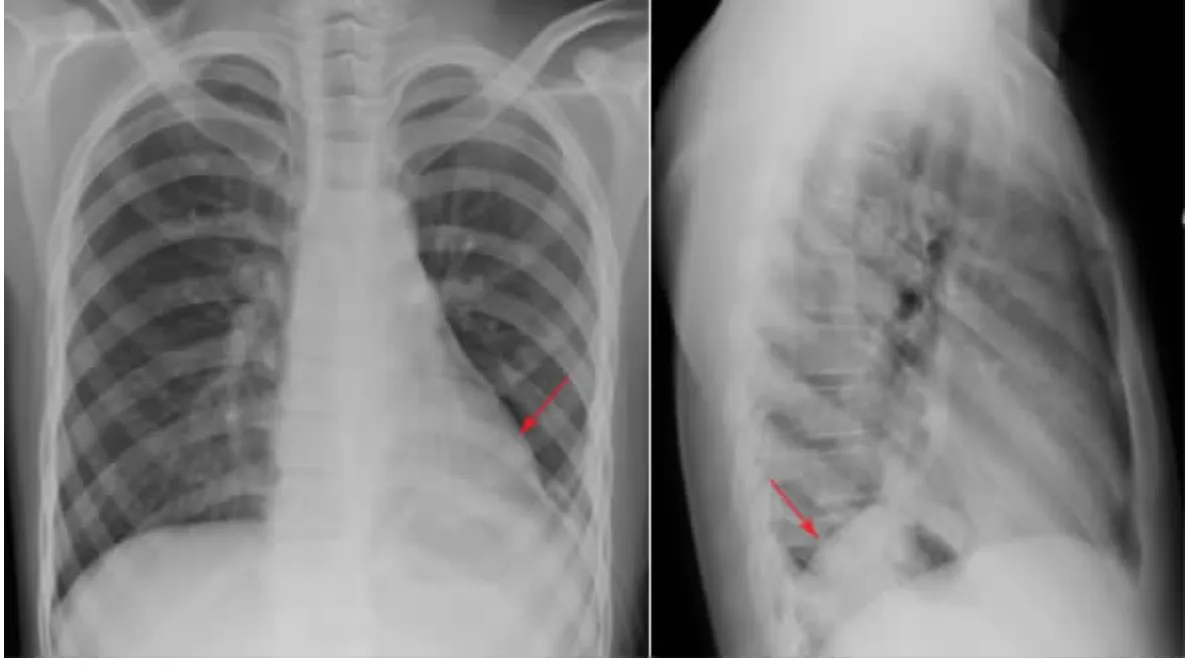
图2 患儿X线胸片所见
入院第19天:转入我院胸外科病房行左下肺叶切除术。术中发现下肺叶部分表面血管迂曲、怒张,局部可见多发小囊性病变,胸主动脉发出异常动脉支配左下肺叶,肺门处分离出肺动脉1支(该血管非常细),静脉1支(非常粗大)。
术后肺组织病理学检查结果:肉眼可见肺组织表面大部附被膜,灰粉间暗紫色,沿气管剖开可见多个血管腔,直径0.1~1cm,余肺组织灰红,质软;镜检肺组织内可见多量粗大畸形的血管,也可见局灶厚壁小血管聚集,肺泡间隔可见灶状淋巴细胞聚集,局灶肺泡腔内可见含铁血黄素细胞及黏液(图4)。病理诊断:PS(叶内型)并发肺血管畸形。
患儿术后恢复良好,于入院第35天出院。出院后12d复查发现气胸,再次入我院观察6d自行吸收出院。
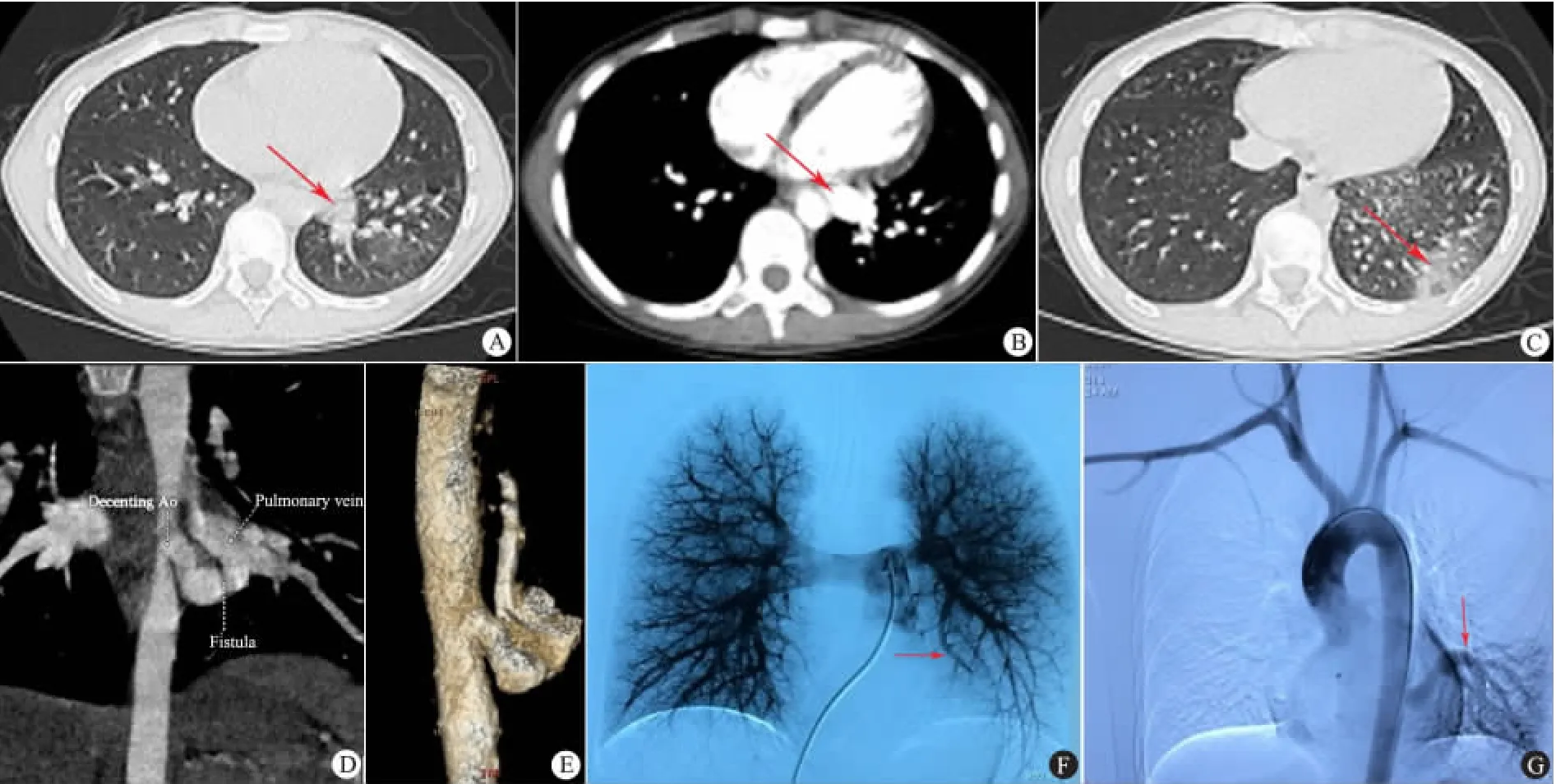
图3 患儿胸部高分辨增强CT、血管三维重建及数字减影血管造影所见

2 讨论
PS是一种先天性肺发育异常,指不与正常气管支气管束相通,且接受来自一个或多个异常体循环动脉血供的一段肺组织[1],发病率为0.15%~1.80%,且为第2常见的肺发育畸形[1]。根据有无脏层胸膜包被分为叶内型及叶外型,其中叶内型约占75%[2]。常见的临床表现为反复感染、咳嗽和咯痰。回顾性数据分析显示中国成人PS患者中咯血为第 3 常见的表现(532/1 923,27.7%)[3],但儿童以咯血为主要表现的PS少见。
本例患儿隐匿起病,表现为反复咯血,咯血均发生于咳嗽后,每次咯血量不多,伴或不伴上呼吸道感染,无其他伴随症状。查体无特殊发现。患儿父亲有1次咯血病史,但近期肺部CT提示无明显病变。患儿既往无反复肺部感染病史。入院前胸部影像学检查提示左下肺炎症或左下肺门软组织肿物,经抗感染治疗无效。入院后经过相关辅助检查,排除感染因素、特发性肺含铁血黄素沉着症、支气管扩张症、肿瘤、风湿免疫系统疾病及凝血障碍等引起咯血的病因。
由于PS临床表现缺乏特异性,胸部X线片及CT检查易误诊为肺囊肿及合并感染,造成误诊。有文献报道[4~6]PS可引起大咯血,故对于以咯血为主要表现且疑诊为PS的患儿应尽快明确诊断。影像学检查显示来自体循环的异常供血动脉可明确诊断。血管造影仍是明确PS诊断及发现绝大多数异常供血动脉的金标准[7]。多层螺旋 CT(MSCT)可发现绝大多数异常供血动脉,对观察肺实质病变效果最佳。在我院PS的诊断中MSCT已取代有创的血管造影[8]。
本例患儿肺部CT提示胸主动脉向左肺发出一粗大迂曲分支,并与左下肺静脉部分相邻分支有交叉,但不符合典型PS影像学表现:①含有气体和液体囊肿或软组织肿块;②围绕囊肿或肿块周围的肺气肿改变;③局限性多血管征[9]。但本文患儿异常血管与肺部异常病变之间关系不清,似乎与静脉有交通,不能除外先天性肺动静脉畸形。故进一步行DSA检查以鉴别,最终经DSA及术后病理证实为PS(叶内型)。
因PS可能发生反复感染、大咯血、血气胸甚至恶变[10],故对于明确诊断的PS患儿应尽早行外科治疗,手术切除是目前公认治疗叶内型PS的方法[11,12]。有文献报道应用弹簧圈等材料介入治疗PS,由于其有微创的优势,在新生儿和儿童可替代手术,但对于粗大的异常动脉弹簧圈栓塞需二次治疗。也有个例报道应用蘑菇伞(Amplatzer)进行较粗大异常血管(直径6.6~10 mm)的栓堵。介入治疗术后并发症可有败血症、肾脓肿、局部缺血性改变和一过性胸痛等,治疗后病变明显缩小或者完全消失。但文献报道介入治疗的并发症发生率及病变好转程度存在差异,因此其长期疗效和安全性还没有得到证实,对于粗大的异常血管的治疗经验及可能出现的并发症仍需积累经验。此外,由于PS与先天性囊性腺瘤样畸形可共存,有些情况下难以鉴别,而后者与恶性肿瘤相关,故手术切除后获得明确病理结果,可帮助鉴别诊断,预防癌变[13~17]。
叶内型PS的动脉血供通常来自胸降主动脉(73%)、腹主动脉上段(20%),超过95%静脉回流直接进入肺静脉,由于病变肺组织的动脉血供来自异常体循环动脉,故有观点认为PS属于肺血管畸形的一种[1,2,18],但均未提及病变肺组织中血管发育情况。虽然PS的发病机制是有争议的(目前有5种学说:血管牵拉,血管供血不足,偶发,感染后病理改变和共同发展理论[1]),但均提示可能与血管发育异常有关。本例患儿切除的异常肺组织镜下可见多量粗大畸形的血管,也可见局灶厚壁小血管聚集。我院既往回顾性分析诊断为PS患儿光镜下可见大量大小不等内衬纤毛柱状上皮的囊腔及粗大畸形的血管[19],提示病变肺组织中确实存在血管畸形。有文献报道PS中血管改变为内膜增厚、中膜肌肉肥大,血管形成丛状改变,由于异常血供比肺动脉的压力大,所以不难理解这种改变与高血压的血管变化相似,并且随着患者年龄的增大更频繁的被发现,但是未发现咯血或胸痛等症状与这种改变相关[20]。
总之,反复咯血病因复杂,为了及时诊治、减少相关并发症及预防大咯血的发生,应积极查找反复咯血的原因。由于PS存在血管畸形,可以造成反复咯血,虽然儿童报道较少,但不能忽视。MSCT无创快速且便捷的特点可作为儿童PS的首选检查方法,不能明确诊断的患儿必要时选用DSA作为明确诊断的手段。对于诊断明确的患儿应尽早行外科治疗,目前以手术切除为主要治疗手段。由于PS的发病机制并不明确,且目前病变肺组织中血管的病理学表现报道较少,需要积累更多病例探讨PS病变组织中肺血管情况。
[1]Corbett HJ, Humphrey GM.Pulmonary sequestration.Paediatr Respir Rev, 2004,5(1):59-68
[2]Liechty KW, Flake AW.Pulmonary vascular malformations.Semin Pediatr Surg, 2008,17(1):9-16
[3]Wei Y, Li F.Pulmonary sequestration:a retrospective analysis of 2625 cases in China.Eur J Cardiothorac Surg, 2011,40(1):e39-e42
[4]Tang XJ(唐晓军),Tan ZJ, Cai YB, et al.Interventional therapy for massive haemoptysis due to pulmonary sequestration.J Intervent Radiol(介入放射学杂志), 2007,16(11):734-736
[5]Mohapatra M, Mishra S, Jena P.Massive hemoptysis in a case of intralobar pulmonary sequestration associated with pulmonary hypoplasia and meandering right pulmonary vein:diagnosis and management.Case Rep Pulmonol, 2012,2012:960948
[6]Kleffner T,Holzer M,Hulskamp G,et al.Acute hemoptysis and pulmonary hemorrhage after judo as presentation of intralobar sequestration.Thorac Cardiovasc Surg, 2013,61(2):172-174
[7]Wang S, Ruan Z, Liu F, et al.Pulmonary sequestration:angioarchitecture evaluated by three-dimensional computed tomography angiography.Thorac Cardiovasc Surg, 2010,58(6):354-356
[8]Li H(李航),He W,Sun GQ,et al.Multi-slice spiral CT application in pulmonary sequestration in pediatric population.Chin J Radiol(中华放射学杂志), 2008,42(12):1271-1274
[9]胡亚美,江载芳,主编.诸福堂实用儿科学.第7版.北京:人民卫生出版社.2002.1238-1239
[10]Yucel O, Gurkok S, Gozubuyuk A, et al.Diagnosis and surgical treatment of pulmonary sequestration.Thorac Cardiovasc Surg, 2008,56(3):154-157
[11]Cooke CR.Bronchopulmonary sequestration.Respir Care,2006,51(6):661-664
[12]Xiao J(肖静),Liu LH,Wu YF.Diagnosis and treatment of 23 patients with intralobar pulmonary sequestration.Journal of Clinical Pulmonary Medicine(临床肺科杂志), 2013,18(9):1645-1647
[13]Yue SW,Guo H, Zhang YG,et al.The clinical value of computer tomographic angiography for the diagnosis and therapeutic planning of patients with pulmonary sequestration.Eur J Cardiothorac Surg, 2013,43(5):946-951
[14]Cho MJ, Kim DY, Kim SC, et al.Embolization versus surgical resection of pulmonary sequestration:clinical experiences with a thoracoscopic approach.J Pediatr Surg,2012,47(12):2228-2233
[15]Chien KJ, Huang TC, Lin CC, et al.Early and late outcomes of coil embolization of pulmonary sequestration in children.Circ J, 2009,73(5):938-942
[16]Zhu WH(朱卫华),Huang XM,Gong FQ, et al.Transca theter arterial enbolization for treatment of pulmonary sequestration in pediatric patient.J Clin Pediatr(临床儿科杂志),2005(11):817-819
[17]Hwang HK, Tsai YS, Lin SM, et al.Occlusion of an aberrant artery to an intralobar pulmonary sequestration using an Amplatzer Vascular Plug.Pediatr Pulmonol, 2008,43(9):933-935
[18]Clements BS, Warner JO.Pulmonary sequestration and related congenital bronchopulmonary-vascular malformations:nomenclature and classification based on anatomical and embryological considerations.Thorax, 1987,42(6):401-408
[19]Lu G(卢根),Shen KL, Hu YH, et al.Diagnosis and treatment of 19 children with pulmonary sequestration.J Appl Clin Pediatr(实用儿科临床杂志),2010(10):748-750
[20]Desai S, Dusmet M, Ladas G, et al.Secondary vascular changes in pulmonary sequestrations.Histopathology, 2010,57(1):121-127

