人工气腹下三种血流动力学参数评估容量状况的价值及相关性
刘晓梅,傅强,米卫东
危重症患者围麻醉期容量状况的评估和容量治疗一直是临床麻醉学和重症监护学的难点和热点之一。充足的血容量对于改善围术期的组织灌注具有重要意义,但心功能较差时过量输液或输血反而易造成容量超负荷[1],因此,对于行大手术或循环系统不稳定的患者,液体治疗前准确评估机体的容量状况、液体治疗中合理评价机体对液体治疗的反应至关重要[2]。研究显示,每搏量变异(stroke volume variation,SVV)、脉搏压变异(pulse pressure variation,PPV)及脉搏灌注指数变异(pleth variability index,PVI)均能准确评估正常腹压下全麻机械通气患者的容量状况[3-8],但腹压增高会导致机体的血流动力学发生改变[9],关于高腹压下SVV、PPV及PVI的容量评估价值目前尚无统一结论。本研究探讨了人工气腹状态(腹内压为12mmHg,1mmHg=0.133kPa)下,SVV、PPV及PVI对容量状况的评估价值及三者之间的相关性。
1 资料与方法
1.1 一般资料 选择解放军总医院2013年3-8月拟在全麻下行腹腔镜胃癌根治术的患者26例,男15例,女11例,ASA分级Ⅰ-Ⅱ级,年龄30~67岁,血红蛋白(Hb)>110g/L,无高血压、冠心病、心律失常、心内分流、外周血管疾病等病史,无长期口服血管活性药物史,排除液体治疗前及治疗过程中使用血管活性药物者。所有患者(或家属)签署知情同意书。本研究经解放军总医院医学伦理委员会批准。
1.2 麻醉方法
1.2.1 麻醉前准备 入室后常规开放外周静脉,按4ml/(kg.min)的速度于外周静脉通路输注乳酸钠林格液(天津大冢制药有限公司)。采用InteHivue MP50监测仪(荷兰Philips公司)常规监测心电图、心率、袖带血压、脉搏氧饱和度及呼吸末二氧化碳分压,并连接脑电双频指数(bispectral index,BIS)监测仪(AspectXP,美国Aspect公司)。
1.2.2 麻醉诱导 给予咪唑安定0.05~0.1mg/kg,异丙酚1~2mg/kg,舒芬太尼0.4 μg/kg,爱可松0.6mg/kg,静脉快速诱导行气管内插管,以容量控制模式控制呼吸。呼吸参数:潮气量10ml/kg,呼吸频率10次/min,维持呼气末二氧化碳分压在35~40mmHg,氧流量设定为1.5L/min。
1.2.3 麻醉维持 以微量泵持续静脉输注异丙酚50~100 μg/(kg.min),瑞芬太尼0.1~0.2 μg/(kg.min)维持麻醉,输注速度根据BIS监测值进行调整,维持BIS值在40~60。完成气管插管后,将脉搏氧探头连接患者食指并避光包裹固定,另一端与安装了PVI软件的Massimo Radical 7监测器连接,连续监测PVI及脉搏灌注指数(PI);行左或右桡动脉穿刺置管,连接FloTracTM传感器,一根传感器连接InteHivue MP50监测仪监测有创平均动脉压(MAP)及PPV,另一端连接Vigelo/FloTrac监测仪(美国Edwards公司),连续监测SV、SVI、SVV等指标。在人工气腹(腹内压为12mmHg)建立后10min,血流动力学基本稳定、手术尚未开始前,于15~20min内静脉输注6%羟乙基淀粉(130/0.4)氯化钠注射液(批号81EF281,Fresenius Kabi公司,德国),总输注量为7ml/kg,进行容量治疗反应的临床观察。
1.3 观察指标 于输注羟乙基淀粉前(T1)和输注结束后即刻(T2)记录心率(HR)、平均动脉压(MAP)、SVI、SVV、PPV、PVI、中心静脉压(CVP),计算SVI变化的百分比即ΔSVI。ΔSVI=(输注羟乙基淀粉后SVI值-输注羟乙基淀粉前SVI值) /输注羟乙基淀粉前SVI值×100%。根据ΔSVI值将26例患者分成两组,ΔSVI≥15%视为对容量扩张有反应(有反应组,n=16),ΔSVI<15%视为对容量扩张无反应(无反应组,n=10)。
1.4 统计学处理 采用SPSS 17.0软件进行数据分析,计量资料以s表示,组内、组间比较采用独立样本t检验,SVV、PPV和PVI的基础值进行Pearson相关性分析,并绘制各血流动力学指标的受试者工作特征(ROC)曲线,根据曲线下面积及95%可信区间(CI)确定SVV、PPV和PVI对容量状态的评估价值。P<0.05为差异有统计学意义。
2 结 果
2.1 两组一般资料比较 有反应组共16例患者,男9例,女7例,年龄50.6±11.7岁,身高171.1±5.5cm,体重64.1±7.7kg,无反应组共10例患者,男6例,女4例,年龄52.1± 9.8岁,身高168.6±6.9cm,体重63.5±8.0kg,两组比较差异均无统计学意义(P>0.05)。
2.2 两组液体输注前后血流动力学指标的变化与液体输注前比较,有反应组液体输注后SVI升高,HR、SVV、PVI、PPV降低(P<0.05),MAP、CVP无明显变化(P>0.05)。无反应组液体输注前后各血流动力学指标比较差异均无统计学意义(P>0.05,表1)。
2.3 ROC曲线分析结果 在人工气腹(腹内压12mmHg)、全麻机械通气潮气量为10ml/kg时,以ΔSVI≥15%作为对容量治疗有反应的标准,SVV、PPV、PVI判断扩容有效的ROC曲线下面积及其95%CI分别为0.978(0.835~1.023)、0.963(0.820~1.020)、0.928(0.805~1.010),均高于MAP、HR、CVP、SVI等其他血流动力学指标(ROC曲线下面积分别为0.377、0.701、0.305、0.094),差异有统计学意义(P<0.01,图1)。
表1 两组患者液体输注前后血流动力学指标变化(Tab.1 Changes of hemodynamic indexes before and after transfus ion in two groups (
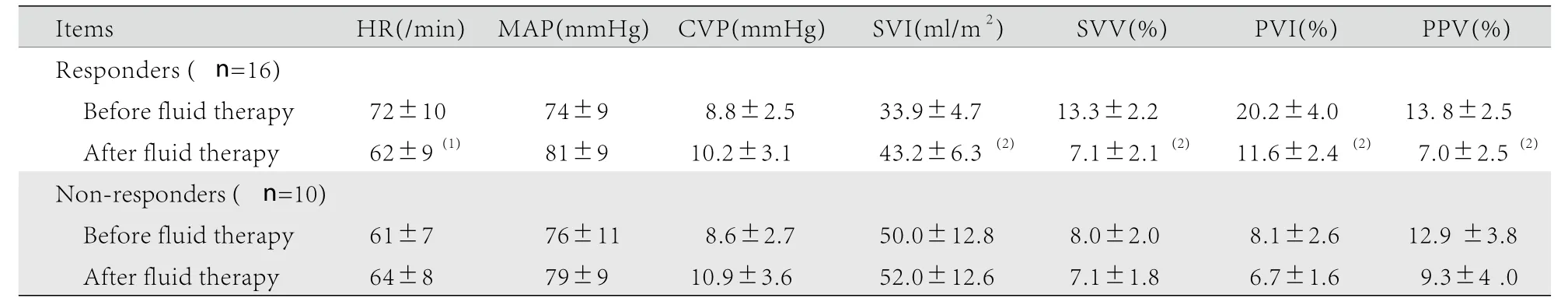
表1 两组患者液体输注前后血流动力学指标变化(Tab.1 Changes of hemodynamic indexes before and after transfus ion in two groups (
HR. Heart rate; MAP. Mean arterial pressure; CVP. Central ven ous pressure; SVI. Stroke volume index; SVV. Stroke volume vari ation; PVI.Pleth variability index; PPV. Pulse pressure variation. (1) P<0.05, (2)P<0.01 compared with before fluid therapy
?
2.4 Pearson相关分析结果 SVV与PPV呈显著正相关(r=0.921, P<0.01);SVV与PVI呈显著正相关(r=0.686, P<0.01);PPV与PVI呈显著正相关(r=0.577, P<0.01)。

图1 各血流动力学参数的受试者工作特征曲线Fig. 1 Receiver operating characteristics (ROC) curves of hemod ynamic indexes
3 讨 论
在心室顺应性、二尖瓣结构和功能、气道压力及血管阻力正常的患者中,肺动脉毛细血管嵌压(PCWP)可直接反映左房压、间接反映左心室舒张末期压力(LVEDP),并可间接、准确地反映机体容量状况[10-12]。但在约52%的患者中,CVP或PCWP不能准确反映容量状况,原因可能与心室顺应性变化(心肌缺血、心室壁纤维化)、胸内压升高(急性肺或胸壁损伤)、腹内压升高、二尖瓣病变和肺动脉导管位置不正确有关[13]。目前研究认为,动态血流动力学指标如SVV、PPV、PVI均能反映前负荷的变化,并能预测围术期接受机械通气患者扩容前后血流动力学的变化[14-16]。然而,诸多因素会影响SVV、PPV及PVI的诊断准确性及诊断阈值,如腹压大小、机体左室舒张末期状态、机械通气时潮气量大小、机械通气模式[17]、进行容量治疗时输注液体的种类、判定容量治疗反应的标准等。因此,为了评估SVV、PPV和PVI的特定诊断价值及诊断阈值,需要在特定的试验条件下进行研究。
腹腔镜手术时人工气腹造成的腹腔内压力增高(≥12mmHg)可使膈肌上抬、胸内压增高,引起静脉回心血量减少和全身血管阻力增加,从而导致每搏量和心输出量减少[8,18-19],血流动力学的变化给血容量的准确评估提出了新的挑战。因此,寻找准确的监测指标,客观评估机体容量状态,得出合理的液体治疗方案,是人工气腹下液体管理,尤其是危重症患者中管理的重点内容之一。
本研究结果显示,SVV、PPV和PVI判断扩容有效的ROC曲线下面积分别为0.978、0.963和0.928,表明SVV、PPV和PVI评估容量反应的准确性相似;同时ROC曲线下面积显示三者对容量反应的评估价值均高于MAP、HR、CVP、SVI等血流动力学指标。本研究还显示,SVV、PPV和PVI两两之间有较好的相关性,提示在临床工作中如果条件有限,仅需采用其中的一种监测手段即可获得准确的容量监测结果用于指导容量治疗。
综上所述,本研究结果表明,SVV、PPV和PVI均可用于评估人工气腹下全麻机械通气患者的容量状况,三者的准确性相似,且相关性较好。
[1]Berkenstadt H, Margalit N, Hadani M, et al. Stroke volume variation as a predictor of fluid responsiveness in patients undergoing b rain surgery[J]. Anesth Analg, 2001, 92(4): 984-989.
[2]Cordemans C, De Laet I, Van Regenmortel N, et al. Fluid management in critically ill patients: The role of extravascula r lung water, abdominal hypertension, capillary leak, and fluid balance[J]. Ann Intensive Care, 2012, 2(Suppl 1): S1.
[3]Natalini G, Rosano A, Taranto M, et al. Arterial versus plethysmographic dynamic indices to test responsiveness for testing fluid administration in hypotensive patients: a clinica l trial[J]. Anesth Analg, 2006, 103(6): 1478-1484.
[4]Cannesson M, Besnard C, Durand PG, et al. Relation between respiratory variations in pulse oximetry plethysmographic waveform amplitude and arterial pulse pressure in ventilated patients[J]. Crit Care, 2005, 9(5): R562-R568.
[5]Cannesson M, Attof Y, Rosamel P, et al. Respiratory variations in pulse oximetry plethysmographic waveform amplitude to predict fluid responsiveness in the operating room[J]. Anesthesiology,2007, 106(6): 1105-1111.
[6]Cannesson M, Musard H, Desebbe O, et al. The ability of stroke volume variations obtained with Vigileo/FloTrac system to monitor fluid responsiveness in mechanically ventilated patients[J]. Anesth Analg, 2009, 108(2): 513-517.
[7]Jacques D, Bendjelid K, Duperret S, et al. Pulse pressure variation and stroke volume variation during increased intra-abdominal pressure: An experimental study[J]. Crit Care, 2011, 15(1): R33 .
[8]Canneszon M, Desebbe O, Hachemi M, et al. Respiratory variations in pulse oximeter waveform amplitude are influences by venous return in mechanically ventilates patients under gene ral anaesthesia[J]. Eur J Anaesthesiol, 2007, 24(3): 245-251.
[9]Meng XL. Anestnesia for endoscopic surgery[M]//Jiang JY.Theory and practice of clinical anesthesia. Beijing: Tsinghua University Press, 2006. 547-548.[孟秀丽. 内镜手术的麻醉管理[M]//蒋建渝. 临床麻醉学理论与实践. 北京: 清华大学出版社, 2006. 547-548.]
[10]Reuter DA, Goresch T, Goepfert MSG, et al. Effects of mid-line thoracotomy on the interaction between mechanical ventilation and cardiac filling during cardiac surgery[J]. Br J Anaesth, 20 04,92(5): 808-813.
[11]Marx G, Cope T, McCrossan L, et al. Assessing fluid responsiveness by stroke volume variation in mechanically ventilated patients with severe sepsis[J]. Eur J Anaesth, 2004,21(2): 132-138.
[12]Zhang JX, Xu JS, Zhou W, et al. The application of noninvasive hemodynamic monitoring for evaluation of volume status in patients undergoing hemodialysis[J]. Chin J Pract Intern Med,2012, 32(9): 704-706.[张俊霞, 徐金升, 周薇, 等. 应用无创血流动力学监测评估血液透析容量状况研究[J]. 中国实用内科杂志, 2012, 32(9): 704-706.]
[13]Fujita Y, Yamamoto T, Sano I, et al. A comparison of changes in cardiac preload variables during graded hypovolemia and hypervolemia in mechanically ventilated dogs[J]. Anesth Analg,2004, 99(6): 1780-1786.
[14]Kramer A, Zygun D, Hawes H, et al. Pulse pressure variation predicts fluid responsiveness following coronary artery bypass surgery[J]. Chest, 2004, 126(5): 1563-1568.
[15]Biais M, Bernard O, Ha JC, et al. Abilities of pulse pressure variations and stroke volume variations to predict fluid responsiveness in prone position during scoliosis surgery[J]. B r J Anaesth, 2010, 104(4): 407-413.
[16]Bendjelid K, Romand JA. Fluid responsiveness in mechanically ventilated patients: a review of indices used in intensive care [J].Intensive Care Med, 2003, 29(3): 352-360.
[17]Guo F, Mi WD, Pan W, et al. The effect of positive end-expiratory pressure on functional hemodynamic parameters in patients lying in left lateral position during operation under general anesthe sia[J].Med J Chin PLA, 2014, 39(4): 320-323. [郭芳, 米卫东, 潘伟, 等.呼气末正压通气对侧卧位手术患者功能性血流动力学指标的影响[J]. 解放军医学杂志, 2014, 39(4): 320-323.]
[18]Chen H, Pan NL. Effects of CO2aeroperitonia on respiratory management of infants and young children under laparoscopic surgery[J]. Med J Chin PLA, 2012, 37(3): 243-245.[陈鸿, 潘宁玲. CO2气腹对婴幼儿腹腔镜手术呼吸管理的影响[J]. 解放军医学杂志, 2012, 37(3): 243-245.]
[19]Hu B, Li G, Dai CJ, et al. The effect pressure of pneumoperitoneum in laparoscopic operation on abdominal cavity volume of infant[ J].Tianjin Med J, 2012, 40(8): 827-828.[胡博, 李戈, 戴春娟, 等. 小婴儿腹腔镜手术气腹压力对腹腔容积的影响[J]. 天津医药,2012, 40(8): 827-828.]

