不同矢状骨面型髁突位置的锥形束CT对比研究
杜凌晨 赵强 田美玉 衡超 崔雪涛 李卿
1.航空总医院口腔科,北京 100012;2.北京市谷山食品厂医务室口腔门诊部,北京 102200
髁突位置异常可改变关节内压力的平衡,从而引发颞下颌关节紊乱病(temporomandibular joint disorcler,TMD)[1],是诱发TMD的重要因素之一。多年来,许多学者对健康人群或无颞下颌关节紊乱症状的人群牙尖交错位时髁突在颞下颌关节窝中的位置进行广泛的研究,但始终无一致的意见。在临床中,了解特定的颅颌面形态是否具有特定的髁突位置,对于颞下颌关节检查有较大的意义。本研究通过锥形束CT(cone-beam computed tomography,CBCT)对骨性Ⅰ类和骨性Ⅱ类受试者的髁突位置进行三维测量分析,来比较两种颅面形态受试者的髁突位置。
1 材料和方法
1.1 研究对象
选取2010年7月—2013年7月间就诊于航空总医院口腔科的100例患者为研究对象。试验分为2组,具体如下。1)A组:骨性Ⅰ类(0°
纳入标准:1)颌面左右基本对称;2)垂直骨面型为均角型,即SN-MP角为(34.3±5)°,或FHMP角为(27.2±4.7)°;3)无任何颞下颌关节病史和症状,开口度及开口型正常,无关节弹响和杂音;4)无其他颅颌面先天发育异常;5)无多生牙,缺失牙;6)无正畸及其他治疗史;7)无偏侧咀嚼习惯;8)无颌面部外伤史。
1.2 实验方法
1.2.1 CBCT扫描方法 在牙尖交错位状态下对患者进行CBCT扫描检查。使用头颅固定装置和光标定位系统使受试者面部正中矢状面与地平面垂直,眶耳平面与地平面平行,上下颌牙齿咬紧并保持在牙尖交错位,扫描过程中保持静止不动。使用同一CBCT进行扫描,并且扫描条件相同,所有检查由同一放射科医师完成。
1.2.2 关节间隙测量方法 使用CBCT扫描仪形成图像,所有定点及测量工作由实验者一人完成。CBCT髁突位置测量的标志点及分析项目如下。1)矢状向:关节前间隙(AS)、关节后间隙(PS)、前后间隙比(A/P)、关节上间隙(SS);2)冠状向:关节内间隙(CMS)、关节外间隙(CLS)、中央间隙(CCS)、外内间隙比(L/M)。选用Ikeda的测量方法[2-3],矢状向测量平面选择髁突矢状向中央截面,冠状向测量平面选择髁突最大内外径截面。
1.3 统计学分析
采用SPSS 19.0统计学软件对实验数据进行统计分析。两种测量方法的各测量数据均重复测量3次,取平均值。对每组研究对象左右两侧测量数据进行配对t检验,比较左右两侧髁突位置是否存在差异;两组间测量数据进行独立样本t检验,比较A组和B组之间髁突位置是否存在差异。P<0.05为差异有统计学意义。
2 结果
A组和B组双侧颞下颌关节髁突位置的各项测量数据及比较结果见表1。由表1可见,A组和B组双侧髁突位置测量值差异无统计学意义(P>0.05)。A组与B组髁突位置的各项测量数据及比较结果如下。1)矢状向:A组和B组AS分别为(2.55±0.53)、(2.13±0.32) mm,二者间差异有统计学意义(P<0.05);A组和B组PS分别为(2.03±0.36)、(2.52±0.40)mm,二者间差异有统计学意义(P<0.05);A组和B组A/P分别为1.29±0.33、0.85±0.12,二者间差异有统计学意义(P<0.05);A组和B组SS分别为(3.16±0.45)、(3.11±0.48) mm,二者间差异无统计学意义(P>0.05)。2)冠状向:A组和B组CMS分别为(2.64±0.55)、(2.98±0.58)mm,二者间差异有统计学意义(P<0.05);A组CLS(2.47±0.56) mm、CCS(3.18±0.42) mm、L/M(0.97±0.21)与B组CLS(2.57±0.53) mm、CCS(3.20±0.49) mm、L/M(0.93±0.41)差异无统计学意义(P>0.05)。
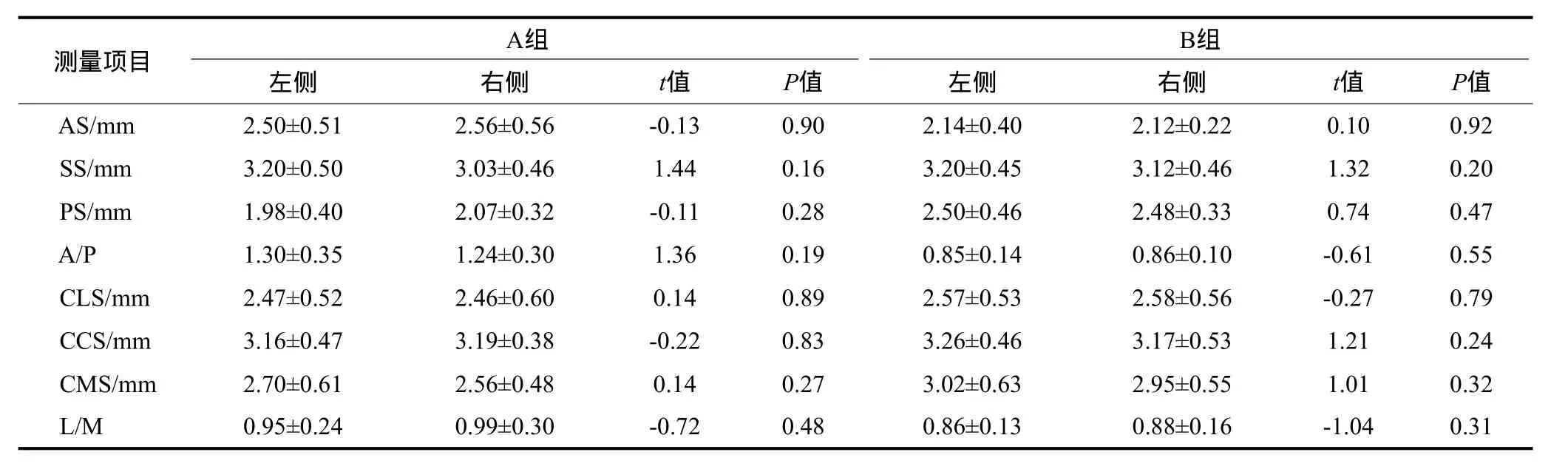
表1 A组和B组两侧关节髁突位置的统计分析Tab 1 Statistical analysis of group A and group B bilateral articular condyle position
3 讨论
CBCT不同于常规的连续断层式扫描成像,是利用锥形线平片摄影方式,针对牙颌面部的计算机化摄影仪器,也可以称作锥形射线计算机化断层摄影技术[4]。CBCT以其操作简便,放射剂量相对螺旋CT小[5],扫描时间短,价格相对便宜,高空间分辨率和灵活的后处理软件[6]等优势为颞下颌关节骨性结构的研究和相关疾病的临床诊治提供了一种可靠便捷的方法。利用CBCT研究正常人群颞下颌关节的解剖形态已有报道[7],对于安氏Ⅱ类错患者颞下颌关节CBCT测量值也有报道[8-9],但都是从矢状向进行测量分析。以往对颞下颌关节的研究多局限于二维平面分析,且局限于矢状向的分析,但在人体中髁突是处于一个三维空间中的,故很难准确、可重复地确定髁突形态位置。
髁突在关节窝中的位置的测量方法目前多采用线距与面积进行定性及定量分析[10-12],而确定标志点及合理地应用参考线是获得准确、有效测量结果的基础。在各种关节X线片上,多数学者认为鳞鼓裂和关节结节最低点比较恒定,适于做基本的参考点,并以此两点的连线为参考线,再进一步的定点和测量。Heffez等[13]则以髁突表面最高点为基础进行关节间隙的测量。而Ikeda等[2-3]使用图像的水平线作为参考线进行关节间隙及关节形态的测量。在对髁突与关节窝位置关系进行线性测量时,有学者[14]以髁突上面到关节窝顶的最短距离为关节上间隙,髁突后缘与关节窝后壁间最短距离为关节后间隙;或在确定了髁突表面最高点后,再分别于此点前后3 mm处定点,由此三点向关节窝最近处连线测量关节前、中和后间隙。也有学者[15]先确定鳞鼓裂到关节结节最低点的基线后,经关节窝最高点作线垂直于基线,以此两点为原点,再分别于垂线前后距基线60°处划线,测垂线与前后两斜线在关节腔内距离为关节前、上颌后间隙。也有些学者[16]认为面积测量法优于线性测量法,他们以鳞鼓裂与关节结节最低点连线形成参考线,通过使前、后关节区域面积相等确定参考线上的中点,由基线中点分别向前、后形成两个与基线成30°的扇形区,每个扇形区宽24°,然后测量关节腔内扇形区的面积。但是,Pullinger等[1]认为相对于其他测量方法,采用面积测量颞下颌关节间隙更容易得出髁突处于正中位置的结论。提示采用线性测量关节前间隙和后间隙的方法较好。而且目前使用CBCT进行测量研究时仍然没有准确的三维测量方法,本实验使用CBCT从矢状向和冠状向进行髁突位置三维方向的测量研究,但测量方法仍然属于二维的线性测量。
此外,不同个体间或不同研究间的比较,使用相同的影像检查方式,针对相同的解剖位置和断面进行定量测量分析才有意义,否则就难以进一步探讨。因此,本研究采用Ikeda等[2-3]的测量方法对颞下颌关节间隙进行测量,在对矢状向进行层面测量时,测量相应的冠状向图像,而在测量时应用其附带测量软件中的测量尺,可以增加测量数据的准确性,同时方法简单,层面选择较准确,研究结果可信度高。
本实验在A组与B组组内双侧关节髁突位置进行对称性研究发现,双侧关节在矢状向及冠状向髁突位置无明显差异。从整体上讲,在每一个个体中,髁突和关节窝之间存在明显的大小、形态协调性,髁突由坚硬的下颌骨连接,在相同的内外环境下,其运动也具有高度的相似性,故颞下颌关节的发育是基本对称的。Rodrigues等[14]用CT扫描无TMD的安氏Ⅰ类错患者的颞下颌关节,发现左右侧髁突无明显不对称。此外,Rodrigues等[15]在使用CT检查安氏Ⅱ类1分类错患者的双侧髁突位置对称性时,也发现左右侧髁突位置无明显不对称。与本实验结果一致。但根据 Arnett等[16]的观点,下颌发育不足的Ⅱ类患者,其颞下颌关节区的松弛度增加,髁突与关节盘和关节窝的联系比较松散,可能是导致关节上间隙左右两侧测量值存在显著性差异的原因。与本实验结果不一致,这可能跟本实验的受试者选择时要求面部左右基本对称,颏点偏斜小于或等于1 mm有关。
本研究结果可见B组髁突处于中央偏后位置,A组髁突处于中央偏前位置。A组髁突处于中央偏前位置,与国内外较多研究[1-3,17-18]结果一致。但刘晓君等[19]采用CT对个别正常患者研究结果提示髁突在关节窝中基本处于中性位,有较轻度后移倾向,与本实验结果相反,这可能与后者的研究对象(年龄范围为20~40岁)选择不同有关。B组髁突处于中央偏后位置,与Silverstein等[20]的研究一致,但有些学者[21-22]发现一部分骨性Ⅱ类错患者前间隙小于后间隙,与本研究结果不完全一致。这可能跟本实验选择的对象均为均角型,而后者没有区别垂直向的异常有关。同时,在临床上笔者发现许多骨性Ⅱ类安氏Ⅰ类错 患者经板治疗后下颌骨发生顺时针选择,髁突在关节窝中向前上移动,支持本实验结果。
髁突位置在正畸的诊断及治疗上有重要意义。但是,在临床上多数正畸医师常常根据患者牙尖交错位取得的颌间蜡纪录,在模型上进行错的诊断及制定矫治计划,仍然没有将髁突位置纳入正畸治疗的目标中,也较少关注错所决定的位是否正常,这使得功能异常始终存在,一旦机体的适应性下降或异常加重就可能出现严重的TMD。这主要是由于髁突位置难以监测,不便量化,所以本研究采用CBCT,客观记录骨性Ⅰ类和骨性Ⅱ类髁突位置,能从三维方向和多个层面观察和研究,可以更加精细地显示髁突和关节窝的空间位置关系。
综上所述,本研究结果可见,骨性Ⅰ类受试者髁突位置为居中位偏前,骨性Ⅱ类受试者髁突位置为居中位偏后。
[1]Pullinger AG, Solberg WK, Hollender L, et al. Tomographic analysis of mandibular condyle position in diagnostic subgroups of temporomandibular disorders[J]. J Prosthet Dent, 1986, 55(6):723-729.
[2]Ikeda K, Kawamura A. Assessment of optimal condylar position with limited cone-beam computed tomography[J].Am J Orthod Dentofacial Orthop, 2009, 135(4):495-501.
[3]Ikeda K, Kawamura A, Ikeda R. Assessment of optimal condylar position in the coronal and axial planes with limited cone-beam computed tomography[J]. J Prosthodont, 2011,20(6):432-438.
[4]姜华, 王照五, 刘洪臣, 等. 牙颌专用CT对颞下颌关节骨性结构的测量技术[J]. 中国医学影像学杂志, 2006, 6(2):84-86.
[5]Ludlow JB, Davies-Ludlow LE, Brooks SL, et al. Dosimetry of 3 CBCT devices for oral and maxillofacial radiology:CB Mercuray, NewTom 3G and i-CAT[J]. Dentomaxillofac Radiol, 2006, 35(4):219-226.
[6]Scarfe WC, Farman AG, Sukovic P. Clinical applications of cone-beam computed tomography in dental practice[J].J Can Dent Assoc, 2006, 72(1):75-80.
[7]曹均凯, 王照五, 刘洪臣, 等. 54例正常人双侧颞下颌关节CBCT测量值分析[J]. 口腔颌面修复学杂志, 2008, 9(4):291-294.
[8]孙岩, 王大为. 安氏Ⅱ类1分类错患者颞下颌关节CBCT测量值分析[D]. 中山大学: 口腔临床医学, 2010.
[9]Vitral RW, Telles Cde S, Fraga MR, et al. Computed tomography evaluation of temporomandibular joint alterations in patients with class Ⅱ division 1 subdivision malocclusions: condyle-fossa relationship[J]. Am J Orthod Dentofacial Orthop, 2004, 126(1):48-52.
[10]赵燕平, 马绪臣, 邹兆菊, 等. 髁突位置改变在颞下颌关节结构紊乱中的诊断价值[J]. 中华口腔医学杂志, 1995,30(4):235-237.
[11]Kamelchuk LS, Grace MG, Major PW. Post-imaging temporomandibular joint space analysis[J]. Cranio, 1996, 14(1):23-29.
[12]Rammelsberg P, Jäger L, Duc JM. Magnetic resonance imaging-based joint space measurements in temporomandibular joints with disk displacements and in controls[J].Oral Surg Oral Med Oral Pathol Oral Radiol Endod, 2000,90(2):240-248.
[13]Heffez L, Jordan S, Rosenberg H, et al. Accuracy of temporomandibular joint space measurements using corrected hypocycloidal tomography[J]. J Oral Maxillofac Surg, 1987,45(2):137-142.
[14]Rodrigues AF, Fraga MR, Vitral RW. Computed tomography evaluation of the temporomandibular joint in Class Ⅰ malocclusion patients: condylar symmetry and condyle-fossa relationship[J]. Am J Orthod Dentofacial Orthop, 2009, 136(2):192-198.
[15]Rodrigues AF, Fraga MR, Vitral RW. Computed tomography evaluation of the temporomandibular joint in Class ⅡDivision 1 and Class Ⅲ malocclusion patients: condylar symmetry and condyle-fossa relationship[J]. Am J Orthod Dentofacial Orthop, 2009, 136(2):199-206.
[16]Arnett GW, Gunson MJ. Facial planning for orthodontists and oral surgeons[J]. Am J Orthod Dentofacial Orthop, 2004,126(3):290-295.
[17]Roth RH. Functional occlusion for the orthodontist[J]. J Clin Orthod, 1981, 15(1):32-40, 44-51.
[18]孟凡文, 胡开进, 周树夏, 等. 多排螺旋CT在颢下颌关节形态研究中的应用[J]. 实用放射学杂志, 2006, 22(11):1308-1311.
[19]刘晓君, 姚霜, 柴汝昌, 等. 云南籍正常成年人颞颌关节形态特征的CT测量分析[J]. 临床口腔医学杂志, 2010,26(11):658-660.
[20]Silverstein R, Dunn S, Binder R, et al. MRI assessment of the normal temporomandibular joint with the use of projective geometry[J]. Oral Surg Oral Med Oral Pathol, 1994,77(5):523-530.
[21]施洁珺, 曾祥龙. 安Ⅱ1青少年颞下颌关节盘-突-窝位置关系的MRI研究[J]. 口腔正畸学, 2006, 13(1):30-33.
[22]Cohlmia JT, Ghosh J, Sinha PK, et al. Tomographic assessment of temporomandibular joints in patients with malocclusion[J]. Angle Orthod, 1996, 66(1):27-35.

