病理解读:肺癌
——小世界大乾坤系列之(十四)
□ 李香菊
病理解读:肺癌
——小世界大乾坤系列之(十四)
□ 李香菊
肺癌无论在全球还是中国,其发病率和死亡率均居首位。2014年2月3日,世界卫生组织下属的国际癌症研究机构发表的《2014年世界癌症报告》数据显示:2012年新增肺癌患者约180万,并有159万人因肺癌死亡,其中中国病例约占1/3以上。本期我们就来了解一下肺癌的病理特征及靶向治疗相关的分子标记,并就肺癌及癌前病变的筛查方法作一简单介绍。
肺表面被覆浆膜,肺组织分为实质和间质两部分,实质是指肺内支气管的各级分支及其终端的大量肺泡,间质指结缔组织及血管、淋巴管和神经等。人的支气管(第1级)至肺泡约有24级分支,分为导气部和呼吸部。从叶支气管至终末细支气管为肺内的导气部:支气管经肺门入肺,分为叶支气管(第2级),右肺3支,左肺2支。叶支气管分为段支气管(第3级~4级),左、右肺各10支。段支气管反复分支为小支气管(第5级~10级),继而再分支为细支气管(第11级~13级),细支气管(内径约1mm )又分支为终末细支气管(第14级~16级)。其中叶支气管至小支气管被覆上皮均为假复层纤毛柱状上皮,细支气管上皮由假复层纤毛柱状渐变为单层纤毛柱状。肺的呼吸部(图1)是终末细支气管以下的分支,包括呼吸细支气管(第17级~19级)、肺泡管(第20级~22级)、肺泡囊(第23级)和肺泡(第24级)。呼吸性细支气管内径约0.5mm,上皮为单层立方上皮,在肺泡开口处,单层立方上皮移行为肺泡的单层扁平上皮,由Ⅰ型肺泡细胞和Ⅱ型肺泡细胞构成。每个细支气管连同它的分支至肺泡,组成一个肺小叶,肺小叶是肺的结构单位。
肺癌按肿瘤发生的部位可分为以下3型:①中央型肺癌:肿瘤发生在段以上的支气管,即发生在叶支气管及段支气管。②周围型肺癌:肿瘤发生在段以下支气管。③弥漫型肺癌:发生在细支气管或肺泡,弥漫分布于两肺。

图1 肺呼吸部结构图
根据组织学类型肺癌可分为:①腺癌:起源于段以下支气管,多为周围型肺癌。近年来,腺癌发病率上升,目前已成为最常见的原发性肺恶性肿瘤,约占肺癌的50%。肺腺癌分为贴壁结构为主型(图2)、腺泡状为主型、乳头状为主型、微乳头状为主型和实性伴黏液分泌型等亚型。另外还有浸润性黏液性腺癌(图3)、胶样型腺癌、胎儿型腺癌及肠型腺癌等变异型。有报道约80%的肺腺癌由多种组织学亚型混合组成,此种情况按主要的组织学亚型命名,但其他亚型成分如超过5%也要在报告中注明。②鳞状细胞癌:简称鳞癌,多为中心型肺癌,近年来随着肺腺癌的发病率上升,在肺癌中所占比例有所下降。根据分化程度分为高分化鳞癌(图4)、中分化鳞癌和低分化鳞癌,前者癌细胞呈多角形,核居中,呈圆形或卵圆形,染色质深染,胞浆丰富,有明显的角化和细胞间桥,核分裂像不多;后者癌细胞较小,核浆比例高,无角化及细胞间桥,核分裂像多见。中分化鳞癌介于二者之间。③腺鳞癌:由以上两种成分组成,且每种成分至少占10%以上。④小细胞癌:为肺神经内分泌癌的一种,约占肺癌的20%,大多为中心型,包括燕麦细胞型(图5)、中间细胞型和复合燕麦细胞型。当小细胞癌与其他非小细胞癌成分共同存在时称为复合性小细胞癌(图6)。⑤大细胞癌:发病率较低,多表现为周围型巨大肿块,常伴纵隔淋巴结转移。分化程度低,细胞大,多形性明显(图7),预后差。 其他类型还有类癌、腺样囊性癌、黏液表皮样癌、腺泡细胞癌等,较为少见。

图2 肺腺癌(贴壁结构为主型)
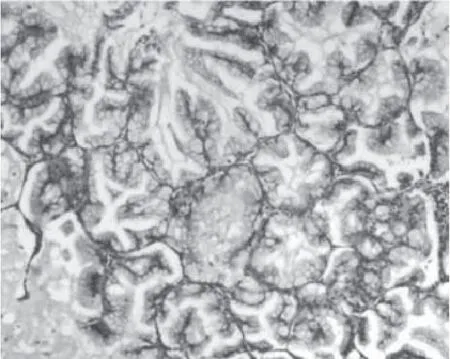
图3 肺腺癌变异型:黏液腺癌
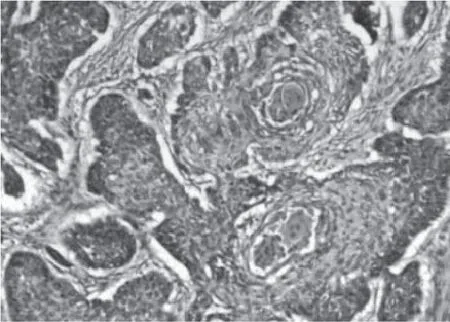
图4 肺高分化鳞癌
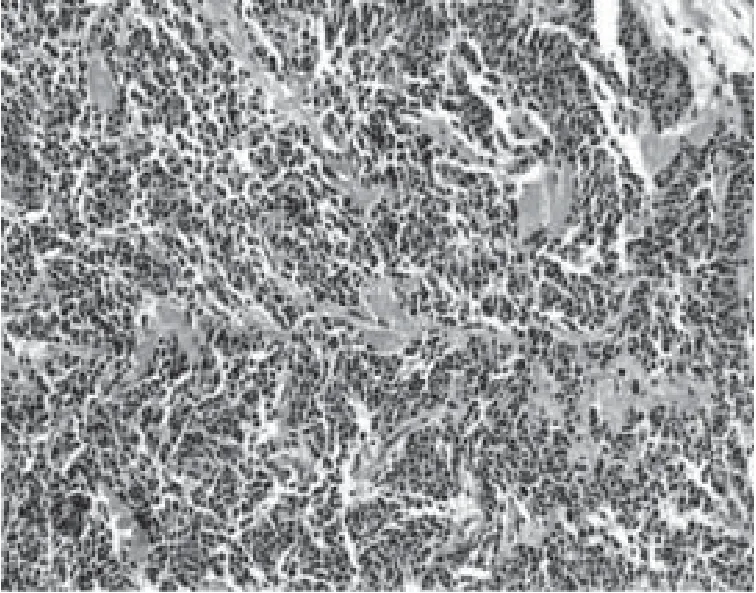
图5 肺小细胞癌
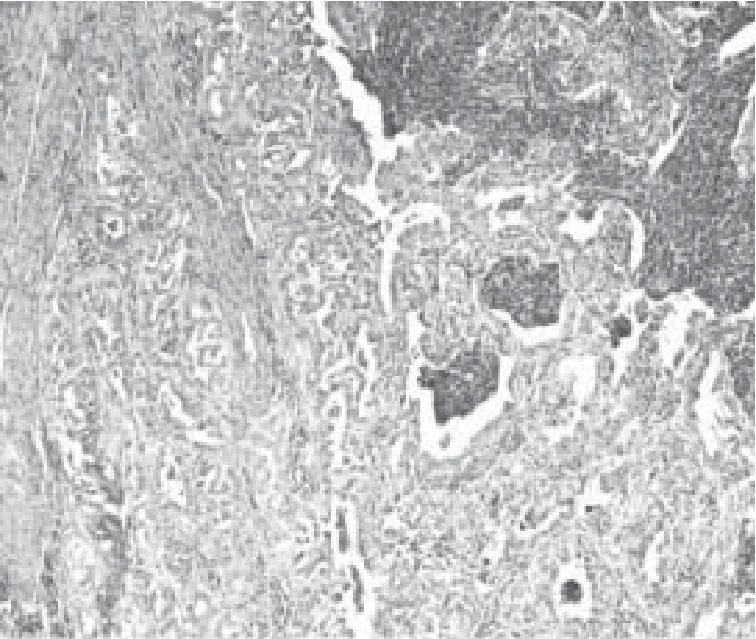
图6 肺复合性小细胞癌(小细胞癌+腺癌)
图7 肺大细胞癌
肺癌的临床表现、治疗、预后与肺癌的组织学类型密切相关。腺癌发生人群中女性多于男性,与吸烟关系不大,一般早期症状不明显,易发生局部浸润和血行转移。鳞癌则男性多于女性,认为与长期大量吸烟有关,生长较为缓慢,但放化疗敏感性不高。腺癌和鳞癌确诊后,采用以手术治疗为主的多种方式结合的综合治疗。小细胞癌为高度恶性,早期即发生广泛转移,对放化疗敏感,但预后差。目前关于非小细胞癌的靶向治疗取得了很大成效,主要应用于肺腺癌中,而在鳞癌中应用还存在争议。部分肺腺癌存在表皮生长因子受体(EGFR)、KRAS、EMIA-ALK突变,伴有EGFR、EMIA-ALK突变的患者可以接受酪氨酸激酶抑制剂(TKI)类药物如吉非替尼的靶向治疗,从而显著改善患者的预后;而KRAS突变则意味着患者出现TKI拮抗,这类患者目前还不能从TKI治疗中获益。有研究证实肺腺癌中特殊的组织学成分与某些分子改变有相关性:有报道EGFR突变最常见贴壁为主型、乳头为主型和微乳头为主型腺癌,并常伴有TTF-1的高表达;而EMIA-ALK融合突变见于多种组织学类型,如腺泡样、乳头状等亚型,可有筛网状、黏液分泌型或印戒细胞学特征。KRAS突变则常见于伴有细胞内、外黏液产生的腺癌,这类腺癌由分泌黏液的柱状或立方细胞组成,伴有显著的细胞内、外黏液蓄积,常不表达TTF-1。大约40%的肺腺癌的分子遗传学改变仍不清楚,这部分患者暂时不能从靶向治疗中受益。
肺癌的癌前病变主要有3种,分别对应于鳞癌、腺癌和神经内分泌癌的癌前病变。具体如下:一种是鳞状上皮的不典型增生及原位癌,可分为轻度、中度和重度不典型增生,分别指异常上皮累及鳞状上皮全层的下1/3、2/3和2/3以上几乎累及全层,异常上皮细胞核的异型性、染色质增粗、极性消失程度逐级加重;另一种是非典型腺瘤样增生(AAH)和原位腺癌(AIS)。AAH是目前比较明确的肺腺癌癌前病变,在肺癌外科切除标本中,AAH占到2.4%~5.7%;病变结节往往边界不清,直径通常<0.5 cm;随着影像学技术的发展,体积较小的AAH病变逐渐被发现,影像学表现为磨玻璃样改变;镜下表现为肺泡结构完好,肺泡上皮增生呈一致的立方形或矮柱状,有轻度非典型性,核仁缺乏或模糊;无间质性炎症和纤维化改变。AIS是指病变直径不超过3cm,肿瘤细胞完全沿肺泡壁生长,无间质、血管及胸膜浸润的肿瘤,相当于原分类中不超过3cm的细支气管肺泡癌(这一诊断术语在2011年国际肺腺癌多学科分类中被摒弃);AIS影像学表现为磨玻璃样结节,偶为实性结节;生长缓慢,完全切除后5年生存率可达100%。最后一种是弥漫性特发性肺神经内分泌细胞增生(DIPNECH),该病变逐渐被证明是一种少见的与肺类癌和不典型类癌有关的癌前病理改变;DIPNECH主要位于支气管壁内或周围,体积<0.5 cm;主要表现为散在瘤样增生的细胞结节或岛状细胞团,细胞大小一致、核深染、核仁不明显、染色质细腻,核分裂像罕见且无坏死。
那么如何早期发现肺癌及其癌前病变呢?主要靠肺癌或癌前病变的筛查,目前筛查方法主要由胸片、低剂量螺旋CT、痰细胞学检查、纤维支气管镜检查、肿瘤标志物检测等多种方式。常规体检筛查时最常用的是前两种方式,这两种方法检查显示有肺部占位或肺部阴影,再行纤维支气管镜检查或影像学引导下穿刺取得组织和(或)细胞病理学标本,或行痰细胞学检查进行确定性诊断。综上所述,肺癌发病率和死亡率高,因此我们应该加强保健意识,规律体检,以期发现早期肺癌或癌前病变,体检发现异常后应尽快就诊,尽早通过医师推荐的检查方式获取病理学标本进行确定性诊断。目前临床中肺癌患者及家属对肺癌的病理类型以及分子病理检测的必要性存有疑惑,希望通过上面的介绍能够对其有所帮助。

