尼麦角林与茴拉西坦治疗脑梗死后轻中度认知功能障碍的临床研究
陈 浪,肖 飞
(1.重庆市合川区人民医院神经内科 401520;2.重庆医科大学附属第一医院神经内科,重庆 400016)
脑梗死是最常见的脑血管疾病,占脑血管疾病的70%,其发病率高,致残率高、复发率高,以55岁以上的老年人发病多见。脑梗死急性期的死亡率达5%~15%,存活的患者中致残率约为50%,可造成不同程度的运动障碍和智能障碍。然而,轻度的认知功能障碍通常不能及早感知,严重影响患者的康复质量及功能恢复进程,对其进行早期干预可有效预防痴呆的发生[1]。本研究观察尼麦角林及茴拉西坦在防治脑梗死后认知功能障碍的疗效,现报道如下。
1 资料与方法
1.1 一般资料 70例脑梗死患者系2012年1~6月本科住院的患者。诊断均符合第4届全国脑血管病学术会议各类脑血管病诊断标准[2]。均经头颅CT或MR检查确诊为脑梗死。全组病例无意识障碍、严重的失语、严重的肝肾功能疾患及其他并发症。对每例患者进行编号,并记录年龄、性别、学历、脑卒中的危险因素(如高血压、糖尿病、心脏病、高血脂、烟酒史等)。根据治疗方法的不同将患者分为观察组与对照组。观察组35例,其中,男20例,女15例,年龄65~82岁;文盲12例,小学18例,中学及以上5例;高血压28例,糖尿病8例,高脂血症26例,心脏病6例。对照组35例,其中,男23例,女12例,年龄62~78岁;文盲8例,小学21例,中学及以上6例;高血压30例,糖尿病11例,高脂血症22例,心脏病9例。两组患者的性别、年龄、学历、病程、危险因素、简易精神状态量表(MMSE)、日常生活能力量表(ADL)、经颅多普勒(TCD)间有均衡性,具有可比性。
1.2 患者的认知功能评定 在治疗前患者有认知功能障碍者,以中国精神疾病分类方案与诊断标准第三版(CCMD-3)为标准,均未达到痴呆的程度。脑梗死患者入院时的MMSE评分:≤17分0例;17~24分53例;24~29分16例;30分1例。ADL评分:<20分0例;20~40分15例;40~60分25例;>60分30例。
1.3 给药方法 观察组患者服用尼麦角林,每次10mg,每日3次,连服用12周。对照组患者服用茴拉西坦,每次0.2g,每日3次,连服12周。两组患者均进行常规脑卒中二级预防及活血化淤治疗。
1.4 观察指标 入院时进行MMSE、ADL评分及TCD检查,12周后复查MMSE、ADL评分及TCD检查。在用药过程中密切观察可能与用药有关的不良反应及出现的意外事件。
1.5 统计学处理 采用SPSS19.0统计软件对数据进行分析,计量资料以表示,采用t检验及配对t检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 MMSE评分 两组患者用药前、后MMSE评分比较差异有统计学意义(P<0.05),且观察组疗效优于对照组(P<0.05),见表1。
2.2 ADL评分 两组患者用药前、后ADL评分比较差异有统计学意义(P<0.05),且观察组疗效优于对照组(P<0.05),见表2。
2.3 TCD检查 两组患者用药前、后平均血流速度比较,差异有统计学意义(P<0.05),对照组血流速度明显下降,而观察组则明显提高(P<0.01),见表3。
表1 两组患者治疗前、后MMSE评分比较s,分)

表1 两组患者治疗前、后MMSE评分比较s,分)
☆:P<0.05,与同组入院时比较;★:P<0.05,与对照组比较。
组别 n 入院时 入院12周后观察组 35 21.9±2.7 26.7±2.2☆★对照组 35 22.4±3.3 25.0±2.3☆
表2 两组患者治疗前、后ADL评分比较±s,分)
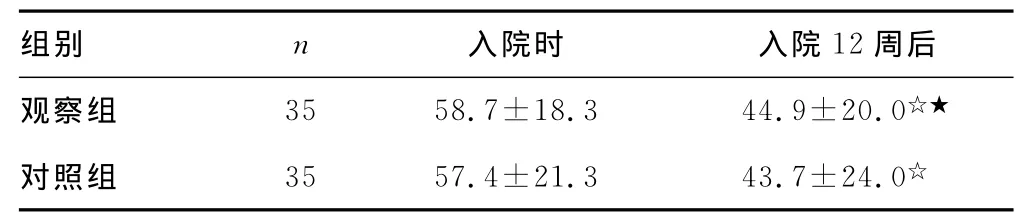
表2 两组患者治疗前、后ADL评分比较±s,分)
☆:P<0.05,与同组入院时比较;★:P<0.05,与对照组比较。
组别 n 入院时 入院12周后观察组 35 58.7±18.3 44.9±20.0☆★对照组 35 57.4±21.3 43.7±24.0☆
2.4 不良反应 治疗前后血、尿常规、肝肾功能及心电图检查均无明显变化,观察组、对照组均未见明显不良反应发生。
表3 两组患者治疗前、后血流速度变化比较±s,cm/s)
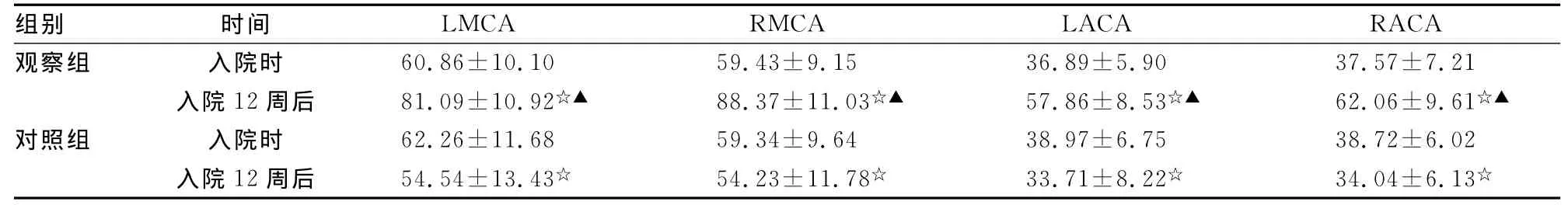
表3 两组患者治疗前、后血流速度变化比较±s,cm/s)
☆:P<0.05,与同组入院时比较;▲:P<0.01,与对照组治疗12周后比较。LMCA:左侧大脑中动脉;RMCA:右侧大脑中动脉;LACA:左侧大脑前动脉;RACA:右侧大脑前动脉。
组别 时间LMCA RMCA LACA RACA观察组 入院时 60.86±10.10 59.43±9.15 36.89±5.90 37.57±7.21入院12周后 81.09±10.92☆▲ 88.37±11.03☆▲ 57.86±8.53☆▲ 62.06±9.61☆▲对照组 入院时 62.26±11.68 59.34±9.64 38.97±6.75 38.72±6.02入院12周后 54.54±13.43☆ 54.23±11.78☆ 33.71±8.22☆ 34.04±6.13☆
3 讨 论
痴呆目前已经成为全世界关注的问题之一,其患病率和发病率随着年龄的增长呈指数上升的趋势。脑梗死后一部分患者可出现认知功能障碍,甚至出现血管性痴呆。然而,出现认知功能障碍但尚未达到血管性痴呆程度的患者比例显著高于血管性痴呆患者,这就要求医务工作者在临床工作中应该更加重视对这一类患者的治疗,尽量改善轻中度认知功能障碍患者的病情,避免其向血管性痴呆发展。
尼麦角林是一种半合成麦角碱衍生物,国内外多个临床研究表明,它能有效改善脑梗死患者的认知功能障碍[3]。尼麦角林治疗认知功能障碍的作用机制:(1)具有α-受体阻滞作用和扩血管的作用,从而增加脑血流量[4];(2)能抑制神经元突触的乙酰胆碱酯酶的活性,从而提高纹状体内乙酰胆碱浓度,故具有胆碱能的作用[5];(3)通过抑制腺苷酸环化酶活性来抑制ATP的分解,从而提高机体ATP的水平、加强脑细胞能量的新陈代谢、增加脑细胞对氧和葡萄糖的摄取及利用[3];(4)有研究表明,尼麦角林可提高大脑行为机动脑区的蛋白质的生物合成[6];(5)国外的一些研究还发现,尼麦角林可通过降低血小板的聚集和增加红细胞变形能力,改善血液流变学的异常,而增加脑细胞供氧,有利于促进脑细胞的新陈代谢,显著改善脑细胞的功能[7]。许多研究发现血管性痴呆的患者的脑血流量及代谢率均较健康人下降,且脑血流量及代谢率下降的程度与认知功能下降的程度呈正相关性[8-11]。这些均表明尼麦角林可全面改善机体的认知功能。
茴拉西坦是一氨基丁酸(GABA)的环化衍生物,主要成分是阿尼西坦。它能通过血脑屏障,选择性作用中枢神经系统,促进大脑海马区乙酰胆碱释放,增强胆碱能的传递,增进磷脂吸收与蛋白质合成的作用,可提高记忆、改善痴呆的认知功能[12-14]。两组患者经过12周治疗后,患者MMSE评分有所提高,观察组在记忆力、回忆能力、计算力方面改善明显优于对照组,差异有统计学意义(P<0.05,P<0.01),两组患者均无明显不良反应;服用尼麦角林的脑梗死患者大脑中动脉和大脑前动脉的血流速度在发生脑梗死后12周后有所增加,而服用茴拉西坦的患者的血流速度有所下降。
[1]林庆兰,叶美玲,林美丽,等.奥拉西坦改善脑梗死患者认知功能的疗效[J].心血管康复医学杂志,2011,20(6):556-558.
[2]李文慧.各类脑血管病诊断要点[J].中华神经科杂志,1996,29(6):379-380.
[3]宋王洁,刘黎,李学敏.尼麦角林与茴拉西坦治疗血管性痴呆疗效对比性研究[J].实用心脑肺血管病杂志,2006,14(9):702-703.
[4]徐玲玲.尼麦角林治疗血管性痴呆的临床研究[J].中国城乡企业卫生,2011,2(1):38-39.
[5]Cafagna N,Di Clemente A,Cavanus S,et a1.Modulation of hippocampal Ach release by chronic nicergoline treatment in freely moving young and aged rats[J].Neurosci Lett,1995,197(3):195-198.
[6]张玉华,李艳丽,耿纪录.尼麦角林与茴拉西坦治疗血管性痴呆临床研究[J].药物流行病学杂志,2008,17(3):138-141.
[7]Nagakawa Y,Akedo Y,Kaku S,et a1.Effect of nicergoline on platelet aggregation,plasma viscosity and erythrocyte deformability in geriatric patients with cerebral infarction[J].Arzneimittel-Forschung,1990,40(8):862-864.
[8]王惠青,张莹,魏其达.尼麦角林治疗椎-基底动脉缺血性眩晕[J].中国新药与临床杂志,2001,20(3):203-204.
[9]李小凤,胡长林.尼麦角林防治脑梗死后认知功能障碍的临床研究[J].重庆医学,2006,35(14):1295-1296.
[10]魏秋玻.尼麦角林联合胞二磷胆碱治疗血管性痴呆的临床研究[J].药学进展,2004,28(9):421-424.
[11]沈君,沈新,张丽,等.脑通治疗多梗死性痴呆患者BCM、CBF、DI改变的研究[J].中国微循环,2001,5(2):145-146.
[12]许村兰.茴拉西坦治疗血管性痴呆的临床观察[J].中国实用神经疾病杂志,2009,12(19):56-57.
[13]Canonico V,Forgione L,Paoletti C,et a1.Efficacy and tolerance of aniracetam in elderly patients with primary or secondary mental deterioration[J].Riv Neurol,1991,61(3):92-96.
[14]柴滨,李菁晶,龙洁.茴拉西坦与吡拉西坦治疗记忆减退的疗效观察[J].中国药学杂志,2000,35(4):272-273.

