TSLC1和CD105在食管癌组织中表达的临床意义
林称意 原 野 罗卫民 郭家龙
食管癌属于十大常见的恶性肿瘤之一,但癌前病变具有双向发展的不稳定性生物学特征,可向癌的方向发展或维持多年不变,也可退回到较轻度的病变,早预防、早诊断及早治疗具有重要意义。我们分析TSLC1和CD105在食管癌组织中的表达,探讨其在食管癌发生发展中的作用,现报告如下。
1 材料与方法
1.1 一般资料
选择我院收治的86例通过手术切除并经病理证实为食管癌的患者,术前未进行任何抗癌治疗。男性51例,女性35例,年龄43~71岁,平均(60.8±5.6)岁;23例患者肿瘤仅浸润浅肌层、黏膜层或黏膜下层,63例患者肿瘤浸润至深肌层或外膜层;患者中伴淋巴结转移38例,无淋巴结转移者48例;病理分级:低分化24例,中分化32例,高分化30例。病理分期按照国际TNM分期标准:Ⅰ期11例,Ⅱ期25例,Ⅲ期40例,Ⅳ期10例。
1.2 试剂和仪器
鼠抗人CD105单克隆抗体(购自福州迈新公司);SP试剂盒和DAB显色剂(购自北京中杉金桥公司);双目显微镜、显微照相仪(日本Olympus公司);电热手提式压力蒸汽灭菌器(上海医用核子仪器厂)。
1.3 免疫组化
1.3.1 免疫组织化学检测法 取食管癌患者癌组织和癌旁正常组织进行脱蜡水化,使用胰蛋白酶消化抗原行CD105修复。然后PBS洗3次×5 min,室温下3% H2O2溶液孵育10 min,滴加PBS液稀释的一抗(CD105:1∶15),放置于4℃冰箱孵育过夜,再次PBS清洗后滴加生物素化二抗工作液,室温下孵育20 min,滴加辣根过氧化物酶标记链霉卵白素工作液孵育20 min,之后DAB底物显色,梯度酒精脱水,中性树胶封固。
1.3.2 阳性判定标准 随机选取每张切片中的10个高倍视野(400倍),在每个高倍视野中计数200个细胞,根据阳性细胞染色强度计数阳性细胞百分数。TSLC1阳性反应产物定位于细胞质或细胞膜,阳性反应产物呈棕黄色颗粒,以≥25% TSLC1蛋白呈阳性着色作为阳性表现。CD105阳性标准为≥10%血管内皮细胞染色呈棕色或棕黄色。
1.3.3 微血管密度(MVD)计数 MVD计数方法:先在低倍镜下(100倍)观察切片寻找高血管密度区,然后在高倍镜下(400倍)计算微血管的数目。高血管密度区必须与癌组织相连或位于癌组织内部。选择5个视野记录微血管数,取平均值作为MVD值。
1.4 RT-PCR检测TSLClmRN的表达
1.4.1 RT-PCR检测方法 TSLCl引物序列:正向引物5'-CATAGTTGTCATCCAGAACCCAG-3',反向引物5'-GCTCCAGACCTTGCCATTTT-3';β-actin引物序列:正向引物5'-CTGGGACGACATGGAGAAAA-3',反向引物5'-AAGGAAGGCTGGAAGAGTGC-3'。采用Trizol法分别从食管癌组织和癌旁正常组织中提取总RNA,测定RNA浓度、纯度及完整性,按照strandeDNAsynthesisKit说明书操作,将总RNA翻转为cDNA,行PCR扩增,94℃预变性2 min,之后循环35次94℃变性30 s,56℃退火30 s,72℃延伸2 min,然后72℃总延伸6 min,4℃保存,最后进行琼脂糖凝胶电泳。
1.4.2 结果判定 采用凝胶图像分析仪照相并观察,阳性标准为凝胶中出现TSLC1:1367 bp,β-actin:564 bp的荧光条带。计算条带的积光密度IA,目的片段的相对表达强度(IA值)=目的片段的IA值/β-actin的IA值。
1.5 统计学处理

2 结果
2.1 TSLC1表达情况
免疫组织化学检测显示TSLC1在食管癌组织的阳性率明显低于癌旁正常组织的阳性率,差异具有统计学意义,P<0.05;凝胶电泳显示,食管癌组织中TSLClmRNA(1367 bP)条带清晰,无杂带扩增,设计引物条带产物与目的基因片段产物大小吻合,与癌旁正常组织相比,亮度较暗。TSLClmRNA在食管癌组织中相对表达强度明显低于在癌旁正常组织中的相对表达强度,差异具有统计学意义,P<0.05。免疫组织化学检测显示食管癌组织CD105的阳性率明显高于癌旁正常组织的阳性率,差异具有统计学意义,P<0.05;食管癌组织中的MVD值明显高于癌旁正常组织的MVD值,差异具有统计学意义,P<0.05。见表1。
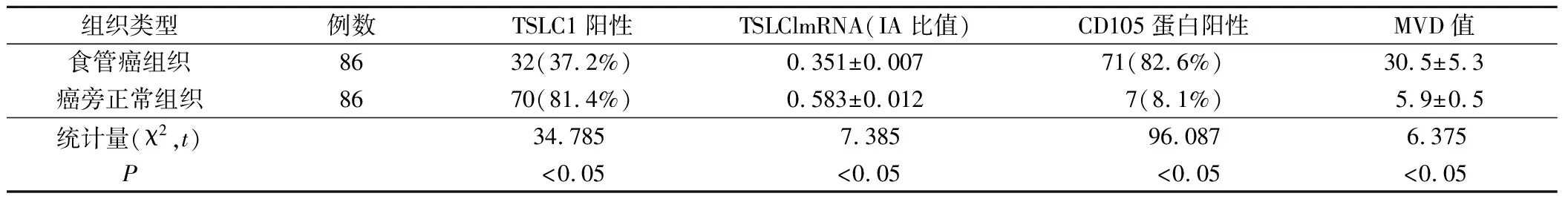
表1 TSLC1与CD105蛋白在食管癌组织和癌旁正常组织中表达
2.2 TSLC1和CD105阳性表达与临床病理指标的关系
TSLC1阳性表达与TNM分期、病理分级相关,P<0.05;CD105阳性表达与淋巴结转移、浸润深度、TNM分期、病理分级有关,P<0.05。见表2。
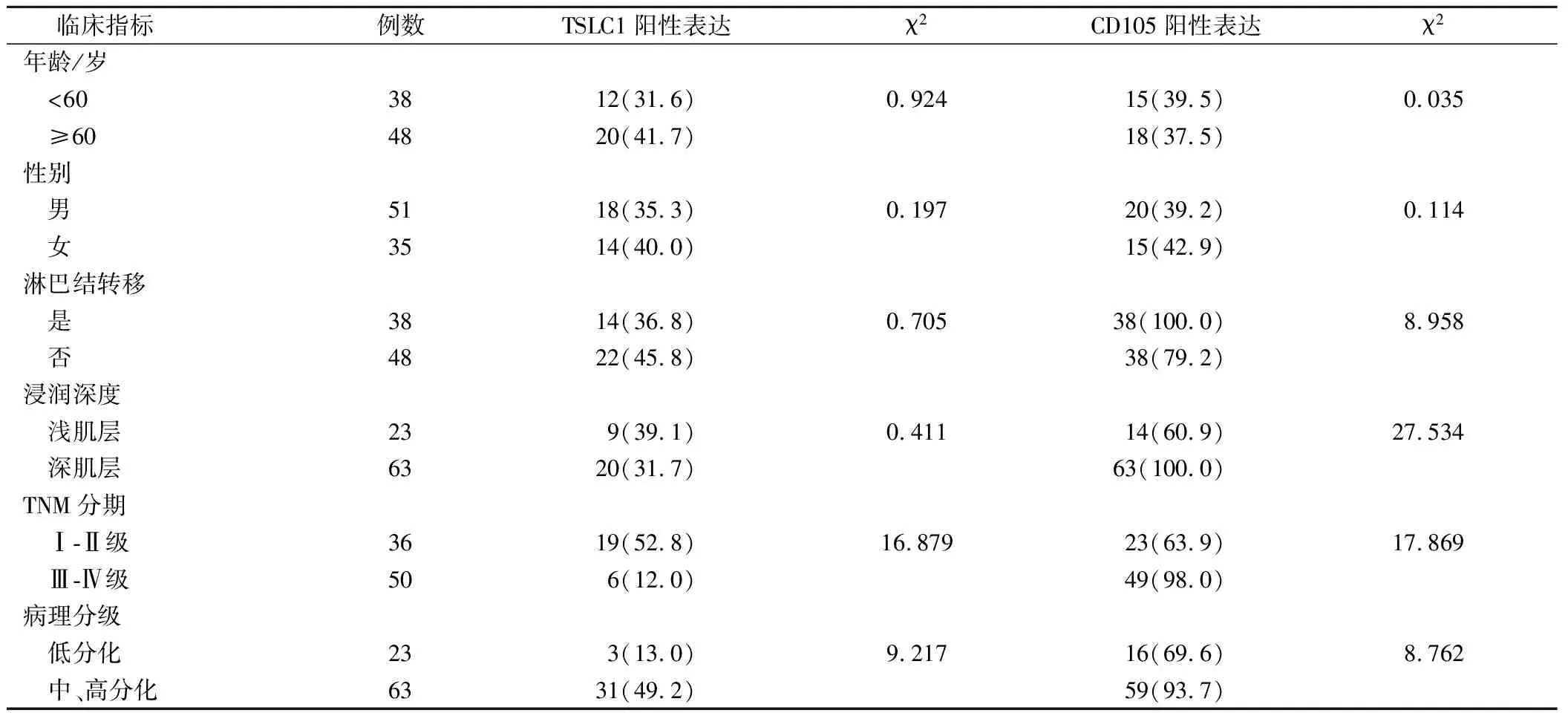
表2 食管癌组织中TSLC1和CD105阳性表达情况(例,%)
3 讨论
食管癌是以鳞状细胞癌最为多见的发生于食管上皮组织的恶性肿瘤。肿瘤的发生发展是多阶段、多步骤、多基因相互作用的复杂过程,是多因素共同作用的结果,包括间质微血管环境的建立及其实质细胞遗传上的分子生物学改变等因素[1-2]。了解食管癌的发生发展机制有助于食管癌的诊断和治疗。
TSLC1是1种抑癌基因,参与信号转导、免疫调节、细胞运动及细胞间黏附,并在抑制肿瘤的发生发展中发挥重要作用。文献[3]报道TSLC1可广泛表达于除骨骼肌外的大多数正常组织中,但在许多肿瘤中特别是侵袭性强的肿瘤中呈现低表达或不表达。Yang等[4]运用RT-PCR对鼻咽癌患者进行检测,有淋巴结转移的鼻咽癌患者中35%存在TSLC1蛋白的表达缺失,而未转移的原发鼻咽癌患者有12%存在TSLC1蛋白的表达缺失,两者差异具有统计学意义,说明TSLC1可考虑作为判断鼻咽癌患者是否发生淋巴结转移的危险性指标。张典等[5]检测发现TSLC1在45例食管鳞状细胞癌组织和癌旁正常组织中的阳性表达率分别为44.4%和75.6%,差异具有统计学意义。本研究免疫组织化学检测结果显示TSLC1在食管癌组织的阳性率为37.2%,明显低于癌旁正常组织的阳性率81.4%,TSLClmRNA在食管癌组织中相对表达强度明显低于在癌旁正常组织中的相对表达强度,与文献报道相一致。
新生血管的生成在恶性肿瘤的生长、浸润及其转移的过程中发挥着十分重要的作用。CD105为同型二聚体细胞膜糖蛋白,参与转化生长因子B(TGF-B)受体的信号转导,在肿瘤组织内幼稚的血管起源的内皮细胞中呈现高表达,可作为新生血管的标志。文献[6]报道CD105在口腔鳞状细胞癌、非小细胞肺癌等恶性肿瘤组织中表达,其标记的MVD值与肿瘤的增殖、转移、分期显著相关,与患者的生存期也存在相关性,能够作为独立的预后指标。Sallinen等[7]报道卵巢癌间质内CD105标记的MVD特异性高,血管形成可能促进病情发展并影响预后,使用CD105评估新血管生成是预测卵巢癌进展危险度的有价值指标。本研究检测结果显示食管癌组织CD105的阳性率为82.6%,明显高于癌旁正常组织的阳性率8.1%,食管癌组织中CD105标记的MVD值明显高于癌旁正常组织的MVD值。刘宏斌等[8]研究发现CD105标记的MVD在食管鳞癌和正常食管组织中的均数分别为36.363±8.227、9.900±2.331,食管鳞癌组明显高于正常食管组,单、多因素分析显示CD105标记的MVD是影响预后的主要因素,本研究结果与其相一致。对于TSLC1和CD105与患者临床指标的关系,朱冰等[9]应用免疫组化检测50例食管鳞状细胞癌组织及癌旁正常组织中TSLC1基因的表达情况,发现TSLC1表达与区域淋巴结转移、癌组织浸润深度及TNM分期有关,食管癌组织中的阳性表达率明显低于癌旁正常食管组织。本研究结果显示TSLC1的阳性表达率在TNM的不同分期、病理的不同分级间存在明显差异,CD105的阳性表达率在是否淋巴结转移、不同浸润深度、TNM的不同分期、病理的不同分级间存在明显差异。提示TSLC1的阳性表达率随着病情发展而下降,CD105的阳性表达率随着病情的发展而升高。
TSLC1和CD105在食管癌中的作用机制还需进一步研究,两者有可能作为食管癌诊断、进展及预后判断的有效指标,为食管癌的治疗提供新的靶点。
[1] 黄开荣,郑 文,谭金龙,等.CEA、CA19-9联合测定在消化系统恶性肿瘤诊断和治疗中的价值〔J〕.实用癌症杂志,2010,25(3):299-303.
[2] 刘志清,刘修莉,龚发良,等.TSLC1和MPP3在胰腺癌中的表达及其意义〔J〕.世界华人消化杂志,2011,19 (4):379-383.
[3] 刘焕英,葛银林,刘永超,等.乳癌组织TSLC1基因mRNA表达及启动子甲基化状态〔J〕.齐鲁医学杂志,2012,27(3):189-192.
[4] Yang G,He W,Cai M,et al.Loss/down-regulation of tumor suppressor in lung cancer expression is associated with tumor progression and is a biomarker of poor prognosis in ovarian carcinoma〔J〕.Int J Gynecol Cancer,2011,21(3):486-493.
[5] 张 典,杨鲲鹏,赵福周,等.TSLC1、caspase-3在食管鳞状细胞癌中的表达〔J〕.实用医学杂志,2011,27(21):3883-3885.
[6] 施 怡,颜志勇,谢伯军,等.食管癌CT表现及其对放疗的预测价值〔J〕.实用癌症杂志,2013,28(1):73-76.
[7] Sallinen H,Heikura T,Laidinen S,et al.Preoperative angiopoietin-2 serum levels:a marker of malignant potential in ovarian neoplasms and poor prognosis in epithelial ovarian cancer〔J〕.Int J Gynecol Cancer,2010,20 (9):1498-1505.
[8] 刘宏斌,钱俊波,杨其昌,等.食管鳞癌中CD105标记的微血管密度、cyclinD1的表达及其预后因素分析〔J〕.临床与实验病理学杂志,2010,26(3):320-324.
[9] 朱 冰,陈 翔,马景华,等.TSLC1在食管鳞癌中的表达及临床意义〔J〕.现代肿瘤医学,2012,20(4):746-749.

