无痛胃镜治疗不同年龄段上消化道异物的临床观察
方凛强 陈少龙
随着内镜技术及器械的日臻发展,上消化道异物可经内镜下取出而无需行传统手术。且方法简便,成功率不断提高,其中如何提高患者的依从性和治疗成功率至关重要。实施静脉麻醉可增加患者的依从性和医生的可操作性,降低患者反应对治疗操作的影响。为探讨静脉麻醉状态下胃镜治疗不同年龄段上消化道异物患者的疗效,笔者对2005年1月至2013年12月在我院治疗的该类患者进行了研究分析,现报告如下。
2005年1月至2013年12月在我院接受普通胃镜及无痛胃镜治疗的上消化道异物患者为研究对象,按年龄将患者划分为5~14岁、15~60岁以及大于60岁年龄段,根据匹配原则将3个年龄段的患者再按采用普通胃镜还是无痛胃镜分别设立无痛组、普通组。最终纳入本研究共150例患者,每个年龄段各50例、每个年龄段内无痛及普通组各25例,匹配组间一般情况具可比性(P>0.05),见表1。本研究经医院伦理委员会批准,所用治疗术式由患者及其家属自行选择、其对治疗术式知情同意。
对象与方法
一、研究对象
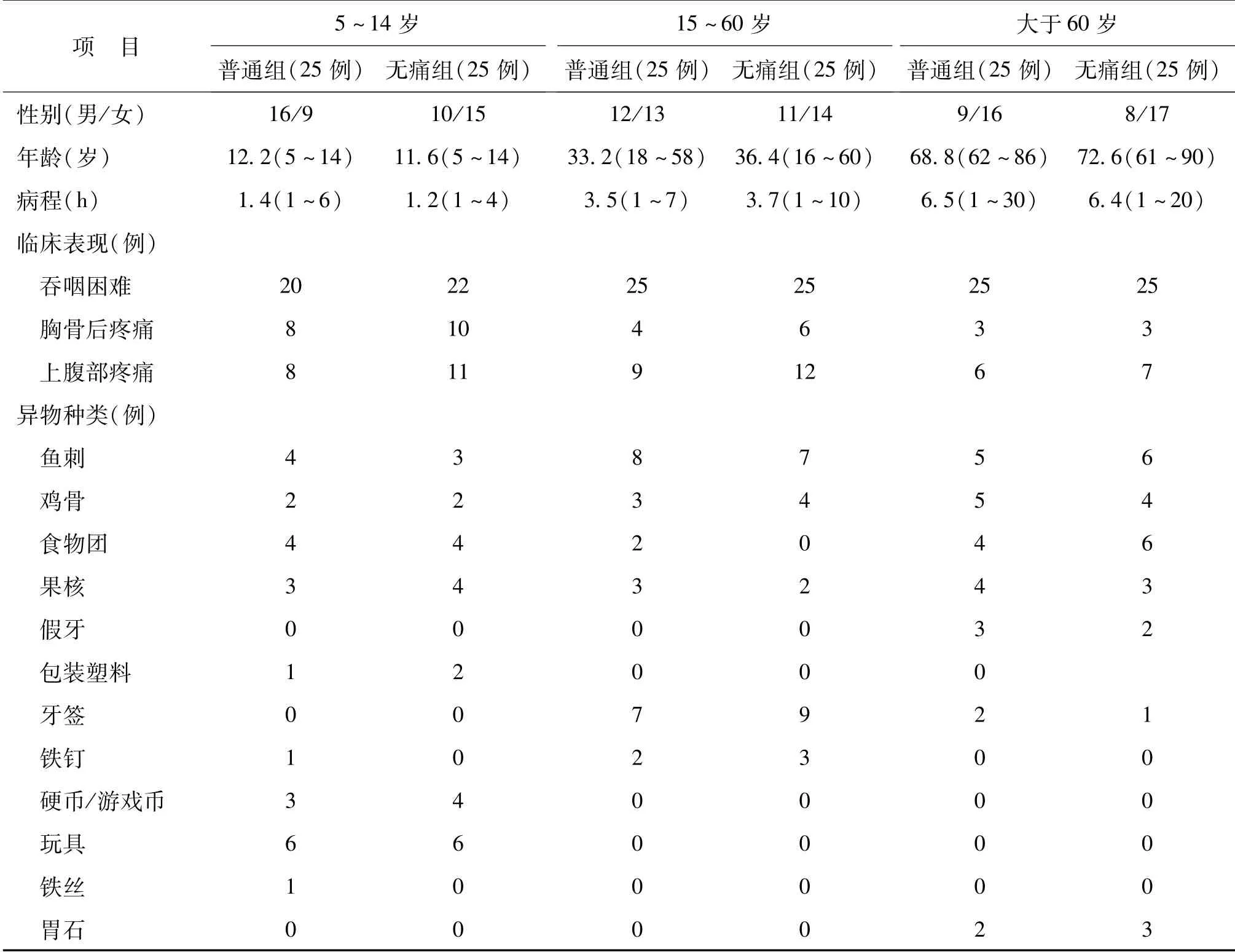
表1 不同年龄段患者普通组和无痛组的一般情况比较
二、方 法
胃镜治疗前详细询问病史,了解异物存在时间,必要时行X线片、CT检查或三维重建充分了解异物的性质、形状、大小停滞部位,以及找到相同或相似的物体进行对比,评估治疗的风险。器械及材料采用奥林巴斯V-70电子胃镜、透明帽、异物钳、活检钳、圈套器、多参数心电监护仪。详细了解异物吞入的时间、种类、数量、形状、吞入史,必要时行急诊X线透视或摄片检查,明确内镜取异物指征、排除内镜检查及麻醉禁忌证。胃镜检查前行常规术前准备:口服胃镜润滑胶浆,左侧卧位,固定牙垫。各普通组均行普通胃镜治疗:缓慢循腔进镜,仔细观察寻找,充分暴露异物,结合镜下异物情况,选择合适器械,直视下进行治疗,对反应激烈无法或拒绝配合,影响操作的患者改用无痛胃镜方法进行治疗。各无痛组在普通胃镜治疗的基础上,于插入胃镜前缓慢静脉注入瑞芬太尼0.25~0.5μg/kg,30 s后静脉注射异丙酚2 mg/kg,待睫毛反射消失,无体动反应时停止给药,然后进行胃镜操作[1]。术中持续吸氧,行心电监护,视患者反应及操作时间酌情追加异丙酚,若出现呼吸抑制或血氧饱和度(SpO2)少于90%时暂停操作,予抬高下颌、辅助加压吸氧,至SpO2超过95%继续胃镜操作。
三、观察指标
观察记录治疗前、中、后的平均动脉压(MAP)、心率、SpO2以及治疗中出现的不良反应(如呕吐、黏膜损伤、上消化道出血和穿孔等)、治疗时间与结果。
四、统计学处理
应用SPSS 16.0软件处理数据,普通组与无痛组正态分布计量资料比较采用t检验,率的比较采用χ2检验,P<0.05为比较差异有统计学意义。
结 果
一、各年龄段无痛及普通组间治疗前、中、后各监测指标比较
不同年龄段患者无痛组与普通组治疗前的MAP、SpO2、心率具可比性(P>0.05)。治疗中各年龄段无痛组的MAP、心率均低于普通组(P<0.05),但仍在正常范围内;而治疗后则恢复至与普通组无差异(P>0.05),见表2。
表2 小龄、大龄、高龄患者普通组和无痛组的监测指标比较
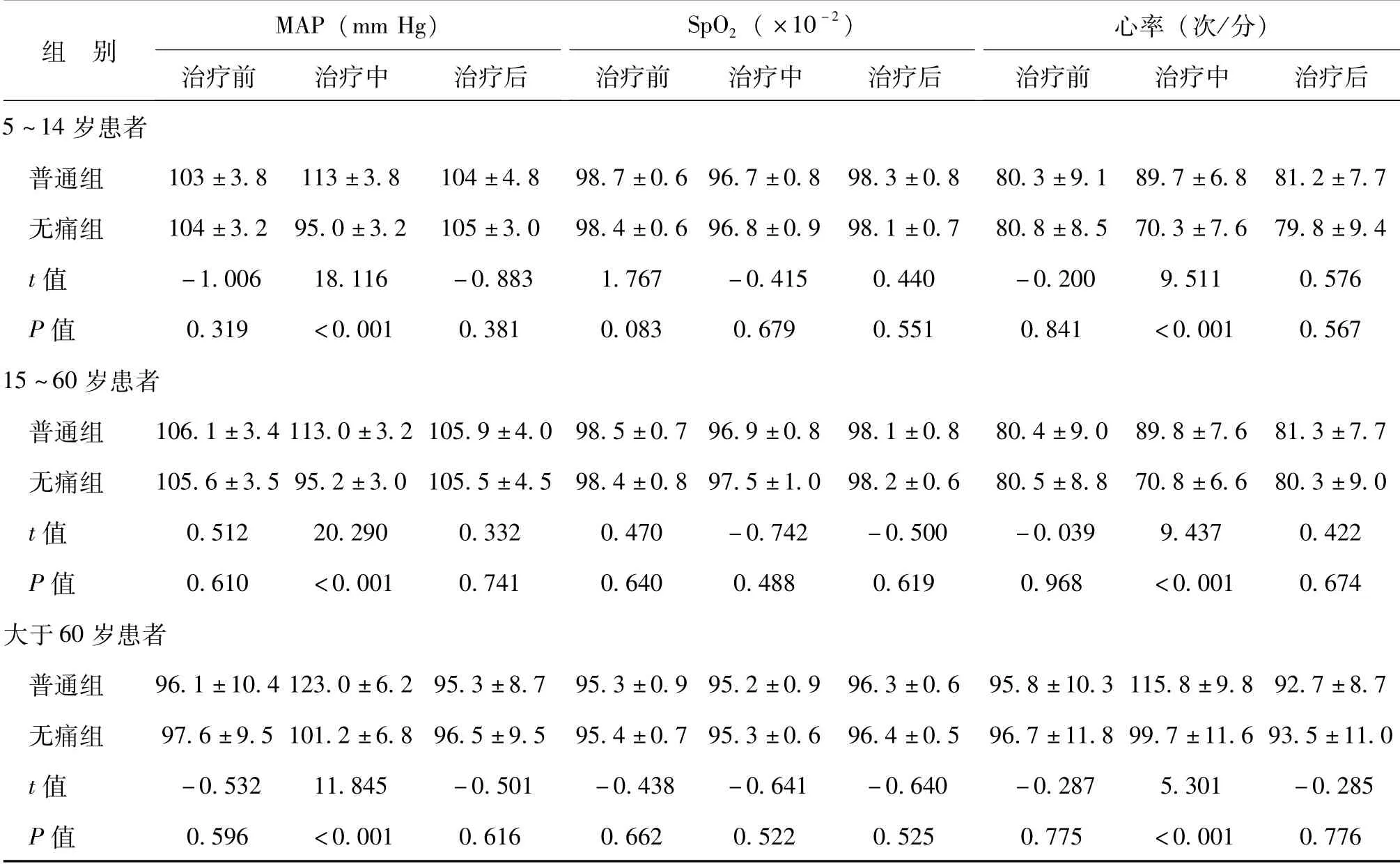
表2 小龄、大龄、高龄患者普通组和无痛组的监测指标比较
注:1 mm Hg=0.133 kPa
images/BZ_58_233_1046_2242_1192.png 5~14岁患者普通组 103±3.8 113±3.8 104±4.8 98.7±0.6 96.7±0.8 98.3±0.8 80.3±9.1 89.7±6.8 81.2±7.7无痛组 104±3.2 95.0±3.2 105±3.0 98.4±0.6 96.8±0.9 98.1±0.7 80.8±8.5 70.3±7.6 79.8±9.4 t值 -1.006 18.116 -0.883 1.767 -0.415 0.440 -0.200 9.511 0.576 P值 0.319 <0.001 0.381 0.083 0.679 0.551 0.841 <0.001 0.567 15~60岁患者普通组 106.1±3.4 113.0±3.2 105.9±4.0 98.5±0.7 96.9±0.8 98.1±0.8 80.4±9.0 89.8±7.6 81.3±7.7无痛组 105.6±3.5 95.2±3.0 105.5±4.5 98.4±0.8 97.5±1.0 98.2±0.6 80.5±8.8 70.8±6.6 80.3±9.0 t值 0.512 20.290 0.332 0.470 -0.742 -0.500 -0.039 9.437 0.422 P值 0.610 <0.001 0.741 0.640 0.488 0.619 0.968 <0.001 0.674大于60岁患者普通组 96.1±10.4 123.0±6.2 95.3±8.7 95.3±0.9 95.2±0.9 96.3±0.6 95.8±10.3 115.8±9.8 92.7±8.7无痛组 97.6±9.5 101.2±6.8 96.5±9.5 95.4±0.7 95.3±0.6 96.4±0.5 96.7±11.8 99.7±11.6 93.5±11.0 t值 -0.532 11.845 -0.501 -0.438-0.641 -0.640 -0.287 5.301 -0.285 P值 0.596 <0.001 0.616 0.662 0.522 0.525 0.775 <0.001 0.776
二、无痛与普通组间治疗不良反应、治疗时间及成功率比较
最常见的不良反应为呕吐45例,其中普通组36例、无痛组9例;其次为上消化道黏膜损伤13例,普通组10例、无痛组3例,所有患者无发生上消化道大出血和穿孔等严重并发症。5~14岁年龄段的不良反应发生率分别为12% (3/25)、60%(15/25)(χ2=12.5,P<0.01);15~60岁年龄段无痛组与普通组的不良反应发生率则分别为8%(2/25)、52% (13/25) (χ2=11.5,P<0.01);大于60岁年龄段无痛组与普通组的不良反应发生率则分别为28% (7/25))、72% (18/25) (χ2=9.6,P=<0.01),所有患者中无痛组和普通组不良反应发生率分别合计为16.0% (12/75)、61%(46/75)(χ2=32.5,P<0.01)。5~14岁年龄段普痛组中有6例患者在操作过程中因严重呕吐不适改行无痛胃镜后成功取出异物;15~60岁年龄段无痛组中2例因异物较大嵌顿入食管壁较深,为避免伤及邻近主动脉及其分支,转行手术治疗;15~60岁年龄段中普通组中2例和大于60岁年龄段普通组中3例患者因异物较大、嵌顿时间较长而转手术治疗。所有年龄段无痛组和普通组总治疗时间分别为(8.9±3.9)min、 (16.8±9.2)min(t=13.4,P<0.01),操作成功率分别为97.3% (73/75)和85.3% (61/75)(χ2=6.822,P<0.01)。
三、典型病例
男,47岁,于2010年10月3日因吞咽疼痛4 h就诊,急诊胃镜见食管中段有一约2.0 cm×1.2 cm骨头两端插入黏膜,见图1A,患者反应较大,故采用无痛胃镜治疗,治疗过程顺利,最终取出异物,再次进镜见食管黏膜充血糜烂、血肿形成,见图1B。无痛胃镜治疗结束后予流质饮食、保护黏膜等治疗,随访1周情况良好。
讨 论
随着内镜技术的发展和器械的改进,内镜在上消化道疾病的诊断和治疗中起到了举足轻重的作用,其具有的图像放大和可视性,尤其被应用于处理上消化道异物时有独到之处,部分原来需要外科手术的情况已可在内镜下处理,具有良好的性价比,是治疗上消化道异物的首选方法[2]。医师掌握熟练技术及患者的配合均是胃镜取异物成功的关键[3]。对于疑难病例及因特殊原因故意吞服异物并拒绝内镜治疗的患者,无痛胃镜技术较普通胃镜有更明显的优势[4-5]。尤其是锐利异物时,如果操作不当或患者配合欠佳可导致消化道穿孔、出血等并发症[5]。无痛胃镜常用瑞芬太尼配伍异丙酚静脉麻醉,主要特点是起效快、作用时间短、可控性好,联合使用能提高麻醉效果,减少异丙酚用量,控制痉挛及蠕动,能保证患者在无痛苦的状态下顺利完成治疗。
年龄小的患者一般好奇心较强,缺乏对事物的辨别力,误吞是其消化道异物的主要原因,鲜有故意吞入或由食管、贲门疾病引起的消化道异物,因此此类患者在病因上与成人上消化道异物有着明显的不同[6]。小儿消化道多狭小,且多有“白大褂恐惧”,容易哭闹,这些原因均会影响胃镜治疗效果,文献报道无痛胃镜可作为治疗小儿消化道异物的首选方法[7]。本文研究结果显示,5~14岁年龄段采用无痛胃镜操作安全性大、治愈率高,不良反应少。年龄较大的患者一般配合良好,但由于内镜只能观察腔内情况,对于异物刺入消化道壁部分及其与周围组织结构的关系难以确定,如果异物插入消化道壁,则必须清楚异物与周围组织器官的关系,明确异物-消化道--消化道外组织器官的关系,尤其高龄患者耐受性较好或不愿意主动就医,异物滞留时间常常过长、嵌入过深,有可能已穿透消化道,或者在取出过程有穿孔、大出血可能,取出的风险明显增高,特别是食管第二狭窄处,有必要于术前行CT检查或三维重建,评估异物位置、深度,明确毗邻的心脏、血管、气管、肺与异物的关系及损伤情况,明确取出后可能出现的问题,但取异物前尽量不要行钡剂造影检查,以免影响内镜观察。对可能发生的穿孔、出血、术后感染、瘘道形成等作好准备,同时应与患者及家属充分沟通。异物疑刺入血管壁者,禁止内镜下取出。另外,部分患者需反复多次进镜才能取出异物,普通胃镜对咽喉部刺激引起的恶心、呕吐可提高消化道黏膜损伤、出血、误吸窒息风险,采用无痛胃镜能增加患者依从性,缩短操作时间,提高治疗成功率。本研究显示,无痛组操作成功率明显高于普通组,且各年龄段无痛组患者不良反应发生率均低于行普通胃镜者,充分说明无痛胃镜具有较好疗效。治疗中各年龄段无痛组的MAP、心率虽有所下降,但仍在正常范围内,且治疗后即恢复,提示无痛胃镜治疗是安全的。
术中找到异物后,胃镜操作成功实施的关键是依据不同部位、不同形态的异物正确选择和应用不同的器械和方法,保证顺利取出异物的同时尽可能地减少并发症的发生。由于器械的配备原因,当缺乏器械或所用器械作用不大时,要因地制宜,就地取材,如可使用Foley管(如导尿管)行气囊扩张帮助解除嵌顿以避免二次损伤;对于扁平光滑异物如硬币可于直视下将带气囊导尿管越过硬币,将气囊适量充气后边退镜边往外拉,将到会厌部时将内镜退出口外,适当用力将导尿管拉出,此时硬币即被气囊带出。适当的体位有助于异物顺利退出食管,胃镜通过咽部时保持头部后仰、缓慢退镜,以防误入气管。对于嵌顿性异物,操作难度增加,松解嵌顿是操作的关键,要求操作医师具有较高的内镜操作技术。若异物两端嵌入食管壁,主要用异物钳钳夹住异物一端,朝应力方向用力,拽出一端,然后再顺着受力方向取出另一端。采用气囊扩张的方法,可以使食管腔扩大,使嵌顿的异物两端脱落于腔内。处理食管上段异物时,要循腔进镜,充分充气,保持视野清晰,透明帽的应用能增加镜端与黏膜的距离,获得较清晰视野,提供操作空间,利于发现和取出异物,外径较大的透明帽对食管腔有扩张和支撑作用,管腔扩张后嵌入管壁的异物易出现松动,此时取出,可避免黏膜再次损伤,减少退出阻力,也易于吸取质地较软异物。
总之,本研究显示,各年龄段患者于无痛胃镜下取消化道异物疗效肯定,能够满足尽快取出、防止并发症发生的治疗目的,能增加患者依从性,提高治疗成功率,降低不良反应发生率,与文献报道相似,故我们认为无痛胃镜可作为处理不同年龄段上消化道异物的首选方法[8]。
[1]罗少波,柯东风,林三瑜,等.瑞芬太尼在无痛胃镜中最佳剂量的临床研究.国际医药卫生导报,2013,19:24-27.
[2]李艳,贺永锋.应用胃镜治疗上消化道异物方法探析.河南大学学报(医学版),2011,30:221-222.
[3]Gundling F,Seidl H,Stark T,et al.Management of impacted foreign bodies in the upper gastrointestinal tract in adult patients-results of a retrospective case series.Z Gastroenterol,2012,50:1287-1291.
[4]王郁杰,姜海波,马英杰,等.无痛胃镜在上消化道异物取出治疗中的应用.中国实用医药,2012,7:92-93.
[5]Chen T1,Wu HF,Shi Q,et al.Endoscopic management of impacted esophageal foreign bodies.Dis Esophagus,2013,26:799-806.
[6]McNeill MB,Sperry SL,Crockett SD,et al.Epidemiology and management of oesophageal coin impaction in children.Dig Liver Dis,2012,44:482-486.
[7]胡任重,胡久叶,黄彦.采用静脉麻醉胃镜与普通胃镜治疗小儿上消化道异物的效果比较.贵阳中医学院学报,2012,34:90-91.
[8]Chiu YH,Hou SK,Chen SC,et al.Diagnosis and endoscopic management of upper gastrointestinal foreign bodies.Am J Med Sci,2012,343:192-195.

