布地奈德治疗儿童RSV感染相关喘息的疗效及其对血清炎症介质水平的影响
孙向阳
(山东省临沂市临沭县人民医院 儿科,山东 临沂,276700)
呼吸道合胞病毒(RSV)是副黏病毒科的一种RNA病毒,也是导致小儿出现下呼吸道感染的常见病因之一,还可以引发喘息性支气管炎、间质性肺炎、毛细支气管炎及哮喘等呼吸系统疾病。在电镜下观察到的RSV与副流感病毒的形态比较类似,大小略小于副流感病毒,大约为150 nm。应用人体上皮组织进行病毒培养时,可形成合胞,病毒能够在胞浆中进行复制和增殖[1]。SV感染多发于新生儿和1~3岁的婴幼儿,月龄小于6个月的婴儿可出现较严重的症状,发病潜伏期一般为3~7 d,男性患儿多于女性患儿[2]。近年来,RSV引发的肺炎和毛细支气管炎的病例数不断增加,其发病率已上升至中国婴幼儿病毒性下呼吸道感染的首位,对小儿的生长发育和身心健康等都造成了严重的影响[3]。对于婴幼儿的RSV下呼吸道感染,临床上使用的治疗方法主要有氧疗、皮质激素雾化吸入治疗、抗病毒、抗菌等措施[4],本研究针对布地奈德治疗儿童RSV感染相关喘息的疗效及其对血清炎症介质水平的影响进行了观察和评价,现将研究具体情况报告如下。
1 资料与方法
1.1 一般资料
选取2010年1月—2012年1月本院收治的因首次轻中度喘息发作就诊的患儿200例作为研究对象,其中男125例,女75例,年龄小于1岁的患儿123例,年龄1~3岁的患儿77例。入院后,将所有纳入的患儿按随机原则分为观察组和对照组,每组100例。观察组男63例,女37例,中位月龄为5个月;对照组男62例,女38例,中位月龄6个月。纳入的患儿均在入院24 h内用塑料导管经鼻腔插入咽部以下吸取呼吸道分泌物,采用直接免疫荧光法证实为RSV感染,排除合并有先天性气道发育不全、气道异物、急性喉炎、先天性心脏病的患儿和喘息重度发作必须进入监护病房进行治疗的患儿。
1.2 治疗方法
对2组患儿均给予抗感染、抗病毒等基础对症治疗,在此基础上,给予对照组患儿0.5%浓度的万托林雾化液吸入治疗(补充生理盐水至2 mL,用氧气作动力雾化吸入,2次/d,0.25 mL/次);给予观察组患儿万托林雾化液吸入(用量和用法同对照组)联合布地奈德混悬液吸入治疗(浓度为1 mg/2 mL,用氧气作动力雾化吸入,2次/d,小于1岁的患儿用量为0.5 mg/次,大于1岁的患儿用量为1 mg/次)。
1.3 观察指标
对2组患儿的呼吸改善时间、喘息缓解时间和住院时间进行观察,分别于治疗前、后收集患儿的外周血标本,对其血清白细胞介素-4(IL-4)、白细胞介素-6(IL-6)、白细胞介素-12(IL-12)、C反应蛋白(CRP)、IgE水平和外周血T淋巴细胞亚群情况进行检测和分析,并对患儿出院后6个月和1年时间内的喘息发作情况进行随访和观察。
1.4 数据处理方法
所有数据应用EXCEL建立数据库,应用SPSS 13.0统计软件包进行统计学处理,计量资料采用独立样本t检验进行分析,计数资料采用卡方检验进行分析,P<0.05为差异有统计学意义。
2 结 果
观察组患儿的呼吸改善时间、喘息改善时间、住院时间均显著短于对照组(P<0.05),见表1。2组患儿治疗前各项观察指标的差异均无统计学意义(P>0.05); 治疗后,2组患儿的血清IL-4、IL-6、IL-12、CRP、IgE水平和T细胞各亚群比例较治疗前均有显著变化,其中血清IL-4、IL-6、CRP、IgE水平和CD8+T细胞比例较治疗前显著下降(P<0.05),血清IL-12水平和CD3+T细胞比例、CD4+T细胞比例、CD4+/CD8+T细胞比值较治疗前显著上升(P<0.05);治疗后观察组患者上述指标的变化幅度显著大于对照组(P<0.05),见表2。
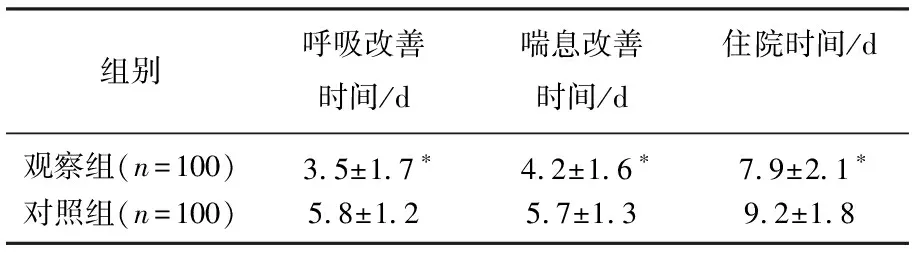
表1 2组患儿治疗效果的比较
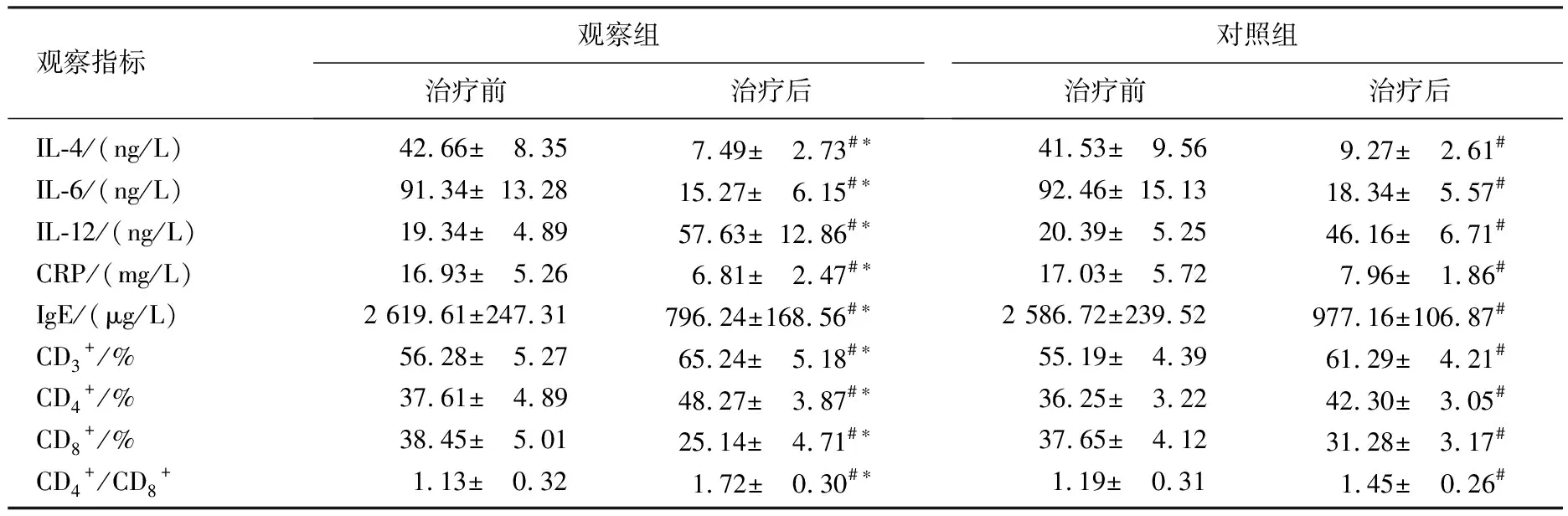
表2 2组患儿治疗前、后血清炎症介质水平的比较
观察组患儿于出院6个月内和出院1年内喘息发作的比例均显著低于对照组(P<0.05),见表3。

表3 2组患儿随访期间喘息发作情况的比较[n(%)]
3 讨 论
婴幼儿的呼吸道感染相关喘息是儿科常见的疾病之一,病毒是引发婴幼儿喘息发作的主要感染因素,特别是RSV感染引发的婴幼儿喘息已受到广大临床医师高度重视[5],RSV感染是不足1岁的婴儿支气管肺炎、毛细支气管炎发病的主要原因。患儿的主要临床表现为喘息、呼吸不畅、咳嗽、肺部哮鸣音和湿罗音,具有过敏体质患儿的临床表现更加严重,在初次治愈后,患儿仍较易出现喘息反复发作,甚至可引发哮喘[6],其主要发病机制是RSV感染对气道黏膜上皮产生破坏并引发气道变应性炎症,持续性增加气道的反应性。此外,具有某些遗传因素的患儿也容易出现病毒感染后喘鸣[7]。RSV感染主要对小气道功能产生损害,小儿的毛细支气管炎发病时,可出现呼吸道黏膜炎症、水肿和痰液阻塞等症状;同时,由于婴幼儿大气道相对狭窄,所以其大气道也很容易受到继发影响[8]。
布地奈德是一种糖皮质激素,可发挥高效的局部抗炎作用,可提高内皮细胞和平滑肌细胞的溶酶体膜稳定性,对免疫反应产生抑制作用,使抗体合成的水平降低,降低组胺等过敏物质的释放并抑制其活性,对支气管收缩物质的产生和分泌发挥抑制作用,从而使平滑肌收缩反应降低,缓解微血管的渗漏症状。在使用空气压缩泵对患者进行布地奈德混悬液雾化吸入治疗后,药物可到达全肺,可有效地发挥局部抗炎的作用,修复受损的气道,并且与其他给药途径比较其全身不良反应也较少[9]。对于小儿RSV感染毛细支气管炎引起的气道细胞水肿、黏液分泌增加,临床上除应用β2受体和M受体阻滞剂进行解痉治疗外,还经常应用布地奈德混悬液对非特异性炎症进行治疗,从而达到改善通气、恢复正常呼吸功能的目的。在应用布地奈德时,一般是以足剂量、足疗程和规范用药为给药原则[10]。尽量糖皮质激素治疗RSV感染相关喘息的机理已在动物模型研究中被证实,但是其临床疗效尚存在一定的争议,中国大陆的研究[11]显示,接受布地奈德吸入治疗的喘息患儿的临床症状和肺功能改善幅度均优于未应用治疗的喘息患儿,而来自台湾地区的研究则显示,布地奈德吸入治疗RSV感染毛细支气管炎的疗效并不显著[12]。国外研究[13]结果显示,氟替卡松吸入治疗能够对具有湿疹史、高IgE水平、母亲哮喘史等哮喘危险因素的喘息患儿的临床症状出现显著的改善。
RSV感染引发的初次喘息多是缘于病毒对呼吸道上皮细胞的破坏,气道堵塞和喘息发作的原因是气道黏膜水肿、坏死细胞脱落、各种炎性细胞的浸润以及炎性反应的激活[14-16],被RSV感染的组织上皮细胞是导致各种炎性细胞浸润和各种细胞因子、炎症介质水平上升的主要原因,这些炎性反应也促进了喘息的反复发作和哮喘的发生[17-18]。在众多炎症介质中,白细胞介素和CRP是比较受关注的两类,其中,IL-4是由活化的T细胞合成并分泌,可对外周血单核细胞产生诱导,增强其吞噬和杀伤作用,并可免疫功能进行调节。IL-6可诱导B细胞前体演变为可产生抗体的B细胞,对骨髓源细胞的生长和分化发挥刺激作用,从而使NK细胞的裂解功能增强。IL-12则是近年来发现的一种新型生物活性介质,具有较强的免疫调节功能,当IL-12水平较低时,可造成Th1/Th2细胞比例的失衡,而Th2细胞的增加,可使B细胞分泌IgE的数量增加,从而引发一系列的炎症反应和炎症介质的释放。IgE则是反应机体Th2应答状况的重要指标,并与IL-12水平呈负相关关系[19]。在正常人的血清中,IgE的含量较低,当机体受到抗原刺激后,IgE的水平会显著上升,它可与抗原发生免疫反应,产生抗原-抗体复合物,从而消除病原体的致病性。CRP是人体分泌的急性时相蛋白,可作为指示机体炎症应激状态的灵敏指标,在临床上的应用较为广泛[20]。此外,RSV感染患儿的免疫状态也会出现较为显著的改变,表现为外周血中T淋巴细胞亚群比例的紊乱,可与炎症反应产生协同作用,对患儿造成严重的危害,也是临床上值得关注的指标[21]。本研究结果显示,观察组患儿的呼吸改善时间、喘息改善时间、住院时间均显著短于对照组(P均小于0.05),说明应用布地奈德治疗儿童RSV感染相关喘息可收到较为显著的疗效,患者的症状改善速度较快,住院治疗时间较短。治疗后,2组患儿的血清IL-4、IL-6、CRP、IgE水平和CD8+T细胞比例较治疗前显著下降(P<0.05),而血清IL-12水平和CD3+T细胞比例、CD4+T细胞比例、CD4+/ CD8+T细胞比值较治疗前显著上升(P<0.05),且观察组患者上述指标的变化幅度显著大于对照组(P<0.05),说明布地奈德治疗儿童RSV感染相关喘息可显著降低患儿的炎症反应程度、使炎症介质的水平和免疫功能恢复正常。观察组患儿于出院6个月内和出院1年内喘息发作的比例均显著低于对照组(P<0.05),说明应用布地奈德治疗儿童RSV感染相关喘息可显著降低患儿发生喘息复发的比例。
综上所述,应用布地奈德治疗儿童RSV感染相关喘息的疗效显著,可更加快速地缓解患儿症状,显著改善患儿的炎症介质水平,并降低喘息复发的概率。
[1]王素梅,齐旭升,赵晓云.呼吸道合胞病毒肺炎患儿急性期血清IFN-γ水平与病情相关性研究[J].河北医药,2010,32(23): 3278.
[2]郭劲霞,曾凡胜,杜兆丰,等.儿童呼吸道合胞病毒的分子生物学检测[J].按摩与康复医学,2010,1(21): 11
[3]Bonavia A,Franti M,Pusateri Keaney E,et al.Organic Synthesis Toward Small-Molecule Probes and Drugs Special Feature: Identification of broad-spectrum antiviral compounds and assessment of the drug ability of their target for efficacy against respiratory syncytial virus(RSV)[J].Porc Natl Acad Sci USA,2011,108(17): 6739.
[4]王毅军,奚肇庆,冯旰珠.痰热清对呼吸道合胞病毒体外抑制作用研究[J].河北医药,2010,32(24): 3447.
[5]夏煜,李晓狄,季正华.布地奈德吸入治疗呼吸道合胞病毒或鼻病毒感染所致婴幼儿第一次喘息的疗效分析[J].中国妇幼保健,2011,26(27): 4278.
[6]田林瑞,李海燕.雾化吸入布地奈德混悬液对婴幼儿合胞病毒肺炎预后的影响[J].海南医学,2012,23(6): 33.
[7]田曼,赵德育,文惯宇,等.白细胞介素8-251位点基因多态性与呼吸道合胞病毒毛细支气管炎及毛细支气管炎后婴幼儿喘息的关系[J].中华儿科杂志,2007,45(11): 856.
[8]余嘉璐,邓力,刘影,等.氨溴特罗口服液改善毛细支气管炎儿气道功能疗效研究[J].中国实用儿科杂志,2011,26(4): 301.
[9]吴琪,武荣.布地奈德混悬液辅助治疗儿童肺炎支原体肺炎的疗效观察[J].儿科药学杂志,2011,17(3): 32.
[10]申昆玲,李云珠,李昌崇,等.糖皮质激素雾化吸入疗法在儿科应用的专家共识[J].临床儿科杂志,2011,29(1): 86.
[11]彭东红,黄英,陈坤华,等.雾化吸入布地奈德混悬液治疗婴幼儿轻中度喘息性疾病的疗效[J].实用儿科杂志,2008,23(4): 304.
[12]Chao L C,Lin Y Z,Wu W F,et al.Efficacy of nebulized budesonide in hospitalized infants and children younger than 24 months with bronchiolitis[J].Acta Paediatr Taiwan,2003,44(6): 332.
[13]Guilbert T W,Morgan W J,Zeiger R S,et al.Long-term inhaled corticosteroids in preschool children at high risk for asthma[J].N Engl J Med,2006,354(19): 1985.
[14]胡良安,李岱容,罗永艾,等.肺结核患者外周血中CD4+CD25+FoxP3+调节T细胞增多并抑制抗结核免疫[J].第三军医大学学报,2011,33(20): 2124.
[15]李尔然,尹燕.合理应用抗生素治疗呼吸系统感染的新视点[J].中国实用内科杂志,2011,31(12): 986.
[16]张鹏,刘涛,刘刚.IL-17+T细胞及其相关细胞因子在香烟烟熏致小鼠呼吸道炎症中的变化和作用[J].第三军医大学学报,2011,33(7): 703.
[17]Gold D R,Fuhlbrigge A L.Inhaled Corticosteroids for young children withwheezing[J].N Engl J Med,2006,354(19): 2058.
[18]Singh A M,Moore P E,Gem J E,et al.Bronchiolitis to asthma: A reviewand call for studies of Gene-Virus interactions in asthma causation[J].Am J Respir Crit Care Med,2007,175(2): 108.
[19]叶斌,叶子.α-细辛脑对呼吸道合胞病毒气道炎症因子的影响[J].浙江中西医结合杂志,2007,17(3): 174.
[20]乔建瓯,王健,周龙女.呼吸道合胞病毒对大鼠原代气道上皮细胞表达胸腺基质淋巴细胞生成素的影响[J].实用医学杂志,2010,26(21): 3865.
[21]岳盈盈,李鹏,李志会,等.呼吸道合胞病毒感染兔呼吸系统组织病理学的改变和相关指数评分标准的建立[J].中国比较医学杂志,2010,20(6): 21.

