Bryan颈椎间盘置换术治疗颈椎病早期疗效分析
时 代, 顾德毅, 荆 鑫, 陆 鸣, 季 峰, 徐 松, 刘山虎
(江苏省扬州市第一人民医院 东南大学脊柱关节研究中心, 江苏 扬州, 225000)
颈椎病是常见疾病。20世纪60年代Fernstrom首先提出颈椎间盘置换术。随着人工颈椎间盘材料和手术器械的改进,临床上应用的人工颈椎间盘假体主要有Bryan、Prestige、ProDisc-C、Cervicore、PCM、Cervidisc和Mobidisc Cervical,其中以Bryan人工颈椎间盘应用最为广泛[1-4]。扬州市第一人民医院采用Bryan人工颈椎间盘(Bryan disc)置换术治疗颈椎病患者8例,取得了良好的早期治疗效果,现报告如下。
1 资料与方法
本组脊髓型颈椎病6例,神经根型颈椎病1例,脊髓型合并神经根型颈椎病1例(3个椎间盘病变),男2例,女6例;年龄42~65岁,病程1~120个月;病变节段:5例为单节段,2例为双节段,1例为三节段;具体节段:C4~5节段1例,C5~6节段3例,C6~7节段1例,C3~4、C5~6节段2例,C4~5、C5~6、C6~7节段1例。置换前均行颈椎正、侧、前屈、后伸位X射线平片及CT、MRI检查,X射线平片未发现颈椎不稳,MRI示患者均存在颈椎间盘突出或脱出。脊髓型颈椎病患者术前JOA评分平均8.57分,术前X线片示置换节段的活动度为6.6°~13.9°,平均为9.0°。全部实施前路减压、Bryan人工椎间盘置换术(5例为单节段,2例为双节段,1例为三节段,共12个椎体)。材料:Bryan人工颈椎间盘,由美国美敦力公司提供,椎间盘假体由2个钛合金外壳和介于其问的聚亚胺酯的核心部分组成。钛合金外壳的骨接触面被覆250 um的微孔钛珠涂层。假体设计有14, 15, 16, 17, 18 mm 5种直径,高度均为8.5 mm。
采用全身麻醉,患者取仰卧位,头部中立位颈颌吊带牵引。X线透视测量置换间隙与铅垂线的夹角后,按照Bryan颈椎人工间盘假体的标准操作规程选择人路。首先切除椎间盘,两侧到达钩椎关节,深部尽可能接近椎体后缘;使用椎间撑开器撑开椎间隙;安装定位器与导轨,使试模与椎间隙平行,在“C”型臂X线机透视下仔细测量椎间隙前缘和后缘的距离以确定假体型号;继续在X线透视下用磨钻制备上、下椎体的母床;按照经测量确定的型号选择相应的人工椎间盘凹形窝磨削钻,X线透视下进行适当的磨削,制备上、下椎体的凹形窝;拆除导向器后,用椎体撑开器适当撑开椎间隙,仔细切除椎体后缘的椎间盘组织和骨赘,必要时切除后纵韧带,充分减压。仔细止血和冲洗后,按照确定的型号植入人工椎间盘。正、侧位X线透视确认假体位置良好后逐层缝合。术后无需颈托制动,术后第2天下地活动。
所有患者均于术后3、6、12个月以及以后每6个月进行门诊随访。临床疗效评价采用日本骨科协会JOA评分(17分法,1994年修订版)[1-2]和Odom评分[3]。评估时间为术前和术后6个月随访。Odom评分结果分为: ① 很好,患者无任何有关颈椎疾病的不适,日常工作不受限; ② 较好,患者存在间断性有关颈椎疾病的不适,对日常工作无明显影响; ③ 一般,患者症状有改善,但日常生活明显受限; ④ 差,患者与术前相比症状无改善甚至加重。影像学评价的资料包括颈椎中立位侧位X线片,过屈位、过伸位X线片。X线片的检查时间为术前,术后3 d,术后3、6个月随访,影像学测量通过PACS工作站(Rogan-Delft,Netherlands)完成。每个测量结果均为两名医生独立测量的结果取平均值。评价指标为:置换节段的活动度。
2 结 果
8例患者置换均顺利完成,置换过程中和置换后未出现神经和血管损伤的并发症,置换时间60~230 min, 平均93 min。8例患者均进行门诊随访,随访时间6~42个月,平均17.25个月。Bryan人工颈椎间盘置换后早期临床疗效所有患者置换后症状明显缓解,脊髓型颈椎病患者JOA评分由置换前平均8.57增加到置换后第6个月平均15.29分,差异具有统计学意义(P<0.05)。神经根型颈椎病患者术前临床症状均消失。术后6个月随访Odom评分6例患者很好,2例患者较好。
影像学评价结果显示,术前X线片示置换节段的活动度为6.6°~13.9°,平均为9.0°,术后6个月X线片示置换节段的活动度为5.2°~10.1°,平均6.9°,假体无偏移或下沉。末次随访未发现置换节段异位骨化、假体松动、下沉或颈椎生理曲度的改变。8例患者颈椎间盘置换前后的情况见表1。
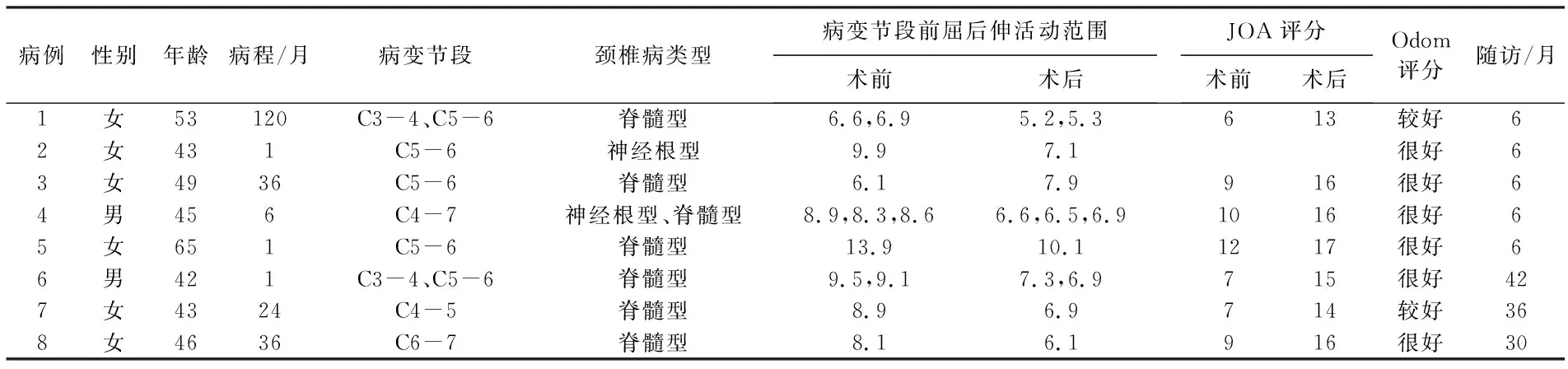
表1 8例患者颈椎间盘置换前后情况
手术切口均为Ⅰ期愈合,无并发症,无材料反应
3 讨 论
近年来有学者[5]对融合后相邻节段的生物力学进行了分析,发现融合后其上下方的相邻节段运动过强,应激增高,进而导致退行性改变加速,新的临床症状出现[6], 10年内可有25%的患者由于上述情况出现新的临床症状[7], 前路减压融合术后相邻节段的继发性退变和不稳定可以造成原有症状复发或加重。这种现象是由于ACDF术本身术式特点决定的,ACDF自身无法解决这一问题。Bryan人工颈椎间盘是一款模拟人体颈椎间盘生理结构的产品,具有良好的运动功能,并有一定的弹性和可压缩性,可在颈椎正常的活动范围内实现椎间非限制性活动和平移运动,可有效保留病变颈椎节段的运动范围,减轻由于椎间融合引起的相邻节段运动代偿性增加和退变的发生[8]。Bryan颈椎间盘置换术与ACDF术的治疗效果均较好,和术前相比较,临床症状改善和患者满意度均有较大提高,但Bryan颈椎间盘置换术从解剖学上更接近人体正常解剖结构,保留了关节间的活动,是脊柱外科的发展方向,虽然目前颈椎间盘置换术术后也存在如异位骨化[9]、假体松动脱落、假体的沉陷、置换节段后凸形成[10]。但随着假体制造工艺的提高和手术方法的改良,必然能取得更普遍的应用。
本组颈椎病患者采用Bryan人工间盘置换治疗取得了良好的临床效果,置换过程中和置换后未出现神经和血管损伤的并发症,置换后早期临床疗效所有患者置换后症状明显缓解,术前JOA评分平均8.57分,术后6个月平均15.29分,差异有统计学意义(P<0.05)。神经根型颈椎病患者术前临床症状均消失。Odom评分: 6例患者获得很好,2例患者获得较好的结果。术前X线片示置换节段的活动度为6.6°~13.9°, 平均为9.0°, 术后6个月X线片示置换节段的活动度为5.2°~10.1°, 平均6.9°, 能维持颈椎接近正常的活动范围和生理曲度。假体无偏移或下沉。末次随访未发现置换节段异位骨化、假体松动、下沉或颈椎生理曲度的改变。
[1] Yonenobu K, Abumi K, Nagata K, et a1.Interobserver and intraobserver reliability of the Japanese orthopaedic association scoring system for evaluation of cervical compression myelopathy[J]. Spine(Phila Pa 1976), 2001, 26(17): 1890.
[2] Fukui M, Chiba K, Kawakami M, et a1.An outcome measure for patients with cervical myelopathy: Japanese Orthopaedic Association Cervical Myelopathy Evaluation Questionnaire(JOACMEQ): Part 1[J]. J Orthop Sci, 2007, 12(3): 227.
[3] Odom G L, Finney W, Woodhall B. Cervical disk lesions[J]. J Am Med Assoc, 1958, 166(1): 23.
[4] Sekhon L H, Ball J R. Artificial cervical disc replacement: principles, types and techniques[J]. Neurology India, 2005, 53(4): 445.
[5] Eck J C, Humphreys S C, Lim T H, et al. Biomechanical study on the effect of cervical spine fusion on adjacent-level intradiscal pressure and segmental motion[J]. Spine, 2002, 27(22): 2431.
[6] Coto S, Mochizuki M, Watanabe T, et al. Long-term follow-up study of anterior surgery for cervical spondylotic myelopathy with special reference to the magnetic resonance imaging findings in 52 eases[J]. Clin Orthop Relat Res, 1993, 291: 142.
[7] Hilibrand A S, Carlson G D, Palumbo M A, et al. Radiculopathy and myelopathy at segments adjacent to the site of a previous anterior cervical arthrodesis[J]. J Bone Joint Surg Am, 1999, 81(4): 519.
[8] Goffin J, Van Calenbergh F, van Loon J, et al. Intermediate follow-up after treatment of Degenerative disc disease with the Bryan cervical disc prosthesis: single-level and bi-level[J]. Spine, 2003, 28(24): 2673.
[9] Parkinson J F, Sekhon L H. Cervical arthroplasty complicated by delayed spontaneous fusion case report[J]. J Neuresurg Spine, 2005, 2(3): 377.

