剖宫产术后再次妊娠分娩方式的Fisher判别
沈素娟,董 云,郑帅英,杨 丽
(舞阳县中心医院妇产科,河南 舞阳 462400)
对于剖宫产史(prior cesarean section,PCS)孕妇,选择阴道试产比再次剖宫产利多弊少。传统的观点认为,因不能保证疤痕子宫在阴道分娩过程中不发生破裂,所以“一次剖宫产,永远剖宫产”。近年来越来越多的研究表明,剖宫产术后再次妊娠阴道分娩(vaginal birth after cesarean,VBAC)安全有效,成功率在34.1 %~90.1 %之间[1,2],阴道试产应列入产科常规处理措施。问题是哪些PCS孕妇是阴道试产的主要对象,哪些PCS孕妇需要阴道助产,哪些孕妇必须再次剖宫产结束分娩,目前国内外这方面的研究工作开展较少,本研究利用Fisher判别构建分娩方式预测模型,旨在为PCS孕妇分娩方式的选择提供临床依据。
1 资料与方法
1.1 研究对象
入选2010年1月至2013年7月舞阳县中心医院住院待产的216例PCS孕妇,年龄26~42岁,平均(31.32±4.56)岁;孕37+5~42周,平均(39.81±0.54)周。
1.2 入选标准
胎儿头位,宫内情况良好,产妇及其家属同意阴道试产,前次剖宫产为子宫下段横切口,因切口位于子宫上、下交界线下2cm处,切口上下肌层厚度一致,便于缝合,利于完全愈合。
1.3 排除标准
绝对头盆不称,阴道狭窄,第二产程持续性枕横位、枕后位、颜面位,胎盘异常,有子宫破裂史等。前次剖宫产术中切口撕裂、愈合欠佳、感染,前次剖宫产指征依然存在,有2次或以上剖宫产史者。
1.4 试产结果
医生和助产人员全产程监护,让产妇充分试产,其中阴道自然分娩成功66例(阴道顺产组);阴道协助分娩(钳产、胎头吸引术等)成功58例(阴道助产组);经充分试产和助产后出现胎儿宫内窘迫、先兆子宫破裂或子宫破裂、胎膜早破,试产超过12h,使用催产素2~4h产程无进展者,视为试产失败[3],改行剖宫产分娩,本资料共剖宫产分娩92例(剖宫产组)。
1.5 循证指标
将以下指标作为影响试产结局的因素:年龄、职业(体力劳动、脑力劳动)、临产前体重指数(BMI)、超声显示的胎儿腹围、胎儿双顶径、胎儿性别、子宫下段厚度、距前次剖宫产时间、妊娠并发症(妊娠期高血压疾病、妊娠糖尿病)、分娩中Bishop宫颈成熟评分、是否应用宫缩剂等。
1.6 统计处理
组间计量资料比较用一维方差分析,计数资料比较用卡方检验,单因素分析有统计学意义的因素再行Fisher判别分析,筛选影响分娩结局独立变量,构建判别函数,绘制试产结局的二维投影图,训练样本回代法验证判别函数的预测效能。统计软件为SPSS16.0。
2 结 果
2.1 3种分娩方式的暴露因素对比
3种分娩方式在职业、临床前BMI、胎儿腹围、双顶径、宫缩剂应用、距前次剖宫产时间、子宫下段厚度和Bishop评分方面差异有统计学意义,见表1。
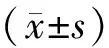
表 1 3种分娩方式的暴露因素对比
2.2 Fisher判别分析
以单因素分析中有统计学意义的8个指标作为判别变量,赋值量化。职业:体力劳动=0,脑力劳动=1;应用宫缩剂:无=0,是=1;临产前BMI、胎儿腹围、双顶径、距前次剖宫产时间、子宫下段厚度和Bishop评分为实测值。逐步法进行Fisher判别,入选判别函数的因素是胎儿腹围(X1)、子宫下段厚度(X2)、Bishop评分(X3)和应用宫缩剂(X4),判别函数系数见表2,以此建立Fisher判别函数:
Function 1=-0.101X1+2.202X2+0.649X3+0.289X4-9.243
Function 2=0.258X1-0.156X2+0.593X3+0.409X4-14.384
函数1、函数2的贡献率分别是99.0%和1.0%,累积贡献率100%。
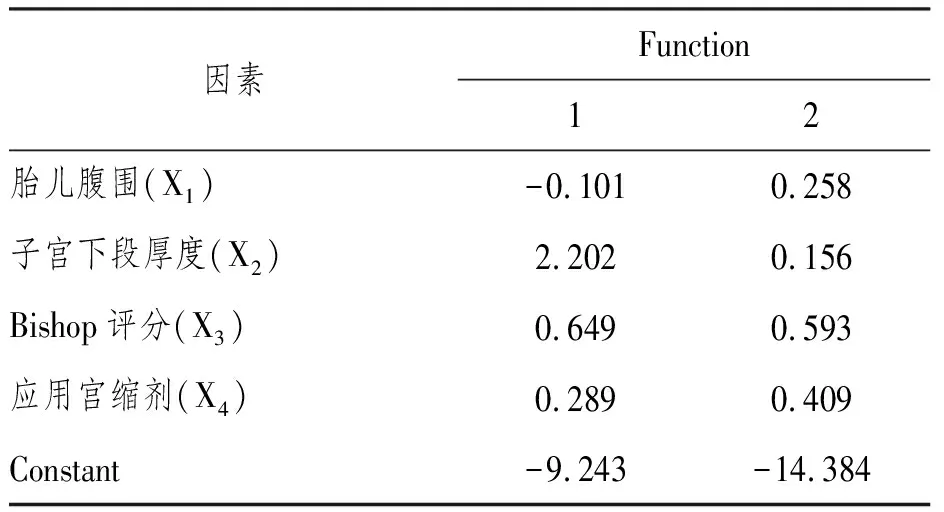
表2 逐步法Fisher判别的非标化函数系数
2.3 样本二维投影及函数的判别效能
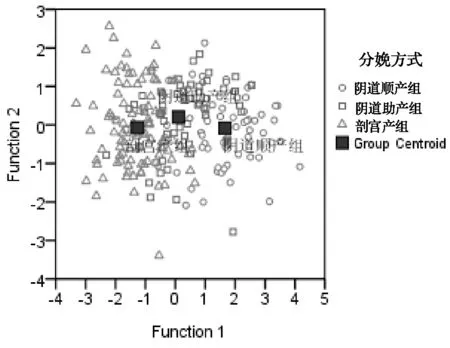
图1 216例PCS孕妇试产结局的Fisher判别投影
各组病例的二维投影位置基本清晰可辨,但存在部分交叉。其投影的中心位置分别是:阴道顺产组(1.665,-0.085),阴道助产组(0.109,0.206),剖宫产组(-1.263,-0.069),见图1。训练样本回代法函数预测阴道顺产、阴道助产和剖宫产的敏感性分别是80.30%、56.90%和78.26%,总体符合率为73.15%,见表3。
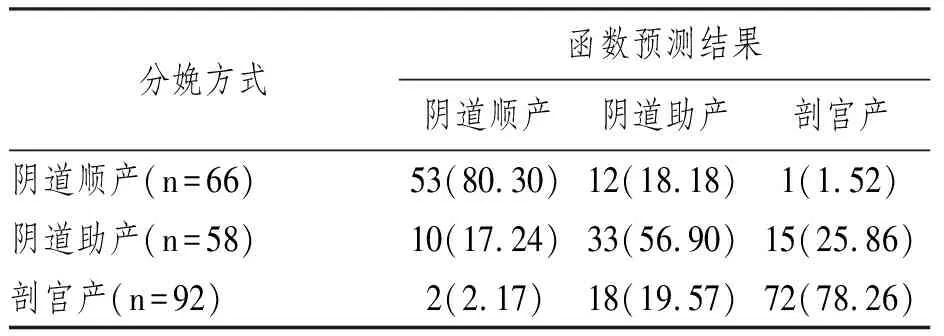
表3 判别函数的预测效能(训练样本回代法)[n(%)]
3 讨 论
剖宫产术后再次受孕,疤痕子宫会增加子宫破裂的风险[4],影响阴道试产结局。本研究结果显示,超声测量的胎儿腹围、子宫下段厚度、Bishop评分、是否应用宫缩素是影响VBAC成败的重要因素。
巨大儿头盆相对不称,自然分娩困难,需助产和剖宫产结束分娩[5]。而分娩前超声显示的胎儿腹围>360mm可作为预测巨大儿的单一指标[6]。子宫下段厚度越薄,难以抵抗分娩时的宫缩张力,子宫破裂的风险增加而试产失败[7]。宫颈Bishop评分可作为分娩发动时间的重要参考[8],对于足月妊娠计划分娩的孕妇,宫颈Bishop评分越高,阴道分娩成功率越高[9],本资料显示3种分娩方式的Bishop评分存在显著差异,且入选Fisher判别方程,提示Bishop评分对预测试产能否成功有一定价值。VBAC中是否应用催产素,目前尚存争议[10],传统观点认为疤痕子宫是催产素使用的禁忌证,致使许多PCS孕妇在试产过程因宫缩乏力而被迫放弃试产。事实上使用小剂量催产素并不增加试产的危险性[11]。本研究显示,应用催产素可以增加阴道分娩的成功率,且母婴安全,因为使用催产素后可以改善产力,使产程进展顺利[12],但使用催产素必须从小剂量开始,严格控制静滴速度,若产程中出现强力宫缩、胎心不稳、先兆子宫破裂,必须立即停用。
本资料3组病例的投影位置基本可辨,存在部分交叉重叠现象,函数预测阴道顺产、阴道助产和剖宫产的敏感性分别是80.30%、56.90%和78.26%,总体符合率为73.15%,说明本研究建立的Fisher判别函数的预测效能中等。在目前尚未有其它可靠预测模型的情况下,可利用此模型对PCS孕妇的分娩方式作出初步判断。具体应用时,可将病例的原始资料回代到2个判别函数中,计算该病例在二维坐标中的投影位置,然后比较该投影点与3种分娩方式的平均中心位置,距离何种分娩方式的中心投影位置最近,则判属何种分娩方式。若判为阴道顺产者要充分给予试产的机会,争取自然分娩成功,若判为阴道助产,则在第二产程中不应盲目等待,而应适时产钳或胎吸助产,缩短第二产程,若判为需要剖宫产者,不必过分延长试产时间,以减少子宫破裂的风险。
虽然可以利用本研究的判别函数对PCS孕妇的分娩方式作出一定判断,但由于分娩中不可测因素多,试产过程中必须注意以下几点:①医护人员应在预产期前全面产科检查,详细询问病史,了解前次剖宫产情况,制定分娩计划。②分娩前必须B超检查胎儿腹围以估测胎儿体重,监测子宫下段厚度来预测子宫破裂的危险性[13,14]。③产程开始后应作好剖宫产手术和抢救的各项准备,如完善实验室检查,备血等。④试产过程中应时刻警惕子宫破裂的可能,助产人员应善于甄别试产中子宫破裂的征象,先兆子宫破裂唯一共同的征象是突发长时间的胎心过缓,伴随有阴道出血、宫颈扩张停滞、子宫形态不规则、压痛等。一旦出现先兆子宫破裂,立即行剖宫产结束分娩,确保母儿安全。⑤瘢痕子宫再次妊娠发生子宫破裂或先兆子宫破裂症状和体征往往不典型。因此,对经阴道试产成功者,产后一定要常规进行宫腔检查,以免漏诊。
总之,超声显示的胎儿腹围、距前次剖宫产时间、子宫下段厚度和宫缩剂的应用是影响VBAC成败的重要因素,利用这4个因素建立的Fisher判别函数为PCS分娩方式的选择提供了科学的数据支持。
[1]耿正惠,马楠.剖宫产术后再次妊娠分娩方式的选择[J].中国实用妇科与产科杂志,2000,16(5):275
[2]肖雅丽,雷华英.剖宫产术后再次妊娠583例分析[J].广东医学,2001,22(11):1052
[3]李凤荷,潘书彦.剖宫产术后再孕经阴道分娩的原则[J].内蒙古医学杂志,2005,37(2):180
[4]张小勤.剖宫产术后再次妊娠177例分娩方式分析[J].中国实用妇科与产科杂志,2006,22(1):57
[5]陈艳红,万会丽,张玲恩.剖宫产术后再次妊娠分娩方式的Bayes判别分析[J].护理学杂志,2009,24(20):4
[6]杨昕宇,叶茜,朱楠.超声腹围测量对巨大胎儿预测的临床价值[J].海南医学院学报,2012,18(4):566
[7]Harper LM,Macones GA.Predicting success and reducing the risks when attempting vaginal birth after cesarean[J].Obstet Gynecol Surv,2008,63(8):538
[8]朱宇,杨艳娟,薛玉珊.宫颈分泌物FFN联合宫颈Bishop评分预测足月妊娠临产时间[J].中国医师杂志,2008,10(5):685
[9]鲁泽春,周玲,杜建新,等.宫颈Bishop评分与地诺前列酮计划分娩效果的临床观察[J].中国妇幼保健,2012,27(22):3405
[10]黄平,刘国炳.一次剖宫产术后再次妊娠阴道试产的临床处理[J].第一军医大学学报,2002,22(2):154
[11]刘杰,王敬云.疤痕子宫妊娠的引产与催产[J].中国实用妇科与产科杂志,2002,18(5):2681
[12]李娟,赵忠桢.剖宫产术后再次阴道分娩的病例选择和处理[J].中国误诊学杂志,2004,4(7):1016
[13]李丽琴,龚翠梅.B超监测剖宫产术后再次妊娠者阴道分娩的安全性[J].中国妇幼保健,2005,20(7):896
[14]李培莉.剖宫产术后再次妊娠266例临床分析[J].现代妇产科进展,2005,14(1):69

