2012年北京协和医院细菌耐药性监测
张小江,张 辉,窦红涛,朱任媛,谢秀丽,王 澎,赵 颖,宋红梅,王 贺,王 瑶,杨启文,孙宏莉,陈 雨,徐英春
北京协和医院从2005年开始参加由全国14所教学医院组成的中国CHINET细菌耐药监测网的工作,监测网每年公布的细菌耐药性监测数据给临床医师合理使用抗菌药物提供了参考依据。现将我院2012年分离的非重复病原菌分布及主要细菌对抗菌药物耐药性的监测结果进行总结。
材料与方法
一、材料
(一)菌株来源 收集2012年1月1日—12月31日从我院临床分离的细菌6 662株(剔除同一患者相同部位重复分离株)。
(二)培养基和抗菌药物纸片 药敏试验用MH琼脂培养基,肺炎链球菌及其他链球菌用含5%脱纤维羊血MH琼脂培养基,流感嗜血杆菌用HTM培养基。抗菌药物纸片和上述培养基均为英国OXOID公司产品。抗菌药物品种详见结果部分表格。
二、方法
(一)菌种鉴定和药敏试验 细菌鉴定用法国生物梅里埃公司产品VITEK-compact或API20系列产品。药敏试验按CLSI推荐的纸片扩散法进行,葡萄球菌属细菌鉴定和药敏试验用美国BD公司凤凰100仪器。质控菌株为金葡菌ATCC25923、大肠埃希菌 ATCC 25922、铜绿假单胞菌 ATCC 27853、肺炎链球菌ATCC 49619和流感嗜血杆菌ATCC49247。
(二)β内酰胺酶检测 采用头孢硝噻酚纸片(英国OXOID公司产品)检测流感嗜血杆菌的β内酰胺酶。
(三)ESBLs检测 按CLSI推荐的纸片筛选和酶抑制剂增效试验确证检测大肠埃希菌、肺炎克雷伯、产酸克雷伯菌和奇异变形杆菌中产ESBLs菌株。
(四)肺炎链球菌的青霉素E试验 苯唑西林纸片法测定抑菌圈直径≤19 mm的肺炎链球菌菌株,用青霉素E试验条测定其MIC值,按CLSI2010年非脑膜炎和脑膜炎肺炎链球菌标准,分别判定为对青霉素中介株或耐药株。
(五)耐万古霉素肠球菌检测 万古霉素纸片法测定抑菌圈直径≤16 mm者为非敏感菌株,用万古霉素和替考拉宁E试验条测定MIC值确认并分型。
(六)药敏结果的判读和数据分析 按2012年版CLSI标准判读药敏结果[1],采用 WHONET5.6版本统计分析数据。
结 果
一、细菌及其分布
2012年共收集非重复临床分离菌6 662株,其中革兰阳性菌2 216株,占33.3%,革兰阴性菌4 446株,占66.7%。1 704株(25.6%)分离自门诊患者,4 958株(74.4%)分离自住院患者。41.0%菌株分离自呼吸道标本,11.7%菌株分离自尿液标本,10.5%菌株分离自血液标本,4.2%菌株分离自无菌体液标本,6.7%菌株分离自生殖道标本,4.3%菌株分离自伤口脓液标本,9.3%菌株分离自直肠和粪便标本,12.3%菌株分离自其他标本。
铜绿假单胞菌、鲍曼不动杆菌和金葡菌为呼吸道标本主要分离菌。大肠埃希菌、粪肠球菌和屎肠球菌为尿液标本主要分离菌。血液标本主要分离菌为凝固酶阴性葡萄球菌(CNS)、大肠埃希菌和金葡菌。CNS也是无菌体液标本主要分离菌。主要革兰阴性菌和革兰阳性菌菌种分布见表1、2。
二、革兰阳性球菌对各类抗菌药物的敏感率和耐药率
(一)葡萄球菌属细菌 金葡菌中MRSA的检出率为 39.9%(297/745);MRCNS的检出率为73.4%(163/222)。MRSA和 MRCNS对β内酰胺类、大环内酯类、氨基糖苷类和喹诺酮类等抗菌药物的耐药率均显著高于MSSA和MSCNS。MRSA对上述抗菌药物的耐药率均高于 MRSCN,但MRCNS对甲氧苄啶-磺胺甲口恶唑的耐药率显著高于 MRSA(分别为64.2%和13.8%)。MRSA中有86.2%菌株对甲氧苄啶-磺胺甲口恶唑敏感,MRCNS中有87.0%菌株对利福平敏感。金葡菌和CNS中均未发现对万古霉素、替考拉宁和利奈唑胺耐药菌株,见表3。
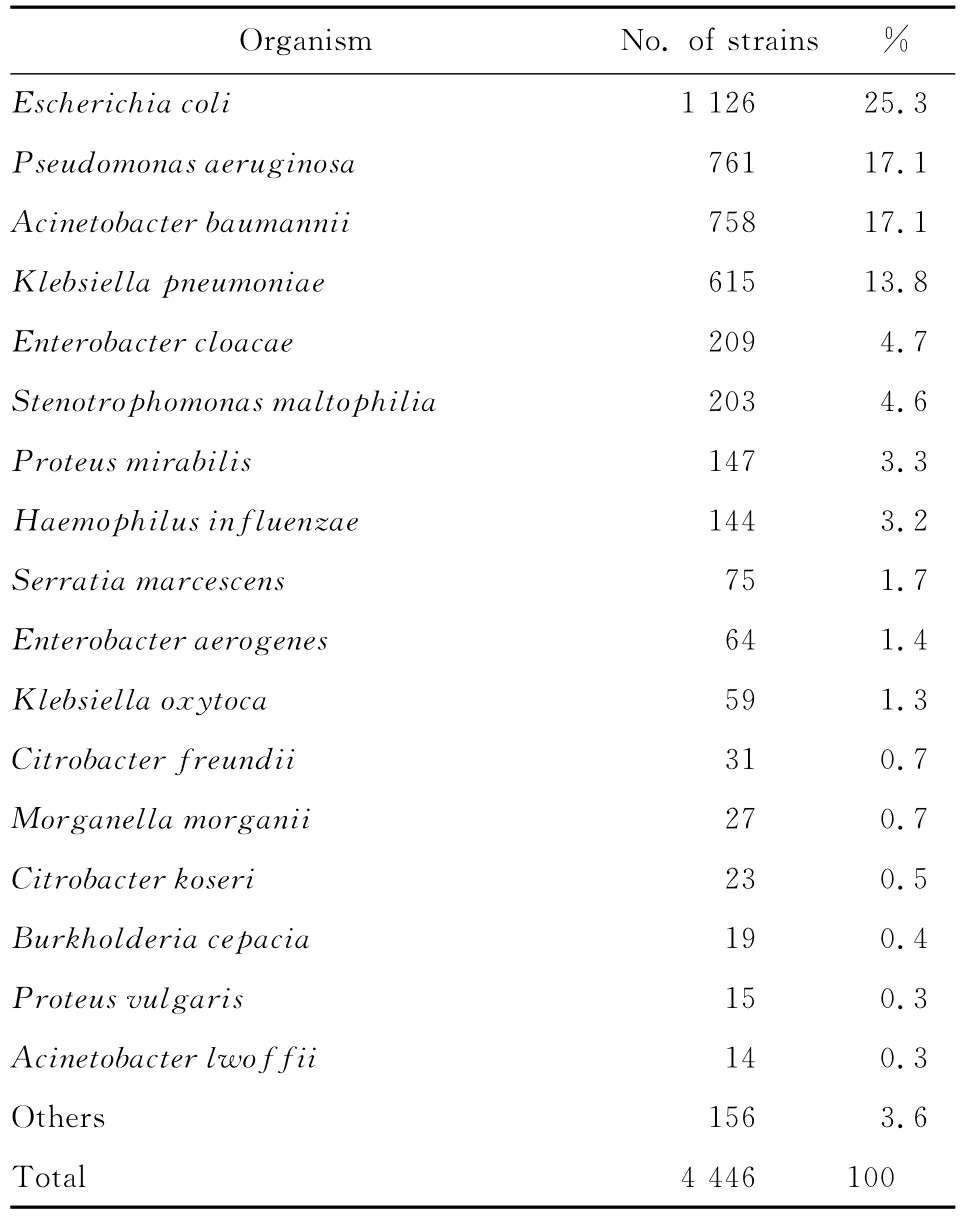
表1 2012年革兰阴性菌菌种分布Table 1 Distribution of the gram negative bacterial species isolated during 2012
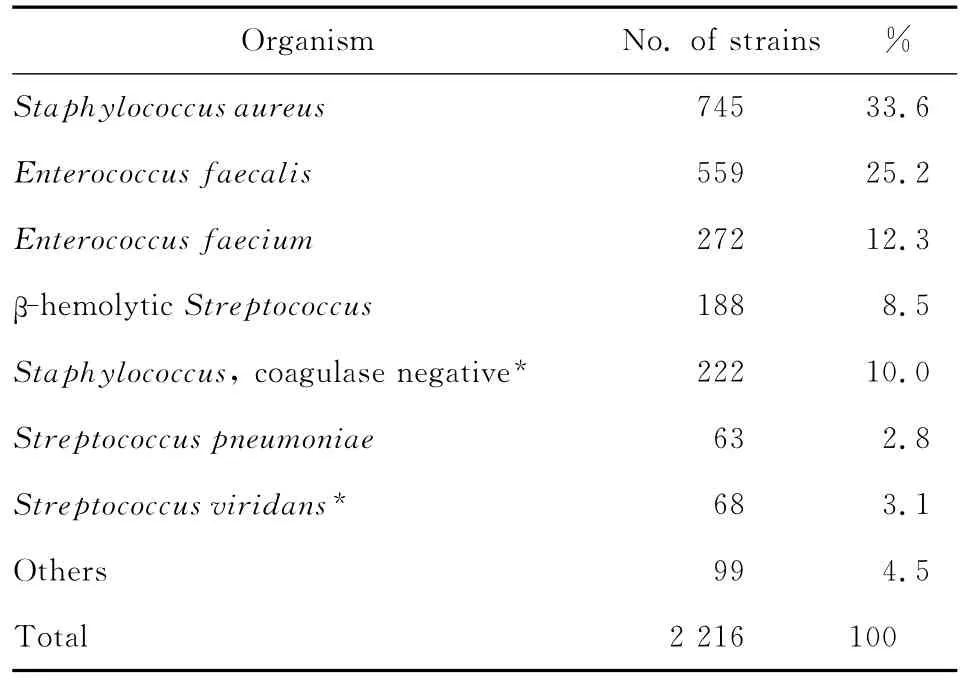
表2 2012年革兰阳性菌菌种分布Table 2 Distribution of the gram positive bacterial species isolated during 2012
(二)肠球菌属细菌 906株肠球菌属细菌中粪肠球菌和屎肠球菌分别占61.7%和30.0%。559株粪肠球菌中发现2株万古霉素耐药株,检出率为0.3%。272株屎肠球菌中发现8株万古霉素耐药株,检出率为2.9%。两者对高浓度庆大霉素的耐药率分别为27.3%和57.9%。粪肠球菌对所测试的大多数抗菌药物的耐药率均显著低于屎肠球菌,但对氯霉素、四环素的耐药率高于屎肠球菌(分别为33.2%、81.4%和2.1%、57.0%)。粪肠球菌对氨苄西林和磷霉素的敏感率较高(分别为93.0%和95.6%)。粪肠球菌和屎肠球菌中均检出少数对替考拉宁耐药株(分别为0.2%和0.7%),但未发现对利奈唑胺耐药株,见表4。

表3 葡萄球菌属对抗菌药物的敏感率(%)Table 3 Susceptibility of Staphylococcus species to antimicrobial agents(%)

表4 粪肠球菌和屎肠球菌对抗菌药物的敏感率(%)Table 4 Susceptibility of Enterococcus species to antimicrobial agents(%)
(三)链球菌属细菌 分离自血液及无菌体液的66株α溶血链球菌,对左氧氟沙星、头孢菌素类抗菌药物的耐药率低,约10%。分离到β溶血链球菌188株,其中A、B、C、F和G各组β溶血链球菌分别为11、136、6、10株和25株。β溶血链球菌群中除B组对青霉素的敏感率为95.2%外,其余各组对青霉素100%敏感。A、B、C组β溶血链球菌对红霉素和克林霉素的耐药率较F、G组高。B组β溶血链球菌对左氧氟沙星的耐药率最高,为48.1%,90.0%以上细菌对头孢菌素敏感,未发现对万古霉素和利奈唑胺耐药株。63株肺炎链球菌均为非脑膜炎菌株,其中成人(>14岁)61株,儿童(≤14岁)2株,均无PRSP株,成人有1株经青霉素E试验确定为PISP。肺炎链球菌对红霉素和克林霉素的耐药率分别为98.2%和98.4%。见表5、6。
三、革兰阴性杆菌对抗菌药物的敏感率
(一)肠杆菌科细菌 大肠埃希菌、克雷伯菌属细菌(肺炎克雷伯菌和产酸克雷伯菌)和奇异变形杆菌中产ESBLs菌株的检出率分别为53.0%(498/939)、25.7%(148/576)和27.0%(33/122)。ICU中上述产ESBLs细菌的检出率为各科室中最高,分别为77.1%、46.9%和37.5%,而外科和内科病房的检出率分别为58.4%、22.2%、23.5% 和58.0%、21.3%、28.6%。肺炎克雷伯菌中泛耐药株的检出率为0.7%(4/615),未检出泛耐药大肠埃希菌,其他肠杆菌科细菌中也未见泛耐药株。产ESBLs大肠埃希菌、克雷伯菌属细菌(肺炎克雷伯菌和产酸克雷伯菌)和奇异变形杆菌对青霉素类、头孢菌素类、喹诺酮类和氨基糖苷类(除外碳青霉烯类外)等抗菌药物的耐药率均显著高于非产ESBLs菌株。产ESBLs菌株对哌拉西林-他唑巴坦、阿米卡星、头孢哌酮-舒巴坦和碳青霉烯类的耐药率较低,但产ESBLs克雷伯菌属细菌对上述抗菌药物的耐药率均略高于产ESBLs大肠埃希菌和奇异变形杆菌。尿液标本分离的大肠埃希菌对磷霉素的敏感率为93.2%。肠杆菌科细菌中各种不同菌属对碳青霉烯类的耐药率均较低(0~5.6%),对头孢吡肟、庆大霉素、阿米卡星、左氧氟沙星和上述两种酶抑制剂复方等抗菌药物的耐药率亦较低,见表7、8。

表5 肺炎链球菌对抗菌药物的敏感率(%)Table 5 Susceptibility of S.pneumoniae to antimicrobial agents(%)
(二)不发酵糖革兰阴性杆菌 鲍曼不动杆菌中泛耐药株的检出率为43.5%(330/759),ICU 泛耐药鲍曼不动杆菌占总数的21.5%(163/759),是医院各科室检出率最高者。759株鲍曼不动杆菌对米诺环素和头孢哌酮-舒巴坦的耐药率较低(30.2%和51.1%),对其他测试抗菌药物的耐药率均在64.0%以上。铜绿假单胞菌对阿米卡星的耐药率最低(7.2%),对其他测试抗菌药物的耐药率为12.0%~27.8%。嗜麦芽窄食单胞菌对所测试抗菌药物的敏感率均在86.6%以上。洋葱伯克霍尔德菌对所测试抗菌药物的敏感率均在90.0%以上,见表9。
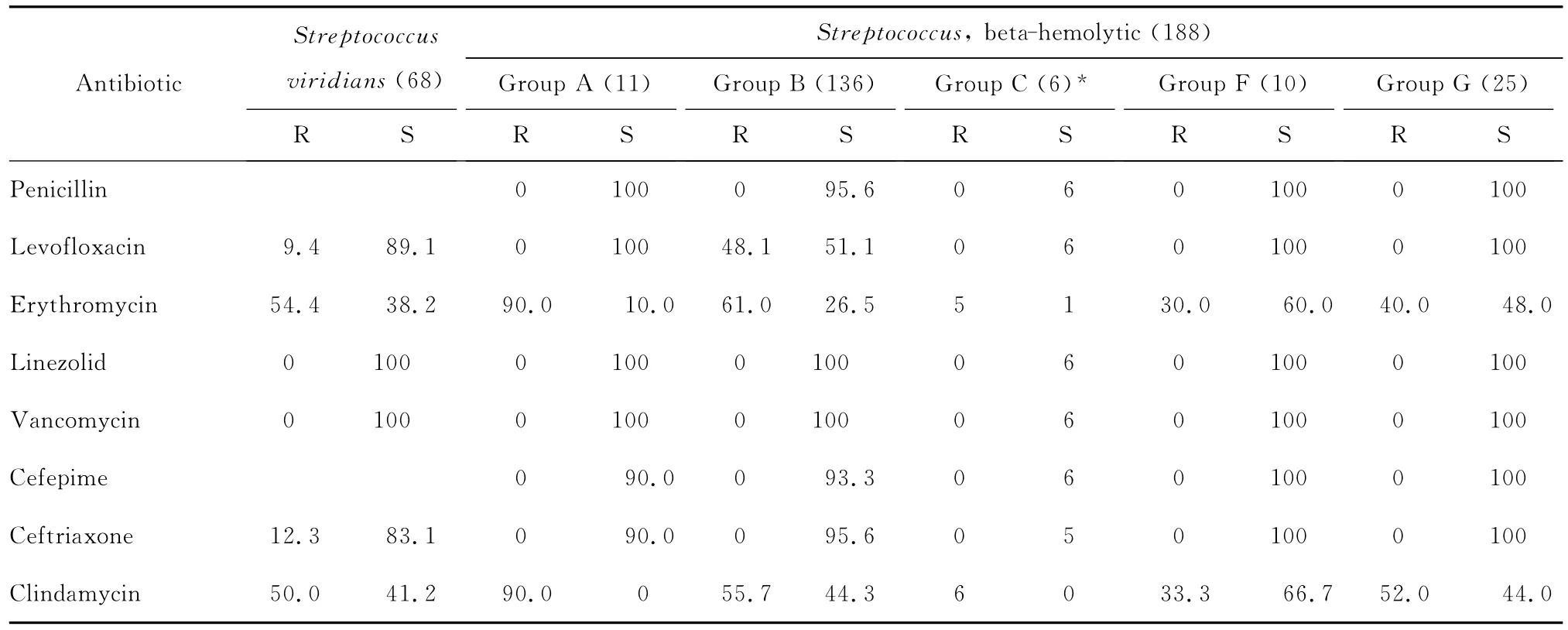
表6 溶血链球菌对抗菌药物的敏感率(%)Table 6 Susceptibility of hemolytic Streptococcus to antimicrobial agents(%)
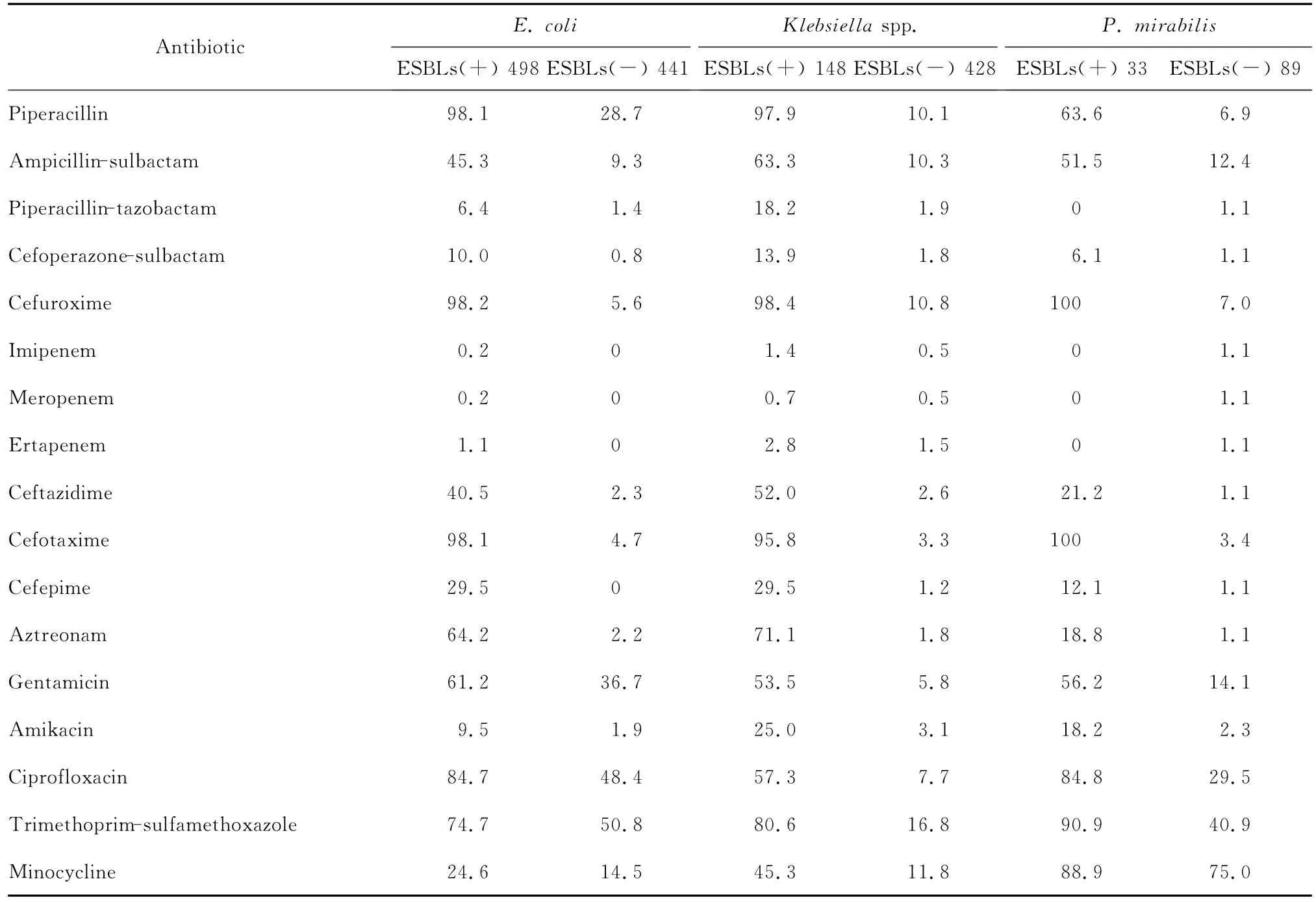
表7 大肠埃希菌、克雷伯菌属和奇异变形杆菌对抗菌药物的耐药率(%)Table 7 Resistance rates of ESBLs(+)and ESBLs(-)E.coli,Klebsiellaspp.and P.mirabilis strains to antimicrobial agents(%)
(三)流感嗜血杆菌 144株流感嗜血杆菌中,7株分离自儿童患者,137株分离自成人患者。其中29株细菌产β内酰胺酶(均为成人分离株),β内酰胺酶检出率20.1%。该菌对所测试的抗菌药物的耐药率大多<10.0%,但对氨苄西林和甲氧苄啶-磺胺甲口恶唑的耐药率分别为23.1%和62.3%,见表10。

表8 肠杆菌科细菌对抗菌药物的敏感率(%)Table 8 Susceptibility of Enterobacteriaceae to antimicrobial agents(%)

表9 不发酵糖革兰阴性杆菌对抗菌药物的敏感率(%)Table 9 Susceptibility of non-fermentative gram negative bacilli to antimicrobial agents(%)
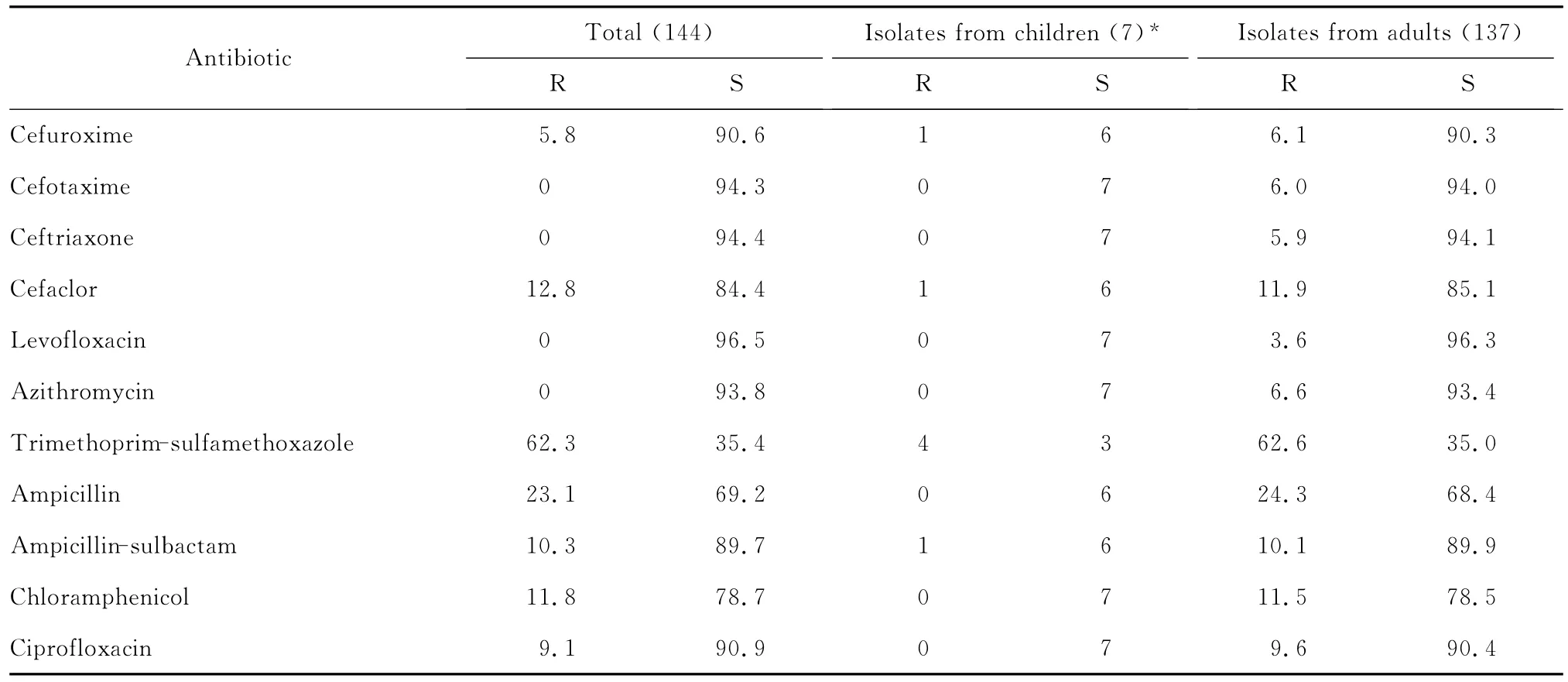
表10 流感嗜血杆菌对抗菌药物的敏感率(%)Table 10 Susceptibility of H.influenzae strains to antimicrobial agents(%)
讨 论
本次监测结果显示,2012年我院6 662株非重复的细菌中,前5位的细菌是大肠埃希菌、铜绿假单胞菌、鲍曼不动杆菌、金葡菌和肺炎克雷伯菌,与前2年不同的是,铜绿假单胞菌取代鲍曼不动杆菌升至第2位。
本次监测结果显示,我院MRSA和MRCNS的检出率分别为39.9%和73.4%,MRSA的检出率与2011年(32.8%)[2]相比略有上升,但低于2005—2010年(40.3%~61.9%)[3],这与医院近年来要求医护人员注意手卫生,严格无菌操作和加强MRSA感染患者的隔离等医院感染控制措施有关。本次监测未发现VISA和VRSA。但有报道异质性万古霉素中介和耐药的金葡菌(hVISA和hVRSA)出现,应引起我们对合理使用万古霉素的重视。屎肠球菌对氨苄西林的耐药率(92.1%)显著高于粪肠球菌(7.0%),粪肠球菌对万古霉素和替考拉宁耐药率分别为0.4%和0.2%,屎肠球菌分别为2.9%和0.7%,而2011年前我院耐药监测中还未发现粪肠球菌对万古霉素和替考拉宁耐药株,也未发现对利奈唑胺耐药株。肺炎链球菌对红霉素、克林霉素和甲氧苄啶-磺胺甲口恶唑的耐药率较高(70.7%~98.4%)。63株非脑膜炎肺炎链球菌中未分离到PRSP株,对青霉素的敏感率为98.4%(62/63)。流感嗜血杆菌对氨苄西林的耐药率为23.1%,比2011年(15.7%)略有上升[2],β溶血链球菌对红霉素和克林霉素的耐药率较高(58.6%和57.2%),对青霉素、头孢菌素类、万古霉素和利奈唑胺保持高度敏感(94.2%~100%)。
本次监测结果显示,产ESBLs大肠埃希菌、克雷伯菌属细菌(肺炎克雷伯菌和产酸克雷伯菌)和奇异变形杆菌的检出率与2011年(52.3%、28.8%和24.2%)[2]基本一致。不同科室间ESBLs的检出率以ICU最高;产ESBLs大肠埃希菌、克雷伯菌属细菌(肺炎克雷伯菌和产酸克雷伯菌)和奇异变形杆菌对头孢他啶的耐药率较低(21.2%~52.0%),而对头孢噻肟的耐药率很高(95.8%~100%)。这与文献关于我国以CTX-M型ESBLs最为流行的报道是一致的。尿液标本分离的大肠埃希菌和粪肠球菌对磷霉素的敏感率>93.2%。有报道磷霉素对尿液标本中一些多重耐药细菌(包括一部分产碳青霉烯酶,产ESBLs和VRE菌株)有抗菌活性[4],但其临床疗效仍然有待继续观察研究。本次监测结果显示,肠杆菌科各属细菌对碳青霉烯类抗生素的耐药率较低(0~5.6%)。肺炎克雷伯菌泛耐药株检出率为0.7%(4/615),主要来自ICU,但未发现泛耐药大肠埃希菌。
鲍曼不动杆菌引起各种医院感染的报道正在增多,包括肺炎、血流感染、伤口感染、尿路感染、脑膜炎和心内膜炎等,特别是ICU患者。鲍曼不动杆菌可长期生存于干燥物体的表面。本次监测结果显示,鲍曼不动杆菌泛耐药株的检出率为43.5%(330/759),与2011年监测结果相近(42.7%)。其中49.0%(163/330)的菌株来自ICU,根据这些菌株分离的时间推断,可能存在耐药克隆的传播。手卫生、环境的清洁、患者的隔离仍是医院感染控制的基础,特别是在ICU中。在中国CHINET监测网15所教学医院中,我院泛耐药鲍曼不动杆菌的检出率一直居首位[5]。鲍曼不动杆菌对米诺环素和头孢哌酮-舒巴坦的耐药率分别为30.2%和51.1%,较2011年(19.2%和49.7%)有所上升。虽然新抗菌药物(如替加环素等)显示有一定的体外抗鲍曼不动杆菌活性,但其临床疗效仍然有待继续观察研究。
连续性耐药监测可及时发现耐药细菌暴发流行状况,加强多重耐药菌和泛耐药菌的监测,早期发现耐药机制,及时掌握细菌耐药变迁,可指导和帮助临床医师合理选择抗菌药物,控制耐药细菌在医院内传播和暴发流行。因此,我们要重视并做好医院的细菌耐药性监测工作。
[1] Clinical and Laboratory Standards Institute(CLSI).Performance standards for antimicrobial susceptibility testing [S].M100-S22,2012.
[2] 朱任媛,张小江,赵颖,等.CHINET2011年北京协和医院细菌耐药性监测[J].中国感染与化疗杂志,2012,12(6):428-434.
[3] 张小江,杨启文,孙宏莉,等.2005—2010年北京协和医院细菌耐药性监测[J].中国感染与化疗杂志,2012,12(5):330-339.
[4] Neuner EA,Sekeres J,Hall GS,et al.Experience with fosfomycin for treatment of urinary tract Infections due to multidrug-resistant organisms[J].Antimicrob Agents Chemother,2012,56(11):5744-5748.
[5] 习慧明,徐英春,朱德妹,等.2010年中国CHINET鲍曼不动杆菌耐药性监测[J].中国感染与化疗杂志,2012,12(2):98-104.

