急性坏死性脑病2例及其与脑型流行性出血热的相关性探讨
郝 娜,邓 晖, 王丽亚,刘亢丁
急性坏死性脑病(Acute Necrotising Encephalopathy,ANE)于1995年由Mizuguchi等首次命名[1]。ANE常累及婴幼儿,但也有发生于成人的报道[2,3],日本和我国的台湾地区报道较多,欧美各国报道极少[4]。临床特征主要包括高热、抽搐和迅速进展至昏迷和多器官功能紊乱,影像学主要累及双侧丘脑、上脑干被盖、侧脑室周围白质、内囊、壳核及小脑髓质。我们诊治了2例ANE的患者,现结合病例及相关文献报道如下。
1 病例资料
例1,男,46岁。因意识不清伴反复抽搐14 h入院。病程中伴恶心呕吐,便鲜血10余次。发病2 w前无明显诱因出现发热,最高达 40.3℃。查体:体温37.2℃,血压96/70 mmHg,意识内容模糊,四肢肌力4级,肌张力增高,双侧Babinski征(+),项强4横指,克氏征阳性。辅助检查:白细胞 17.47 ×109/L,中性粒细胞百分比 0.86,红细胞 3.87 ×1012/L,血红蛋白127 g/L,血小板144×109/L,5 d内血红蛋白进行性下降至109g/L,血小板下降至37×109/L,出院前复查血红蛋白 118 g/L,血小板 42×109/L。尿素氮9.61 mmol/L(3.2 ~ 7.1 mmol/L),肌酐 142 μmol/L(58 ~110 μmol/L),钾 3.25 mmol/L,钠 128 mmol/L,氯97.4 mmol/L。门冬氨酸氨基转移酶 7222 U/L(8~40 U/L),丙氨酸氨基转移酶5126 U/L(8~50 U/L),碱性磷酸酶178 U/L(15~112 U/L),γ-谷氨酰转肽酶146 U/L(5~54 U/L)。脑脊液常规检查:蛋白0.87g/L,氯125.4 mmol/L,潘氏反应(+),白细胞 3 ×106/L,红细胞 100×106/L,葡萄糖3.47 mmol/L。脑脊液病毒抗体阴性。血清中单纯疱疹病毒IgG抗体9.15 S/CO(<1.0 S/CO),风疹病毒IgG抗体2.45 S/CO(<1.0 S/CO),巨细胞病毒IgG抗体6.60 S/CO(<1.0/CO)。流行性出血热抗体:阳性。头部MRI(发病12 h)示:桥脑、延髓背部、双侧丘脑对称性异常信号(见图1)。入院后诊断:急性坏死性脑病、重症感染、多器官功能障碍综合征(消化道出血、凝血系统异常、肝功能异常、肾功能异常)、低蛋白血症、电解质紊乱-低钠、低氯、低钾血症,给予抗感染、丙种球蛋白、激素及对症支持治疗5 d后症状明显缓解,同时意识障碍逐渐好转,但肢体活动和语言功能仍有障碍。2 m后仍遗留有构音障碍及口周麻木感,复查头部MRI示:双侧小脑、双侧丘脑异常信号,待除外钙化及含铁血黄素沉着。头部SWI示:脑内多发异常信号,不除外急性梗死病灶出血后含铁血黄素沉积(见图2)。
例2,男,51岁。因发热伴胡言乱语4 d,意识障碍2 d入院。在其他医院按脑炎及脑梗死治疗后未见好转就诊于我院。查体:体温39.7℃,血压131/81 mmHg。浅昏迷,压眶四肢不动,双侧瞳孔等大等圆,直径3.0 mm,双侧对光反射欠灵敏,双侧腱反射对称引出,双侧病理征阳性,脑膜刺激征未引出。辅助检查:白细胞7.78×109/L,中性粒细胞百分比0.87,血小板 51 × 109/L。尿素氮 13.22 mmol/L,肌酐139 μmol/L,钠 153 mmol/L,氯 119.7 mmol/L。门冬氨酸氨基转移酶245 U/L,丙氨酸氨基转移酶165 U/L,γ-谷氨酰转肽酶 141 U/L。脑脊液常规检查:蛋白 2.14 g/L,氯141.0 mmol/L,白细胞 67 ×106/L,多核 0.1,单核 0.9,红细胞1 000×106/L,葡萄糖4.36 mmol/L,血清中单纯疱疹病毒IgG 抗体6.56 S/CO,风疹病毒 IgG 抗体 2.44 S/CO,巨细胞病毒IgG抗体3.86 S/CO。流行性出血热抗体 阳性。甲功五项:促甲状腺素 6.240 μIU/ml,游离 T32.01 pmol/L,游离T47.25 pmol/L。头部MRI示:双侧基底节区、放射冠区、半卵圆中心区、双侧丘脑、小脑半球及脑干多发异常信号(见图3)。入院后诊断:急性坏死性脑病、重症感染、多器官功能障碍综合征(急性肾功能不全、肝功能损害、血小板减少)、低蛋白血症、甲状腺功能减退症、电解质紊乱-高钠、高氯血症。给予抗病毒、抗感染及对症支持治疗,1 d后家属要求放弃治疗后出院。
2 讨论
ANE的诊断标准[4]:(1)病毒性感染后出现急性脑病,并迅速出现惊厥及意识障碍;(2)脑脊液蛋白升高常见,细胞数正常;(3)CT或MRI检查呈现多灶性对称性脑损害,累及双侧丘脑、上脑干被盖、侧脑室周围白质、小脑髓质、内囊、壳核,不累及其他区域;(4)血清转氨酶不同程度升高;(5)排除类似疾病:①从临床表现应鉴别:绝大部分细菌及病毒感染、暴发性肝炎、中毒性休克、溶血尿毒症和其他毒物导致的疾病;Reye综合征、出血性休克、脑病综合征及热休克;②从影像学检查应鉴别:亚急性坏死性脑病、婴儿纹状体坏死、Wernicke脑病和一氧化碳中毒;急性播散性脑脊髓炎、急性出血性脑病和其他类型的脑炎及血管炎;动静脉梗死、颅脑外伤和严重的缺氧的影响。本文2例患者符合上述诊断标准,1例家属要求放弃治疗,1例经积极治疗后明显好转,随访3 m仅遗留轻度神经系统后遗症。据Kumakura等[5]报道ANE预后不佳,死亡率约30% ~50%,伴有出血、脑干受累及神经系统并发症者死亡率可达约60%~70%,患者极易遗留严重的不可逆转的神经系统后遗症。目前普遍认为及早给予激素及丙种球蛋白是重要的ANE的治疗选择,但仅依靠支持疗法并不能使病情得到根本改善,因此对于ANE的病因及发病机制的研究仍是相当重要的课題。
ANE的病原菌目前仍不清楚,超过90%的患者在出现神经系统症状前都有发热和上呼吸道感染的症状,病因学假说倾向于病毒感染,流感病毒A和B是最常见的病原体[6],其次是人类疱疹病毒-6、单纯疱疹病毒、支原体、柯萨奇病毒A9、轮状病毒、麻疹病毒和风疹病毒等[4]。目前研究较多的发病机制:(1)可能是由于肉碱棕榈酰转移酶II不耐热而变异,高热期其三磷酸腺苷的复制和线粒体β氧化受到限制,导致在病毒感染期间易发生该病[5];(2)ANE的病理特点是血浆、血细胞向血管周围渗出,引起继发性脑实质水肿性坏死[7],因此巨噬细胞的激活和高细胞因子血症可能参与ANE的发病机制[6];也可能两种机制共同作用导致疾病的发生。这两例患者单纯疱疹病毒、风疹病毒、巨细胞病毒及流行性出血热抗体均阳性,可以提示ANE的发病是由病毒感染导致的,该病可同时存在多种病毒感染,目前我们尚无法区分具体哪种病毒为新近感染病毒,因此,我们认为需结合临床表现及辅助检查综合判断。
流行性出血热(Epidemic Hemorrhagic Fever,EHF)抗体在ANE患者中阳性需要引起我们的注意,EHF是由汉坦病毒感染引起的自然疫源性疾病,主要表现为发热、出血、低血压、肾功能损害等,可合并中枢神经系统损害,而脑型EHF为EHF的一种特殊类型,早期即可出现神经精神症状,脑型EHF病理改变主要以弥漫性充血、水肿、出血及神经细胞不同程度的缺血性改变为特征。有报道脑型EHF患者的头部MRI显示颅内多发大小不等的均匀长T1、长T2信号,分布广泛,累及小脑、大脑、脑干及丘脑。目前为止国内仅报道过2例[8,9],临床表现及影像学与 ANE极为相似,但由于 EHF表现越来越趋于非典型性,需将临床表现、实验室检查和影像学表现密切结合来明确诊断。我们这两例患者的临床表现及检查与出血热不相符,且感染EHF抗体后抗体可在体内持续2~3 m,因此考虑EHF的可能性不大,那么汉坦病毒很有可能也是导致ANE的病原菌。既往尚未有学者报道过EHF病毒导致ANE发病的病例,这两例患者提示我们需要考虑:究竟EHF病毒是ANE的病原菌之一,还是这种特殊的影像学改变是脑型EHF的一种不典型表现?值得进一步探讨。
迄今为止,ANE无确切诊断指标,通常根据临床资料进行综合判定,也可以说它是一种排除性疾病,若有疑似ANE或脑型流行性出血热的患者,除上述诊断标准中提到的鉴别诊断外,我们也需要与脑型EHF进行鉴别并进一步明确两者的相关性。
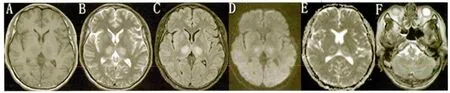
图1 头部MRI提示:双侧丘脑异常信号。A:T1WI呈低信号;B:T2WI呈高信号;C:Flair呈高信号;D:DWI呈高信号;E:ADC呈周围高信号、中心低信号;F:T2WI延髓背部呈对称性高信号
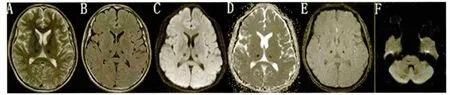
图2 2 m后复查头部MRI提示:双侧丘脑异常信号。A:T2WI呈低信号,中间呈点状高信号;B:Flair呈低信号,中间呈点状高信号;C:DWI呈低信号;D:ADC呈低信号;E:头SWI脑内多发(双侧丘脑、脑干、双侧小脑半球)异常信号,不除外急性梗死病灶出血后含铁血黄素沉积;F:DWI双侧小脑、桥脑见斑片异常信号

图3 头部MRI提示:双侧丘脑病变。A:T1WI呈低信号;B:T2WI呈高信号;C:Flair呈高信号;D:DWI呈高信号;E:T2WI脑干呈高信号
[1]Mizuguchi M,Abe J,Mikkaichi K,et al.Acute necrotising encephalopathy of childhood:a new syndrome presenting with multifocal,symmetric brain lesions[J].Journal of Neurology,Neurosurgery,and Psychiatry,1995,58:555 -561.
[2]Mizuguchi M,Tomonaga M,Fukusato T,et al.Acute necrotizing encephalopathy with widespread edematous lesions of symmetrical distribution[J].Acta Neuropathol,1989,78:108 -111.
[3]Iijima H,Wakasugi K,Ayabe M,et al.A case of adult influenza A virus-associated encephalitis:magnetic resonance imaging findings[J].Neuroimaging,2002,12:273 -275.
[4]Mizuguchi M.Acute necrotizing encephalopathy of childhood:A novel form of acute encephalopathy prevalent in Japan and Taiwan[J].Brain & Development,1997,19:81 -92.
[5]Kumakura A,Iida C,Saito M,et al.Pandemic influenza A-associated acute necrotizing encephalopathy without neurologic sequelae[J].Pediatric Neurology,2011,45,344 -346.
[6]Okumura A,Mizuguchi M,Kidokoro H,et al.Outcome of acute necrotizing encephalopathy in relation to treatment with corticosteroids and gammaglobulin[J].Brain & Development,2009,31:221 -227.
[7]Millan BS,Teijeira S,Penin C,et al.Acute necrotizing encephalopathy of childhood:report of a spanish case[J].Pediatr Neurol,2007,37:438-441.
[8]赵国库,刘绘萍,刘 安.流行性出血热脑损害MRI表现1例报告[J].实用放射学杂志,2006,22:512.
[9]于淑靖.MRI诊断流行性出血热脑损害1例[J].放射学实践,2002,17(6):496.

