埋藏式心脏除颤器患者频繁电击原因分析及对策
吴冬燕 邢彩耐 卢凤民 付乃宽 许 静
埋藏式心脏除颤器患者频繁电击原因分析及对策
吴冬燕 邢彩耐 卢凤民 付乃宽 许 静
目的探讨植入埋藏式心脏除颤器(ICD)的患者出现频繁放电的原因及处理方法。方法随访80例因心力衰竭或恶性室性心律失常植入ICD的患者,男62例,女18例,其中单腔ICD 35例,双腔ICD 23例,三腔ICD(CRTD)22例,随访1~6年,了解ICD的放电原因,并根据具体情况进行治疗。结果80例患者中有23例患者遭受电击,其中10例为频繁电击(24 h内电击≥3次或1年内电击≥5次),均为心脏猝死二级预防患者。频繁电击的原因包括:室速反复发作,除颤阈值升高电击无效,对频繁发作的短阵室速或室上性心律失常的误识别。处理方法:调整室速与室上速鉴别流程,增加室速判定心搏数目及充分利用ICD的起搏功能;联合使用抗心律失常药物,尤其是美托洛尔和(或)胺碘酮。经ICD参数优化和抗心律失常药物治疗后电击明显减少。结论抗心律失常药物的合理应用和有效ICD程控可在保障患者安全的同时明显减少ICD电击。
心血管疾病;除颤器,植入型;心律失常,心性;猝死;电休克;埋藏式心脏转复除颤器;频繁电击;二级预防;电休克治疗
埋藏式心脏除颤器(implantable cardioverter defibrillator,ICD)作为预防心脏猝死的一线治疗方案已经广泛应用于临床,但ICD术后频繁电击可引起患者的主观不适、焦虑和抑郁情绪增加[1]、电池提前耗竭及患者病情恶化,甚至增加患者的死亡率[2-3]。ICD术后频繁放电需要作为心脏科的急诊事件来处理。本文分析我中心ICD患者术后频繁电击的发生及临床处理情况,旨在为减少频繁电击提供实践经验。
1 资料与方法
1.1 一般资料 选取2006年1月—2012年7月在我院植入ICD的患者共80例,均符合ICD植入Ⅰ类或Ⅱa类指征,其中单腔ICD35例,双腔ICD23例,三腔ICD(CRTD)22例。患者中男62例,女18例,年龄18~78岁,平均(64.4±8.5)岁。病因为扩张型心肌病20例,缺血性心肌病45例,肥厚性心肌病2例,长QT综合征3例,儿茶酚胺敏感性室速(ventricular tachycardia,VT)2例,左室致密化不全4例,右室致心律失常性发育不良1例,风湿性心脏病换瓣术后1例,无明确心脏器质性疾病2例。其中基础心律为窦性心律74例,持续房颤6例,术前合并阵发房性快速心律失常5例。ICD一级预防20例,二级预防60例。
1.2 ICD植入及参数设置 电极经左锁骨下静脉穿刺安置,所有心房电极均安置在右心耳,右心室电极安置在右室心尖,脉冲发生器安置在左前胸。根据患者临床VT发作频率设置VT区[包括VT1、VT2或快速VT区(FVT区)]和心室颤动(VF)区,VT区设置3~6阵抗心动过速起搏(ATP),VF区直接设定电击治疗(30~36 J)。室上性心动过速和VT的鉴别流程均开启,单腔ICD包括频率、突发性、稳定性和QRS波形态,双腔ICD或三腔ICD包括房室逻辑关系判断。
1.3 随访方法 出院3个月后随访1次,此后半年随访1次,经历电击事件或有临床症状可随时来院联系复查。随访内容包括临床症状询问、电极阈值感知等参数检测及装置内心律失常事件的调阅。记录电击次数,并分析电击原因。
1.4 分组 24 h内电击≥3次或1年内电击≥5次[1]的患者为频繁电击组,除此为其他电击组。不适当电击定义为在非持续性VT或VF时发生的电击,或在窦律已经恢复后再次电击。
1.5 统计学方法 采用SPSS 11.0统计软件分析数据。计量资料采用均数±标准差(±s)表示,组间比较采用成组t检验;计数资料采用例表示,组间比较采用χ2检验或确切概率法,以P<0.05为差异有统计学意义。
2 结果
2.1 ICD患者的一般临床情况 80例患者中共23例(28.8%)出现ICD电击事件,出现电击事件的患者左室射血分数(LVEF)低于无电击者,见表1。23例患者中10例(12.5%)为ICD频繁电击,其中单腔ICD 5例,双腔ICD 4例,CRTD 1例,均为心脏猝死二级预防患者。在45例缺血性心肌病患者中有13例(28.9%)出现ICD放电。10例ICD频繁电击的患者心脏猝死二级预防的患者比例略高,见表2。
2.2 频繁电击原因及临床处理过程 首先程控ICD,调阅存储腔内图,明确ICD放电原因:10例频繁电击患者中有5例为持续VT频繁发作,1例为VT发作后因除颤阈值升高导致的反复电击,1例为短阵VT反复发作,3例为室上速不适当放电。
2.2.1 多次VT反复发作 5例患者ICD频繁放电的原因为多次VT持续发作。其中4例缺血性心肌病患者,长期口服胺碘酮预防VT发作,均因心功能恶化反复发作VT入院。住院后调整心功能,给予静脉胺碘酮,第1天900 mg,第2天600 mg,以后口服200 mg/d维持量,并联合应用美托洛尔50~100 mg/d。未再发作持续VT。随访1~3年,无电击事件。有1例为先天性三房心合并心脏扩大的患者,安置圣犹达单腔ICD,LVEF为0.30,术后6个月反复发作VT并出现电击事件达60余次,从VT形态上判定来源于右室流出道。行电生理检查诱发出多种形态的持续VT,射频消融未能成功。术后给予大剂量美托洛尔123.75~148.75 mg/d,镇静药物米氮平,并将VT判定数目由16个心搏提高到32个心搏,未再发作持续VT,后出院。随访1年半,出现2次电击事件。
2.2.2 除颤阈值升高 1例缺血性心肌病患者因VT发作安置圣犹达单腔ICD,长期口服胺碘酮后出现窦性心动过缓,为避免单右心室起搏对心功能的不良影响,将基础起搏频率设为50次/min。患者发作VT时ICD正确识别,ATP不能终止室速发作,电击也不能终止VT,判断为除颤阈值升高,大于30 J。患者急症入院后暂时关闭电击功能,在密切监护下给予静脉注射西地兰、呋塞米治疗及静脉滴注胺碘酮,终止VT。将基础起搏频率由50次/min调为60次/min,后改为索他洛尔40 mg/次和美托洛尔12.5 mg/次预防VT发作,均每天2次,患者一般情况稳定后开启电击功能,再次测定除颤阈值为20 J,强化ATP治疗方案。随访1年未再出现电击事件。
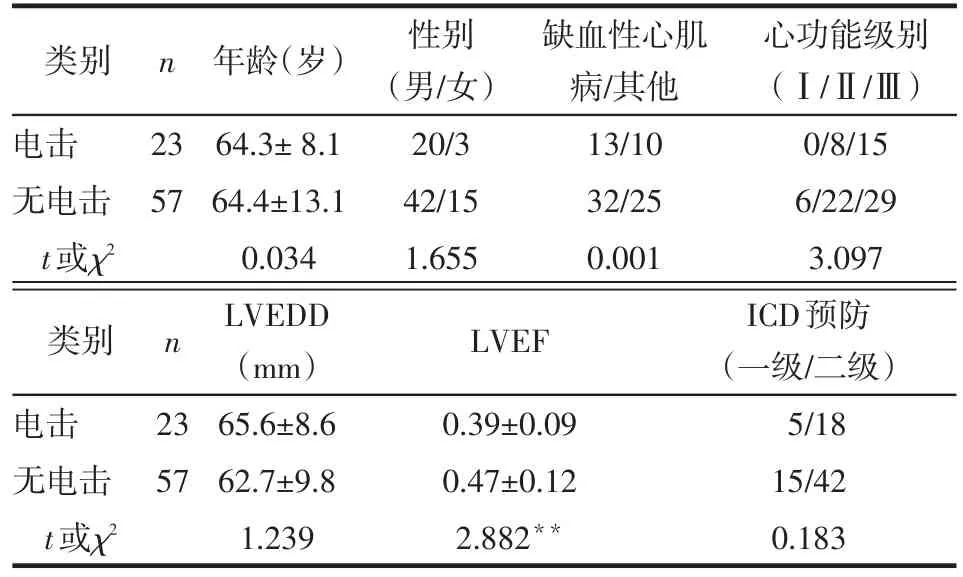
Table 1 Comparison of clinical characteristics between patients with ICD shock and patients without ICD shock表1 ICD电击和无电击患者的一般临床情况比较
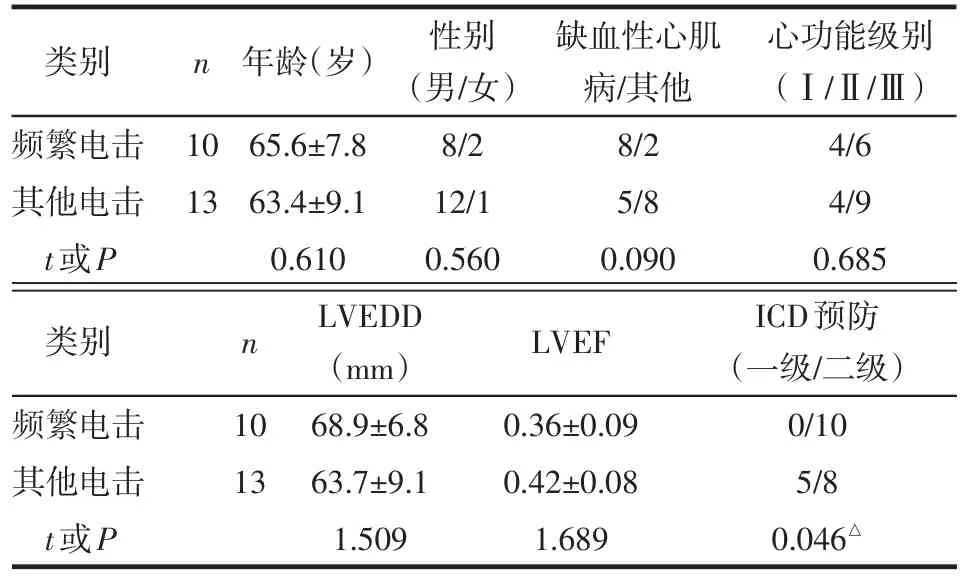
Table 2 Comparison of clinical characteristics between patients with frequent shock and patients with other shock表2 频繁电击与其他电击患者的临床情况比较
2.2.3 短阵VT反复发作 1例缺血性心肌病患者因VT发作安置双腔ICD,术后3个月频繁发作短阵VT,达到VF标准后给予电击,单击后出现窦性心律,仅2~5个心搏后再次出现室速,导致频繁放电。入院后提高基础起搏频率,给予80~85次/min的房室顺序起搏;增加室速诊断窗口的心搏数目,由16个心搏调整到32个心搏;治疗后再判断窦性节律的数目减少到3个心搏。同时给予大剂量美托洛尔50 mg/次、每天2次及镇静药物地西泮5 mg/次、每天3次,抑制电击后的交感神经兴奋,有效地减少了VT发作。随访2年,无电击事件。
2.2.4 室上性心动过速误识别 有3例患者为室上性心动过速误识别为VT。1例为缺血性心肌病,安置美敦力双腔ICD,术后1个月出现窦速合并Ⅰ度房室传导阻滞误识别为VT,1 d内受到多次电击,入院后,经调整PR Logic参数并联合应用美托洛尔后未再发生误识别。另2例因出现房速合并1∶1房室传导或房速、房颤伴差异性传导导致1 d内放电多次。经应用抗心律失常药物(索他洛尔或异搏定)减少房速发作或减少心室下传比例,优化室速和室上速鉴别流程,增加VT、VF区频率判断数值及判断数目,降低QRS形态在流程鉴别中的权重,避免了室上性心动过速误识别。随访2~3年,未再出现ICD误治疗或电击事件。
3 讨论
3.1 ICD频繁放电的危险因素 本研究结果提示心功能不良是电击治疗的危险因素,二级预防患者发生频繁放电电击的概率更高,该组人群需要密切加强随访。
3.2 ICD频繁放电的原因 明确ICD频繁放电的原因是首要步骤。除了本文所提到的4个原因外,还包括电极损坏误感知或QRS、T波双计数等[4]。
VT发作是导致ICD术后频繁放电的最常见原因。笔者选择胺碘酮和美托洛尔联合治疗和预防VT的发作,取得了比较理想的临床疗效,4例持续VT发作的患者联合应用两种药物,VT被终止。胺碘酮通过延长动作电位时程减少室性心律失常的发作。β受体阻滞剂可以抑制儿茶酚胺的释放,减少交感神经兴奋相关的心律失常。在OPTIC研究中随访1年结果显示,口服胺碘酮+β受体阻滞剂组ICD电击率为10.3%,而单纯使用β受体阻滞剂和索他洛尔者的电击率分别为38.5%和24.3%[5],提示胺碘酮联合β受体阻滞剂可有效减少急性VT发作。同时,对于高度紧张的患者,镇静药物是有帮助的,本组患者中有2例患者请精神科医生会诊后加用了抗抑郁症的药物,减少了心律失常的发作。
1例患者因心衰症状加重出现VT,因长期口服胺碘酮导致除颤阈值升高,在纠正心功能后改用索他洛尔和美托洛尔,除颤阈值降低。高除颤阈值的发生率在6.2%左右[6]。口服和静脉胺碘酮对除颤阈值的影响不同[7]。Köbe等[8]报道130例患者中,应用口服胺碘酮4~6周后共有8例患者出现除颤阈值升高。Hohnlosor等[9]认为索他洛尔却可以降低除颤阈值。因此,如发生了因药物导致的除颤阈值升高,需要考虑更换抗心律失常药物,必要时需要更换除颤电极的位置。
本组中有3例患者的频繁电击是因为室上性心动过速误识别。在保证血流动力学稳定的情况下,设定较高的判定数目识别心率,这样可以最大程度地避免快速室上性心律失常误感知为室性心律失常。在ADVANCEⅢ研究有同样的发现[10],设定VT区判定数目是30个心搏,与对照组(VT区18个心搏)相比,放电次数减少近37%。设定比较多的心搏判断标准利于ICD对VT和室上性心动过速做充分的鉴别,并避免对短阵的快速性心律失常发出治疗和电击。
在本组人群的治疗中,笔者还充分利用了ICD的起搏功能。ICD的起搏频率一般设为40~50次/min,在相当一部分患者由于口服抗心律失常药物出现了自身心率减慢,此时起搏心率太低会对患者造成不良影响。本组中有2例患者经过提高起搏频率并应用合理的抗心律失常药物后减少VT发作。文献报道,经验性设定起搏频率在40次/min与60次/min并大量应用β受体阻滞剂相比,ICD的治疗率分别是57.4%和32.8%[11]。因此对于反复发作VT的患者,适当提高基础起搏频率是必要的。
[1] Pedersen SS,Hoogwegt MT,Jordaens L,et al.Relation of symptomatic heart failure and psychological status to persistent depression in patients with implantable cardioverter-defibrillator[J].Am J Cardiol,2011,108(1):69-74.
[2] Powell BD,Saxon LA,Boehmer JP,et al.Survival after shock thera-py in icd and crt-d recipients according to rhythm shocked:ALTITUDE survival by rhythm study[J].J Am Coll Cardiol,2013,62(18):1674-1679.
[3]Borne RT,Varosy PD,Masoudi FA.Implantable cardioverter-defibrillator shocks:epidemiology,outcomes,and therapeutic approaches[J].JAMA Intern Med,2013,173(10):859-865.
[4]Powell BD,Asirvatham SJ,Perschbacher DL,et al.Noise,artifact,and oversensing related inappropriate ICD shock evaluation:ALTITUDE noise study[J].Pacing Clin Electrophysiol,2012,35(7):863-869.
[5] Connolly SJ,Dorian P,Roberts RS,et al.Comparison of beta-blockers,amiodarone plus beta-blockers,or sotalol for prevention of shocks from implantable cardioverter defibrillators:the OPTIC study:a randomized trial[J].JAMA,2006,295(2):165-171.
[6] Osswald BR,De Simone R,Most S,et al.High defibrillation threshold in patients with implantable defibrillator:how effective is the subcutaneous finger lead[J].Eur J Cardiothorac Surg,2009,35(3):489-492.
[7]Wu L,Jin Q,Zhang N,et al.The effects of acute amiodarone on short-and long-duration ventricular defibrillation threshold in canines[J].J Cardiovasc Pharmacol,2011,58(4):432-438.
[8]Köbe J,Reinke F,Dechering DG,et al.Evaluation of defibrillation safety margin in modern implantable cardioverter defibrillators after administration of amiodarone[J].Clin Res Cardiol,2012,101(3):185-190.
[9] Hohnlosor SH,Dorian P,Roberts R,et al.Effect of amiodarone and sotalol on ventricular defibrillation threshold:the optimal pharmacological therapy in cardioverter defibrillator patients(OPTIC)trial[J].Circulation,2006,114(2):104-109.
[10]Gasparini M,Proclemer A,Klersy C,et al.Effect of long-detection interval vs standard-detection interval for implantable cardioverterdefibrillators on antitachycardia pacing and shock delivery:the ADVANCE III randomized clinical trial[J].JAMA,2013,309(18):1903-1911.
[11]Deftereos S,Giannopoulos G,Kossyvakis C,et al.Relation of ventricular tachycardia/fibrillation to beta-bolcker dose maximization guided by pacing mode analysis in nonpacemaker-dependent patients with implantalble cardioverter-defibrillator[J].Am J Cardiol,2011,107(12):1812-1817.
(2013-06-13收稿 2013-10-02修回)
(本文编辑 李鹏)
The Cause Analysis and Countermeasures of Frequent Shocks in Patients with Implantable Cardioverter Defibrillator
WU Dongyan,XING Cainai,LU Fengmin,FU Naikuan,XU Jing
Cardiology Department,Tianjin Chest Hospital,Tianjin 300222,China
ObjectiveTo investigate the cause and countermeasures of frequent shocks in patients with implantable cardioverter defibrillators(ICD).MethodsEighty ICD patients with heart failure and malignant ventricular arrhythmias were followed up,including sixty-two male and eighteen female patients.There were 35 patients with single-chamber ICD,23 with dual-chamber ICD and 22 with three-chamber ICD.Patients in this study were followed up for 1-6 years to analyze the reasons for ICD discharge.According to the specific circumstances,patients were treated.ResultsTwenty-three patients in 80 patients suffered from shock treatment.Ten patients(12.5%)experienced frequent shocks.The causes of frequent shock included repeated episodes of ventricular tachycardia,invalid shock due to increased defibrillation threshold(DF)and false identification of the frequent episodes of paroxysmal ventricular tachycardia or arrhythmias.The management included the identification process adjustment of ventricular tachycardia and supraventricular tachycardia,increased numbers of beats of ventricular tachycardia judgment and increase the basic pacing rate.The anti-arrhythmic drugs should be combinedly used,especially metoprolol and amiodarone.The ICD shock was significantly reduced after parameter optimization and anti-arrhythmic therapy.ConclusionThe ICD shocks were effectively reduced with rational use of anti-arrhythmic drugs and valid ICD programming.
cardiovascular diseases;defibrillators,implantable;arrhythmias,cardiac;death,sudden;electroshock;implantable cardioverter defibrillator;frequent shock;secondary prevention;electric shock treatment
R541,R454.1 【
】 A 【DOI】 10.3969/j.issn.0253-9896.2014.03.021
天津市胸科医院(邮编300222)

