简易胰岛素释放试验对评价胰岛B细胞功能的意义
刘付贞,黄晓君,黄贵心,黎坚健,陈燕霞
(广东医学院附属医院内分泌科,广东湛江 524001)
◇经验交流◇
简易胰岛素释放试验对评价胰岛B细胞功能的意义
刘付贞,黄晓君,黄贵心,黎坚健,陈燕霞
(广东医学院附属医院内分泌科,广东湛江 524001)
目的 探索简易胰岛素释放试验(insulin release test, IRT)对评价2型糖尿病患者胰岛B细胞功能的价值。方法 对广东医学院附属医院2003~2013年门诊以及住院的1 631例2型糖尿病患者和168例健康人(正常糖耐量组,即NGT组)口服75 g无水葡萄糖粉,行简易IRT和相应时点的血糖测定,按测定结果将糖尿病患者再分为空腹胰岛素低值组(A组)、空腹胰岛素正常组(B组)、空腹胰岛素高值组(C组),将A、B、C各组的结果分别与NGT组进行比较。结果 NGT组中,血清胰岛素的峰值出现在餐后1 h,峰值为空腹血清胰岛素值的5倍以上,餐后2 h时血清胰岛素明显降低。A组各时点的血清胰岛素值均低于NGT组,在餐后2 h时出现低峰值,各时点的血清胰岛素值与NGT组相比差异均有统计学意义(P<0.05)。B组空腹和餐后1 h与NGT组无差异,峰值出现在餐后2 h,餐后2 h血清胰岛素值与NGT组相比差异有统计学意义(P<0.05)。C组各时点血清胰岛素值均明显高于NGT组,峰值出现在餐后2 h,各时点血清胰岛素值与NGT组相比差异均有统计学意义(P<0.05)。简易IRT各点的胰岛素水平与相应的糖耐量试验(OGTT)的血糖值均呈负相关。结论 简易IRT对评价糖尿病患者的胰岛细胞功能具有一定的临床指导意义。
简易胰岛素释放试验;糖尿病;胰岛功能;糖耐量试验;血清胰岛素
糖尿病(diabetes mellitus, DM)是目前危害人类健康的一种常见病,其发病机制主要是胰岛素抵抗(insulin resistance, IR)以及胰岛素分泌不足和作用缺陷。2010年宁光教授的流行病学调查数据显示,中国18岁以上成人DM患病率为11.6%,糖代谢异常患病率为50.1%[1]。DM严重威胁着人类的健康和生命。DM早期患者就有不同程度的胰岛B细胞功能下降。胰岛B细胞的功能是指其受到各种刺激物刺激后释放或分泌胰岛素(包括时相、峰值、分泌持续时间)及分泌其他多肽的能力[2]。胰岛B细胞分泌功能缺陷具体特点为胰岛素快速分泌相消失、第二分泌相延迟和胰岛素分泌的脉冲减弱。测定胰岛B细胞的分泌功能对于了解DM的发生、发展,预测DM的预后,制定适当的治疗方案是非常必要的[3],对指导临床具有重要意义。
1 材料与方法
1.1 仪器 美国Beckman Coulter公司ACCESS2全自动微粒子化学发光免疫分析仪,美国Beckman Coulter公司LX20全自动生化仪。
1.2 研究对象 收集自2003年1月~2013年1月来广东医学院附属医院内分泌科门诊就诊和住院患者及自愿接受体检的正常人(均排除继发性DM及其他影响血糖因素的人群)共1 799例,应用简易的胰岛素释放试验(IRT)和相应时间点的血糖值(糖耐量试验,OGTT),对其结果进行分析。
1.3 方法 研究对象进食晚餐后空腹8~10 h,至次日早晨口服75 g无水葡萄糖粉[4]进行试验,测定空腹、餐后1、2 h各点血清胰岛素和相应各点的血糖浓度(分别记为I0、I1、I2、G0、G1、G2)。将受检者分为DM组1 631例,男871例,女760例,平均年龄(52.83±14.31)岁,均符合1999年WHO制定的诊断标准;正常糖耐量组(NGT组)168例,男82例,女86例,平均年龄(43.86±13.37)岁。再按照空腹胰岛素值将DM组分为:空腹胰岛素低值组(A组)、空腹胰岛素正常值组(B组)、空腹胰岛素高值组(C组),分别与正常对照组(NGT)进行比较。
2 结 果
2.1 各组血清胰岛素及各时点血糖测定值 NGT组血清胰岛素的峰值出现在餐后1 h,峰值为空腹血清胰岛素值的5倍以上,餐后2 h时血清胰岛素已明显下降。A组各时点的血清胰岛素值均明显低于NGT组,餐后1 h约为空腹值的5倍,餐后2 h值略高于1 h;各时点的血清胰岛素值与NGT组相比差异均有统计学意义(P<0.05)。B组空腹血清胰岛素值正常,餐后1 h与NGT组相似,但餐后2 h进一步增高,达空腹值的8倍;餐后2 h血清胰岛素值与NGT组相比差异有统计学意义(P<0.05)。C组空腹血清胰岛素值明显高于NGT组,峰值出现在餐后2 h,餐后1 h胰岛素值是空腹的2.8倍,餐后2 h胰岛素值约为空腹的3.5倍,各点血清胰岛素值与NGT组相比差异均有统计学意义(P<0.05,表1)。
按空腹胰岛素分组后,各组胰岛素水平有很大差异,但血糖值较接近(表2)。
表1 对照组和DM组血清胰岛素的测定值
Tab.1 Serum insulin values in NGT group and DM groups
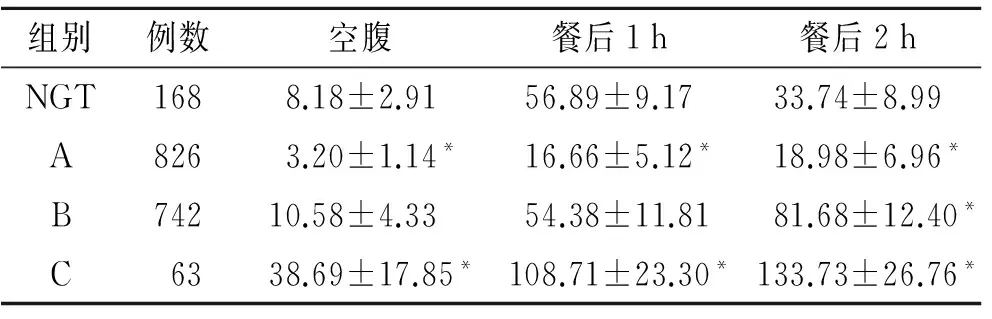
组别例数空腹餐后1h餐后2hNGT1688.18±2.9156.89±9.1733.74±8.99A8263.20±1.14*16.66±5.12*18.98±6.96*B74210.58±4.3354.38±11.8181.68±12.40*C6338.69±17.85*108.71±23.30*133.73±26.76*
A组、B组、C组分别为DM组的空腹胰岛素低值组、正常值组、高值组;NGT:正常对照组。与NGT组比较,*P<0.05。
表2 对照组和DM组血糖的测定值
Tab.2 Plasma glucose values in NGT group and DM groups
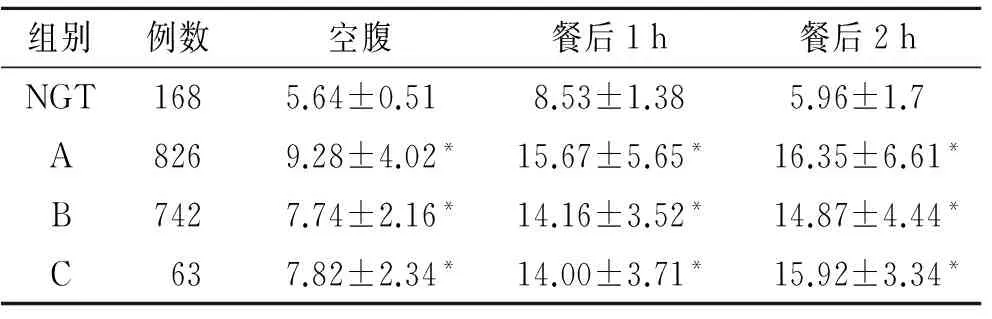
组别例数空腹餐后1h餐后2hNGT1685.64±0.518.53±1.385.96±1.7A8269.28±4.02*15.67±5.65*16.35±6.61*B7427.74±2.16*14.16±3.52*14.87±4.44*C637.82±2.34*14.00±3.71*15.92±3.34*
A组、B组、C组分别为DM组的空腹胰岛素低值组、正常值组、高值组;NGT:正常对照组。与NGT组比较,*P<0.05。
2.2 各组胰岛素和OGTT各时间点血糖的相关分析 简易IRT各点的胰岛素水平与相应的OGTT的血糖值呈不同程度的负相关(表3)。提示DM患者当血糖升高超过一定的限度时,随着血糖升高,胰岛素的分泌功能进行性减弱。
表3 简易IRT与OGTT各时间点的相关性分析
Tab.3 Correlation analysis between OGTT plasma glucose and insulin secretion evaluated by easy IRT at each time point

项目I0I1I2G0-0.192*-0.395*-0.382*G1-0.145-0.286*-0.246*G2-0.219*-0.424*-0.340*
I0、I1、I2、G0、G1、G2分别为空腹、餐后1、2 h各点血清胰岛素和相应各点的血糖浓度;*P<0.05为其相关性有统计学意义。
3 讨 论
DM是病因尚未完全阐明的一组以高血糖为共同特征的内分泌代谢性疾病。其病理生理的核心是胰岛素缺乏或胰岛素抵抗,进而引起糖代谢紊乱,并伴有脂肪、水、电解质代谢紊乱[5]。T2DM约占所有DM的90%,大部分成年起病,多数患者体型肥胖,发病初期往往由于胰岛素抵抗而致胰岛B细胞分泌较多的胰岛素[6],代偿由于胰岛素抵抗引起的胰岛素作用减弱,故在早期血糖可不升高,随时间推移,胰岛B细胞分泌功能进行性下降,最终导致血糖调节受损和血糖升高,其病理改变所经历的时间大致为10年[6]。导致胰岛B细胞进行性衰竭的机制尚未明确,可能的机制为持续存在的胰岛素抵抗加上糖毒性和脂毒性对胰岛B细胞的不断损伤[7]。实验表明,IRT对评估DM患者的B细胞功能状态、协助诊断、分型及判断治疗效果和预测预后等都有较重要的价值[8]。
在流行病学和临床研究中恰当地评估DM患者的胰岛素分泌功能越来越受到人们的关注。DEFRONZO等[9]建立的高糖钳夹试验仍是检测胰岛素分泌功能的金标准。但是,高糖钳夹试验过于复杂,取血次数多、耗时长、价格昂贵,目前仍只作为研究性检查手段,难以在医院开展,不适于临床应用和大规模人群普查[10]。精氨酸(arginine,Arg)刺激试验是用于测定胰岛B细胞功能的非葡萄糖刺激方法,但有研究表明,部分患者应用Arg刺激试验后可出现不同程度的胸闷、头晕、面部潮红、血压升高、血钾升高等不良反应[11]。而目前多采用国外文献中常用的胰岛素增值与血糖增值的比值(△I/△G)[12-13]、HOMA-B=20×FINS/FPG-3.5[14-16](FINS:空腹胰岛素;FPG:空腹血糖)以及李光伟[17]提出的修正的胰岛功能指数MBCI=(FINS×FPG)/(PG2h+PG1h-2FPG)来评价胰岛细胞功能。这些公式应用简便,都能分辨糖耐量正常以及DM患者人群间较悬殊的B细胞功能差别,尤其是MBCI指数在区别NGT或IGT血糖水平相近两组间B细胞功能差别时,其分辨能力更优[17]。但这些方法并不能用来评估个体的胰岛功能。临床上常用IRT来评价胰岛B细胞功能,但试验过程中需要抽取血5次,耗时仍显过长,患者的依从性仍欠佳。而简易的IRT具有经济、简便、节省时间、适于临床对个体患者的胰岛B细胞功能进行评估。简易IRT患者依从性较好,还可根据其对应时点的血糖值对患者的B细胞功能作出初步评价,为临床治疗、分型、预后等提供参考。本研究结果显示,简易IRT可对DM患者的胰岛B细胞功能及胰岛素分泌状况作出较为准确的判断,能够为临床诊断和治疗提供较为可靠的依据和参考。大部分患者可采用该方法对其胰岛B细胞功能进行评估,但某些特殊人群应采用标准IRT。
[1] XU Y, WANG L, HE J, et al. Prevalence and control of diabetes in Chinese adults[J]. JAMA, 2013, 310(9):948-959.
[2] 朱敏,贾伟平. 胰岛B细胞功能的检测方法及其临床意义[J]. 国外医学:内分泌学分册, 2002, 22(4):211-214.
[3] 乔洁,陈家伦. 2型糖尿病与胰岛β细胞功能缺陷[J]. 中国糖尿病杂志, 2000, 8(1):42-44.
[4] 董书慧,窦红. 糖耐量与馒头餐试验时测定胰岛B细胞功能[J]. 医药论坛杂志, 2004, 25(24):39-39.
[5] 贺仲晨,周敏,李博,等. 新发2型糖尿病空腹血糖水平与胰岛素分泌的关系[J]. 中日友好医院学报,2013, 27(4):231-232,235.
[6] 李焱,傅祖植. 全面防治2型糖尿病减少心血管危险因素[J]. 实用医院临床杂志, 2007, 4(5):18-20.
[7] 林敏,杨明,张敏,等. 糖尿病患者胰岛素释放峰值后移的临床意义及其与胰岛β细胞功能的相关性研究[J]. 实用医院临床杂志, 2011, 8(6):83-85.
[8] 李彩霞,冯素清,韩英,等. 219例2型糖尿病胰岛素释放试验结果分析[J].中国卫生检验杂志, 2008, 18(12):2652-2653.
[9] DEFRONZO RA, TOBIN JD, ANDRES R. Glucose clamp technique: a method for quantifying insulin secretion and resistance[J]. Am J Physiol, 1979, 237(3):E214-23.
[10] 李宝毅,谢云. HOMA评估法及其研究进展[J]. 中国糖尿病杂志, 2008, 16(2):126-128.
[11] 周建军. 2型糖尿病患者精氨酸刺激试验的安全性分析[J]. 中国现代药物应用, 2011, 5(21):18-20.
[12] CEDERHOLM J, WIBELL L. Insulin release and peripheral sensitivity at the oral glucose tolerance test[J]. Diabetes Res Clin Pract, 1990, 10(2):167-175.
[13] HAFFNER SM, MIETTINEN H, CASKILL SP, et al. Decreased insulin secretion and increased insulin resistance are independently related to the 7-year risk of NIDDM in Mexican-Americans[J]. Diabetes, 1995, 44(12):1386-1391.
[14] MATTHEWS DR, HOSKER JP, RUDENSKI AS, et al. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man[J]. Diabetologia, 1985, 28(7):412-419.
[15] HAFFNER SM, GONZALEZ C, MIETTINEN H, et al. A prospective analysis of the HOMA Model. The Mexico City Diabetes Study[J]. Diabetes Care, 1996, 19(10):1138-1141.
[16] 辛欢欢,郗光霞,陈瑶,等. 不同胰岛β细胞功能指数对评价2型糖尿病代谢的作用[J]. 中国医师进修杂志, 2012, 35(4):13-15.
[17] 李光伟,杨文英,姜亚云,等. 以(FINS×FPG)/(PG2h+PG1h-2FPG)评估胰岛β细胞分泌功能的可行性探讨[J]. 中华内科杂志, 2000, 39(4):234.
(编辑 国 荣)
Significance of easy insulin release test to evaluate the feasibility of islet function
LIU Fu-zhen, HUANG Xiao-jun,HUANG Gui-xin, LI Jian-jian,CHEN Yan-xia
(Department of Endocrinology, the Affiliated Hospital of GuangdongMedical College, Zhanjiang 524001, China)
Objective To observe whether easy insulin release test (IRT) is of clinical significance in evaluating islet B cell function of patients with type II diabetes mellitus (DM). Methods We gave 1 631 DM patients who came to our hospital between 2003 to 2013 and 168 healthy people 75 g anhydrous glucose powder orally, and tested their blood glucose and insulin level before and after taking glucose respectively. They were divided into 4 groups based on the test results: normal glucose tolerance group (NGT), low fasting insulin group (A), normal fasting insulin group (B), and high fasting insulin group(C). The results of A, B, C groups were compared separately with those of NGT group. Results In NGT group, the insulin level reached the peak at 1 h after meal, and the peak value was 5 times higher than that of fasting. It decreased obviously at 2 h after meal. In group A, serum insulin values at all time points were lower than those in NGT group, and there was a low peak at 2 h after meal. Serum insulin values at all time points differed significantly from those in NGT group (P<0.05). In group B, fasting and postprandial 1 hour insulin levels had no difference from those in NGT group, and the insulin level peaked at 2 hours after meal. In group C, serum insulin values at all time points were significantly higher than those in NGT group (P<0.05). The peak appeared at 2 h after meal. The plasma insulin level tested with easy IRT at each time point was negatively correlated with the corresponding plasma glucose level. Conclusion Easy IRT for evaluating islet cell function in patients with DM is of some significance in providing clinical reference.
easy insulin release test; diabetes mellitus; islet function; oral glucose tolerance test; plasma insulin
2013-12-02
2014-04-22
刘付贞(1964-),女(汉族),主任医师,学士学位. 研究方向:糖尿病的发病机制. E-mail: 13531023236@21.cn
时间:2014-09-17 16∶33 网络出版地址:http://www.cnki.net/kcms/detail/61.1399.R.20140917.1633.002.html
R587.1
A
10.7652/jdyxb201406027

