半髋和全髋置换术治疗股骨颈骨折的临床疗效对比研究
叶 茂,黄敬东,吴新兴,张 敏
(湛江农垦第二医院外一科,广东 湛江 524272)
股骨颈骨折是临床上常见的、多发的骨折类型之一,多发于老年人,约占全身骨折类型的3.58%,约占髋部骨折54%[1]。由于解剖功能上的特点,该骨折类型骨折不愈合率极高,达 10%~20%[1],骨不愈合与股骨头坏死是股骨颈骨折最主要的并发症。近年来,尽管外科手术、麻醉技术及内固定器械等均有了迅猛的发展,但其主要并发症发生率仍居高不下,病死率仍然较高,临床上仍称之为“尚未解决的骨折类型”。随着人口老龄化的进程,股骨颈骨折发生率也逐年提高,预计至2050年全球股骨颈骨折达630万[2]。人工髋关节置换手术具有操作简单、术后并发症发生率低的优点,且可以有效缓解疼痛,改善患者髋关节的功能,近年来在治疗股骨颈骨折中应用较为广泛,并逐渐取代了传统的保守和各类内固定治疗[3]。人工髋关节置换术包括半髋和全髋两种术式,目前临床上对于两种术式的选择应用仍存在一定的争议。笔者对比分析了半髋和全髋两种术式治疗股骨颈骨折的临床效果,报告如下。
1 资料与方法
1.1 研究对象
选取2011年1月至2012年12月在湛江农垦第二医院诊治的60例股骨颈骨折患者,诊断参照文献[4]的标准:典型的病史和症状,伴有行走障碍,髋部疼痛感,患髋压痛明显,关节活动障碍,患肢内收短缩,大转子上移;X线摄片骨折明确,M≤-2 SD骨质疏松症。所有患者均签署治疗知情同意书,排除保守治疗及有明显手术禁忌证者。
将患者按随机数字表法分为观察组与对照组,每组30例。观察组男 18例,女12例,年龄60~85岁,平均(73.41±2.31)岁;Garden 分型:Ⅲ型 18 例,Ⅳ型12例;合并慢性呼吸系统疾病11例,肾功能不全7例,糖尿病5例,心律失常3例。对照组男19例,女 11 例,年龄 63~84 岁,平均(73.53±2.26)岁;Garden分型:Ⅲ型19例,Ⅳ型11例;合并慢性呼吸系统疾病12例,肾功能不全6例,糖尿病4例,心律失常4例。2组患者在年龄、性别及病情等方面比较差异无统计学意义(均P>0.05),具有可比性。
1.2 治疗方法
所有患者入院后均进行全面的身体状况评估,积极处理合并疾病,伴有感染灶者予抗炎治疗;伴有糖尿病者控制空腹血糖在8.0 mmol·L-1内;伴有血小板减少者给予药物治疗或输注新鲜血小板,使血小板计数达80×109L-1以上;贫血者给予药物治疗或输注红细胞,使血红蛋白高于 100 g·L-1;人工髋关节置换术前3 d预防性应用抗生素。
术时患者侧卧位,持续硬膜外麻醉,取后外侧入路,逐层切开皮肤、肌肉,充分显露髋关节,关节囊行T形切开,充分显露股骨颈,切断髋臼韧带后将骨折的股骨头取出,采用电锯距骨折1.5 cm处对股骨颈进行截骨。对照组患者股骨扩髓后,选择合适的股骨柄假体并置入,植入直径合适的股骨头假体;观察组患者对髋臼进行磨锉并除去臼软骨,以外展45°、前倾15°的方位固定臼杯假体,股骨扩髓后选择合适的股骨柄假体并植入,髋关节活动良好后冲洗关节腔并给予负压引流,常规缝合切口。髋关节保持外展中立位,术后2 d拔除引流管,术后给予适量阿司匹林口服预防静脉血栓形成,术后3 d行关节功能锻炼,术后4周行负重锻炼。
记录2组患者手术时间、术中及术后出血量、术后疼痛发生率,观察术后并发症发生情况。
1.3 疗效评定标准
所有患者出院后均随访1年,并采用 Harirs评分标准对髋关节功能进行评价,满分为100分,优:90~100 分;良:80~89 分;可:70~79 分;差:<70 分。
1.4 统计学方法
2 结果
2.1 2组患者术中及术后各观察指标比较
观察组患者手术时间、术中出血量、关节功能恢复时间明显多于对照组(均P<0.05),2组术后出血量比较差异无统计学意义(P>0.05),见表1。
表1 2组患者术中及术后各观察指标比较

表1 2组患者术中及术后各观察指标比较
*P<0.05与对照组比较。
组别 n 手术时间t/d 术中出血量V/mL 术后出血量V/mL 关节功能恢复时间t/d观察组 30 119.31±2.12* 237.04±2.32* 85.31±2.63 10.51±1.13*对照组 30 91.04±2.47 145.31±2.63 86.04±2.32 9.04±1.27
2.2 2组疗效比较
观察组患者总优良率明显高于对照组(P<0.05),见表2。
2.3 2组术后并发症发生率比较
观察组患者并发症发生率与对照组比较差异无统计学意义(P>0.05),见表 3。

表2 2组疗效比较
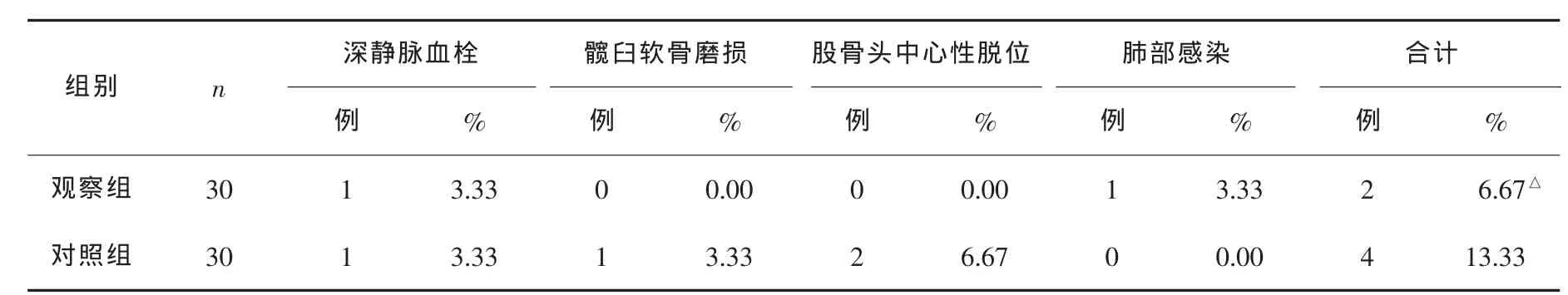
表3 2组术后并发症发生率比较
3 讨论
股骨颈骨折多发生于老年人,与其身体机能及老化密切相关,随着年龄的增长老年人骨质发生退化,尤其是老年女性绝经后容易出现骨质疏松,容易导致骨质疏松性髋部骨折。据统计,国外老年股骨颈骨折约80%与骨质疏松有关[5]。老年患者骨小梁稀疏,张力骨小梁及压力骨小梁明显减少,股骨颈强度呈整体下降状态,同时由于老年人动作迟钝,髋周肌群肌力减退,身体平衡能力下降,在受外力作用时无法有效地抵消髋部有害应力而导致股骨颈骨折。
既往对老年股骨颈骨折患者常采取保守治疗,如卧床、牵引复位等治疗,但患者常常卧床时间长,情绪和精神差,机体消耗快,再加上自身多种疾病的困扰,极易出现股骨头缺血坏死、坠积性肺炎和压疮等严重并发症的发生,重者则出现多脏器衰竭而死亡,因此既往的保守治疗基本被弃用。目前,临床多主张早期手术治疗,对患者早期下床、降低病残率、提高生活质量均具有重要的临床意义[3]。
本研究对比分析半髋和全髋两种术式治疗股骨颈骨折的临床效果,结果显示观察组患者手术时间及术中出血量明显多于对照组(P<0.05),但总优良率明显高于对照组(P<0.05),可见两种手术方式均具有一定的优缺点。
全髋关节置换术中由于髋臼与假体股骨头具有精度较高的匹配程度,两者摩擦系数极低,出现髋臼软骨磨损的发生率及股骨头中心脱位的情况明显降低,而且假体使用寿命也较长,翻修率偏低,因此该术式较适合用于术后活动较多的老年者。但随着假体科技的不断发展,人工股骨头假体的制作工艺也得到不断的改进,进而引起半髋置换术的临床疗效也随之提高,并发症的发生率随之降低;同时,半髋关节置换术的手术操作相对简便,手术创伤较小,术中出血量较少,患者可早期下床进行活动,关节功能恢也快,因此,该术式能很好地满足老龄患者的功能要求,同时兼有手术快、安全性更高的优点,更适用于对活动要求低,同时合并有多种其他系统疾病的老年患者[6]。
本研究中,对照组股骨头中心性脱位2例,观察组无脱位病例,但2组术后并发症发生率比较差异无统计学意义。但有研究[4]认为,尽管全髋关节置换术更有利于促进髋关节功能的恢复,但是其假体脱位发生率却高于双极半髋置换。
笔者认为,患者骨折前的生活质量及骨质疏松的具体情况是选择置换术式的重要考虑因素,若患者伤前髋关节自主活动少,或者合并严重骨质疏松、多系统合并症者,多采用人工股骨头半髋置换术,且以双极人工股骨头为宜。
总之,两种手术方式在股骨颈骨折的治疗中均具有明显的临床效果,均能显著改善患髋的关节功能,提高老年人的生活质量,但应根据患者的具体情况合理选择应用。
[1] 李雪寒,刘劲松,王恩才,等.人工股骨头置换治疗高龄股骨颈骨折疗效分析[J].实用骨科杂志,2011,17(11):1030-1031.
[2] 刘剑伟,蒋卫平.全髋置换术与半髋置换术治疗股骨颈骨折的疗效对比[J].实用骨科杂志,2013,19(8):747-749.
[3] 张宁,李叔强,李冬松,等.全髋关节置换术与人工双极股骨头置换术治疗老年新鲜移位股骨颈骨折的近期疗效比较[J].中国矫形外科杂志,2011,19(4):268-271.
[4] 张东亮,刘军,田峥巍.髋关节置换术并发症原因分析及其防治分析[J].当代医学,2012,18(2):45.
[5] 唐谨,郭卫春,余铃,等.老年股骨颈骨折不同手术方法治疗效果比较[J].中国综合临床,2011,27(5):515-518.
[6] 顾剑华,沈灏,陈云苏,等.人工髋关节置换治疗老年股骨颈骨折的 Meta 分析[J].中华创伤杂志,2008,24(9):709-714.

