中西医结合治疗非嗜肝病毒所致急性黄疸型肝炎临床观察
李象霖,魏世芳,张月萍,张月荣,吴丽阳,周 宁
兰州市第一人民医院感染科,甘肃 兰州 730050
中西医结合治疗非嗜肝病毒所致急性黄疸型肝炎临床观察
李象霖,魏世芳,张月萍,张月荣,吴丽阳,周 宁
兰州市第一人民医院感染科,甘肃 兰州 730050
目的:观察中西医结合治疗对非嗜肝病毒所致急性黄疸型肝炎患者谷丙转氨酶(A LT)、总胆红素(TBIL)的影响。方法:将48例非甲~非戊型肝炎患者分为治疗组、对照组各24例,2组均予复方甘草酸苷制剂等保肝治疗,治疗组加用糖皮质激素冲击治疗,2~4周后观察患者A LT、TBIL变化情况。结果:48例非嗜肝病毒所致肝炎中单纯疱疹病毒感染7例,EB病毒感染25例,巨细胞病毒感染8例,柯萨奇病毒感染8例。治疗1周后治疗组患者TBIL降低明显优于对照组(P<0.05);治疗3天后治疗组患者A LT下降明显优于对照组(P<0.05)。结论:复方甘草酸苷制剂等保肝治疗结合糖皮质激素冲击治疗可有效减轻胆汁淤积症状,加快黄疸消退。
肝炎;非嗜肝病毒;病因学;高胆红素血症;复方甘草酸苷;糖皮质激素
急性黄疸型肝炎患者中甲、乙、丙、丁、戊型肝炎病毒血清学标志物均阴性的患者在临床上较为常见,除药物性肝炎、自身免疫性肝炎、酒精性肝炎在临床多发外,近年来,随着分子生物学技术及免疫学的发展,对非嗜肝病毒引发肝脏损害的病原和机制逐渐清楚。非嗜肝病毒肝炎临床可呈黄疸型或非黄疸型表现,其临床表现和肝功能损害程度轻重不一。本研究采用中西医结合方法对4 8例明确病原的非嗜肝病毒所致急性肝炎伴高胆红素血症患者进行治疗,现将结果报道如下:
1 资料与方法
1.1 临床资料 对2 0 0 9年6月至2 0 1 3年6月在兰州市第一人民医院感染科住院的非嗜肝病毒所致急性肝炎伴高胆红素血症患者给予一般保肝药物治疗,观察3天胆红素不降或持续升高者[肝细胞型黄疸或胆汁淤积型黄疸而无绝对禁忌证者;总胆红素(T B I I)>1 7 1 μm o l/L,直接胆红素/总胆红素(D/T)>5 0%]加用糖皮质激素治疗者为治疗组2 4例,胆红素下降继续原方案治疗者为对照组2 4例。治疗组中男1 5例,女9例;年龄1 7~6 6岁,平均4 3岁;对照组男1 3例,女1 1例;年龄1 3~7 0岁,平均4 4岁。2组患者临床资料相比,具有可比性(P>0.0 5)。
1.2 诊断标准[1]除肝炎病毒外,非嗜肝病毒感染包括巨细胞病毒、E B病毒、单纯疱疹病毒、水痘带状疱疹病毒、腺病毒、柯萨奇病毒、麻疹病毒、轮状病毒等病毒均可引起一过性或持久性肝损害,严重者可表现为爆发性肝炎,一般主要表现为血清转氨酶升高伴发黄疸。
1.3 排除标准 排除甲~戊型嗜肝病毒感染以及药物、酒精、中毒、细菌、支原体、衣原体、脂肪肝、自身免疫性疾病等其他原因引起的肝功能损害和高胆红素血症患者。
1.4 检查方法
1.4.1 嗜肝病毒抗体测定 用酶联免疫吸附法检测甲~戊型肝炎病毒标志物,试剂盒由北京万泰生物药业股份有限公司提供,由医院检验科免疫室专业人员操作。
1.4.2 生化指标测定 采用O L Y M P U S-A U 6 4 0全自动生化分析仪测定生化全套,包括肝、肾功能及电解质等。
1.4.3 非嗜肝病毒抗体测定 所有甲~戊型嗜肝病毒阴性患者检测呼吸道病毒系列:呼吸道病毒抗体、埃克病毒、柯萨奇病)抗体,T O C H系列(巨细胞病毒、风疹病毒、弓形体、单纯疱疹病毒)I g M,E B病毒I g M,均采用北京北方生物技术研究试剂盒,按说明书操作,由医院检验科免疫室专业人员操作。
1.5 治疗方法
1.5.1 保肝治疗 复方甘草酸苷注射液(西安利君制药有限公司生产,批号:0 9 0 1 2 7 1、1 0 0 1 2 3 5)4 0 m L/d,静脉滴注,共4周;注射用还原型谷胱苷肽(山东绿叶制药有限公司生产,批号:0 8 1 1 0 0 1 0 3、1 0 0 2 0 4 1 0 3)2.4 g/d,静脉滴注,共4周,同时使用能量合剂药物。
1.5.2 糖皮质激素冲击治疗 氢化可的松(安阳九州药业有限责任公司生产,批号:1 0 0 6 1 4 6 4 4 1)2 0 0~3 0 0 m g/d,静脉滴注,共3~5天,第3天总胆红素(T B I I)下降1 0%,或第5天下降3 0%以上作为激素有反应的标准,然后根据总胆红素的水平改为口服醋酸泼尼松(佛山制药有限公司生产,批号:A 0 8 0 2 0 1)1 0m g/次,3 0m g/d,疗程2~4周不等。
1.6 统计学方法 数据采用S P S S1 3.0统计软件处理,计量资料以表示,2组间数据比较采用t检验,检验水准α=0.0 5。
2 结果
2.1 A LT变化比较 2组患者治疗前后A L T变化比较,见表1。
2.2 胆红素变化比较 2组患者治疗前后胆红素变化比较,见表2。
表1 治疗前后2组患者A LT变化情况 U/L
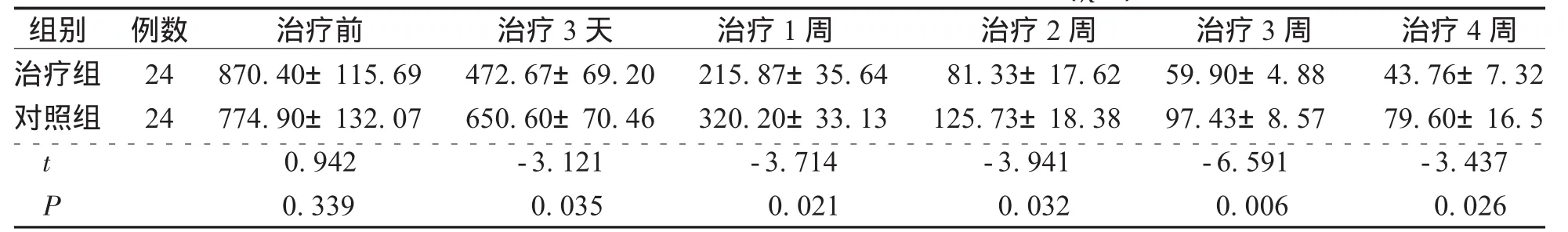
表1 治疗前后2组患者A LT变化情况 U/L
组别 例数 治疗前 治疗3天 治疗1周 治疗2周 治疗3周 治疗4周治疗组 24 870.40±115.69 472.67±69.20 215.87±35.64 81.33±17.62 59.90±4.88 43.76±7.32对照组 24 774.90±132.07 650.60±70.46 320.20±33.13 125.73±18.38 97.43±8.57 79.60±16.5 t 0.942 -3.121 -3.714 -3.941 -6.591 -3.437 P 0.339 0.035 0.021 0.032 0.006 0.026
表2 治疗前后2组患者TBIL变化情况 μm ol/L
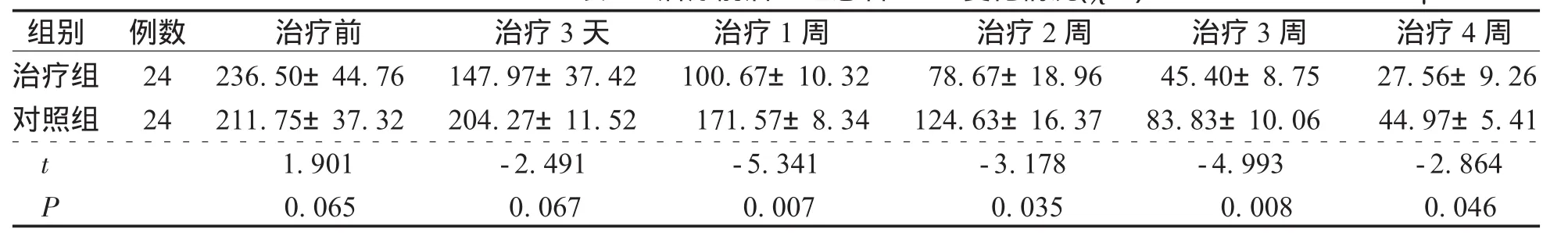
表2 治疗前后2组患者TBIL变化情况 μm ol/L
组别 例数 治疗前 治疗3天 治疗1周 治疗2周 治疗3周 治疗4周治疗组 24 236.50±44.76 147.97±37.42 100.67±10.32 78.67±18.96 45.40±8.75 27.56±9.26对照组 24 211.75±37.32 204.27±11.52 171.57±8.34 124.63±16.37 83.83±10.06 44.97±5.41 t 1.901 -2.491 -5.341 -3.178 -4.993 -2.864 P 0.065 0.067 0.007 0.035 0.008 0.046
由表1—2可以看出,2组患者治疗前A L T、T B I I比较无明显差异(P>0.0 5),治疗组患者治疗1、2、3、4周分别与治疗前比较A L T、T B I I均显著下降(P<0.0 5),治疗3天后治疗组患者A L T下降明显优于对照组(P<0.0 5);治疗组治疗3天T B I I与对照组比较无明显差异(P>0.0 5),可能与样本量少、激素治疗时间短有关。
3 讨论
引起肝功能损害的因素很多,多为甲~戊型嗜肝病毒引起的肝炎[2],其他原因有肝病和非肝脏的其他疾病,如感染、化学物质、酒精、代谢疾病、肿瘤、肝瘀血、自身免疫病等。任何病毒都可引起病毒性肝炎,偶尔可引起暴发性肝炎。除嗜肝病毒外,一些非嗜肝病毒如巨细胞病毒、E B病毒、单纯疱疹病毒、呼吸道病毒、柯萨奇病毒、埃可病毒等也可引起急性或慢性肝脏损害[3],可有黄疸和血清转氨酶升高,肝组织学改变常呈非特异性改变,不易与病毒性肝炎区别[4]。非嗜肝病毒引起的肝脏损害主要为炎症介质的大量释放,特别是肿瘤坏死因子(T N F)的大量释放导致肝细胞继发性坏死、毛细胆管内胆栓形成,使胆汁流出通路障碍及门脉区域毛细胆管障碍所致,以淤胆为主。糖皮质激素是目前治疗黄疸的常用药,尤其用于治疗胆汁淤积性黄疸。胆汁分泌可分为肝细胞水平和胆管水平两部分,各自通过相应的转运体完成胆汁分泌[5]。糖皮质激素消退黄疸的主要机制:减轻门脉区和毛细胆管的非特异性炎症,以利于胆汁的排泌;改善全身毒性反应,阻止抗原抗体复合物产生,减少肝细胞免疫损伤;减轻肝内胆汁淤积和肝细胞损害的程度;减少血红蛋白分解,减少胆红素生成[6]。但此类药物停药后黄疸反跳率高,要严格掌握适应证及疗程。本研究分析了4 8例非嗜肝病毒引起的急性肝损害的病因及肝功能异常情况,由单纯疱疹病毒、E B病毒、巨细胞病毒、柯萨奇病毒引起肝损害几率较高。本研究中患者临床症状如乏力、纳差、腹胀不严重,但黄疸程度不一。2组均在保护肝脏和改善肝炎的基本治疗基础上,治疗组应用糖皮质激素减轻肝内胆汁淤积,并早期选用还原性谷胱甘肽,复方甘草酸苷以保护肝脏和改善肝炎症状。研究发现糖皮质激素对非嗜肝病毒引起的急性肝炎伴高胆红素血症患者在退黄和改善临床症状等方面疗效确切,优于对照组。本研究显示使用糖皮质激素治疗高胆红素血症,治疗第3天D B I L即显著下降,此后,A L T、T B I L均逐渐下降,但与治疗第3天相比差异无统计学意义(P>0.0 5)。使用糖皮质激素治疗黄疸可采用氢化可的松2 0 0~3 0 0 m g/d静脉滴注,3天后,有效者改醋酸泼尼松口服3 0m g/d,逐渐减量直至病情好转。疗程2~4周不等。这样既可缩短病程,又避免或降低因大量应用糖皮质激素而引起水、钠潴留,诱发感染、消化性溃疡、血糖升高等不良反应,同时提高患者的依从性,减轻患者的心理压力。
[1]徐道振,病毒性肝炎临床实践[M].北京:人民卫生出版社,2006:91-94.
[2]中华医学会传染病与寄生虫病学及肝脏病学分会.病毒性肝炎防治方案[J].中华肝脏病杂志,2000,8(6):324-329.
[3]白文林,楼敏,许桂林,等.非常见肝炎病毒及其他原因致肝损害102例[J].人民军医,2008,51(3):170.
[4]王佑春,庄辉,张华远,等.血清学标志阴性的非甲~戊型肝炎的病原学研究[J].中华微生物和免疫学杂志,1999,19(2):109-112.
[5]陆伦根.胆汁淤积的发生机制和诊治策略[J].胃肠病学,2005,10(3):188-191.
[6]张绪清,聂青和.糖皮质激素在治疗霞型肝炎中的应用及评价[J].实用肝脏病杂志,2004,7(2):70-72.
Curative Observation on Treating Nonhepadnaciridae-induced Acute Icteric Hepatitis by Integrative Medicine
LI Xianglin,WEI Shifang,ZHANG Yueping,ZHANG Yuerong,WU Liyang,ZHOU Ning
Infectious Disease Department of the First People′s Hospital of Lanzhou City,Lanzhou 730050,China
Objective:To observe the influence of integrative medicine treatment on ALT and TBIL of the patients with nonhepadnaciridae-induced acute icteric hepatitis.Methods:All 48 patients with non A~E hepatitis were randomized into the treatment group and the control group.Both groups received the treatment of protecting liver including compound glycyrrhiz acid,the treatment group accepted glucocorticoid implosive therapy,the changes of ALT and TBIL were observed after treating for two to four weeks.Results:There were seven cases suffering from herpes simplex virus,25 cases with EB virus infection,eight cases with cytomegalovirus infection and eight cases with Coxsackie virus infection.The decrease of TBIL in the treatment group was more notable than that of the control group after treating in one week (P<0.05);the decrease of ALT in the treatment group was superior to that of the control group after treating for three days(P<0.05).Conclusion:Liver-protecting treatment such as compound glycyrrhiz acid combined with glucocorticoid implosive therapy could effectively alleviate cholestasis and accelerate the vanish of jaundice.
hepatitis;nonhepadnaciridae;etiology;hyperbilirubinemia;compound glycyrrhiz acid;glucocorticoid
R256.4
B
1004-6852(2014)05-0102-03
2013-08-27
李象霖(1965—),男,副主任医师。研究方向:肝脏疾病的诊治。

