剖宫产术中缩宫素应用策略的临床对比分析
杨淑引 陈伟红 金荷照
剖宫产术中缩宫素应用策略的临床对比分析
杨淑引陈伟红金荷照
【摘要】目的探讨缩宫素在剖宫产手术中防治产后出血的应用策略。 方法选择剖宫产手术150例,分成A、B两组,A组(72例):钳夹脐带时行子宫肌层注射缩宫素20 U(负荷剂量),随后继以40 U缩宫素缓慢静脉滴注;B组(78例):在钳夹脐带时仅以40 U缩宫素缓慢静脉滴注(无负荷剂量)。比较两组产妇术中血流动力学状况(收缩压、舒张压及心率)、子宫收缩情况、出血量、手术时间、缩宫素用量及不良反应(恶心、呕吐及头痛)的发生率。 结果两组产妇一般状况(年龄、体重、孕龄及孕次)均无统计学差异。A组产妇在给予负荷剂量缩宫素后出现子宫收缩明显加强(5~10 min)、心率增快(5~20min)、收缩压(5~15min)及舒张压(10~15min)下降(均P<0.05);A组缩宫素总用量增加(P<0.05)。两组产妇的手术持续时间、总出血量及术后并发症均无统计学差异(均P>0.05)。 结论剖宫产术中给予负荷剂量的缩宫素虽可提早子宫收缩时间,但对产妇转归无明显影响,反而可影响术中血流动力学平稳。无负荷剂量的缩宫素静脉输注可对产后出血起到相同的临床防治效果。
【关键词】缩宫素剖宫产不良反应血流动力学
产后出血是导致孕产妇死亡的主要原因,子宫收缩乏力是产后出血的主要因素。缩宫素可加强子宫收缩,迅速关闭子宫肌层创面的血窦,阻断血流,目前仍是治疗产后子宫收缩乏力的首选。然而缩宫素也有其固有的不良反应,其中包括抑制心肌收缩力、血管扩张和反射性心动过速等,进而影响血流动力学平稳,尤其在大剂量应用时则更为明显[1]。本研究拟探讨剖宫产手术中缩宫素的应用时机及剂量,以期为缩宫素在剖宫产术中的应用提供临床指导,现报道如下。
1 资料和方法
1.1一般资料在征得产妇及其家属同意后,选择我院妇产科2009-10—2012-02单胎、足月妊娠行剖宫产术的产妇150例,年龄21~42(27.6±5.8)岁;孕龄35~ 42(38.7±1.3)周。按随机数字表法将150例产妇分为两组:负荷剂量缩宫素组(A组)72例;对照组(B组)78例。两组产妇的一般情况(包括年龄、体重、孕龄及孕次)均无统计学差异(均P>0.05),见表1。本研究中剖宫产指征:头盆不称,产妇骨盆狭窄或畸形,产妇伴有严重妊高症,瘢痕子宫,胎盘早剥或前置胎盘。术前检查无明显心、肺疾病,无明显肝、肾功能损害。排除有精神、神经系统疾病史及椎管内麻醉禁忌证者。各组产妇均书面同意接受椎管内麻醉,并知晓手术及麻醉可能出现的相关并发症。
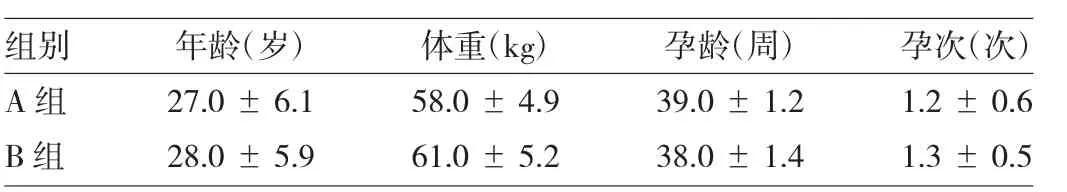
表1 两组产妇一般情况比较
1.2方法产妇在术前准备室常规开放外周静脉,未给予任何术前用药。入手术室后给予面罩吸氧(100%氧气:4L/min),常规心电监护(血压、心电图及指脉搏氧饱和度)。各组产妇入手术室后,在侧卧位下择L1~L2行硬膜外阻滞。待麻醉平面至T6时,行子宫下段剖宫产手术。在胎儿娩出,钳夹脐带时,A组:子宫肌层注射缩宫素20 U(负荷剂量),随后继以40 U缩宫素静脉滴注(溶于1 000ml 0.9%氯化钠溶液,滴速:40滴/ min,无负荷剂量);B组:不给予负荷剂量(静脉输入与A组等体积的0.9%氯化钠溶液作为对照),仅以40 U缩宫素缓慢静脉滴注(溶于1 000 ml 0.9%氯化钠溶液,滴速:40滴/min,无负荷剂量)。两组产妇术后如出现阴道大量出血,可增加缩宫素滴注速度,或给予静脉缓慢推注5U。如仍不能好转,则进行手术止血。
1.3观察指标在给予负荷剂量缩宫素前,记录3次生命体征取平均值作为用药前的基础值。记录在给予缩宫素负荷剂量后5、10、15、20、25及30min时的收缩压、舒张压及心率。记录心率加快(即:较基础值增加10次/ min以上者)及血压降低(即:较基础值下降超过20%以上者)的患者例数。同时,在以上各时间点时,利用盲法评估子宫收缩进行评分(0分为子宫较软,子宫收缩乏力;4分为子宫较硬,子宫收缩有力)。另外,记录手术持续时间、产妇术中及术后24 h总出血量、缩宫素总用量,恶心、呕吐及头痛等不良反应的发生例数。
1.4统计学处理采用GraphPad Prism 5.0统计软件,并将数据生成线图。测得计量资料采用表示,组间比较采用t检验,计数资料比较应用χ2检验。
2 结果
2.1两组子宫收缩评分比较与B组产妇相比,A组产妇在缩宫素给药后的5~10 min内子宫收缩评分明显增加(均P<0.05),其余各时间点均无统计学差异(均P>0.05)。详见图1。
2.2两组血压、心率的比较A组产妇在给药后的5~ 15min内收缩压较基础值明显降低(均P<0.05),见图2A;10和15 min时间点时舒张压明显降低(均P<0.05),见图2B;B组产妇收缩压及舒张压在各时间点的变化无统计学差异(P>0.05)。在缩宫素给药的20 min内,A组产妇的心率与基础值相比明显增加(均P<0.05),见图2C;B组产妇的心率变化不明显(P>0.05)。

图1 两组子宫收缩评分比较(与B组比较,*P<0.05)
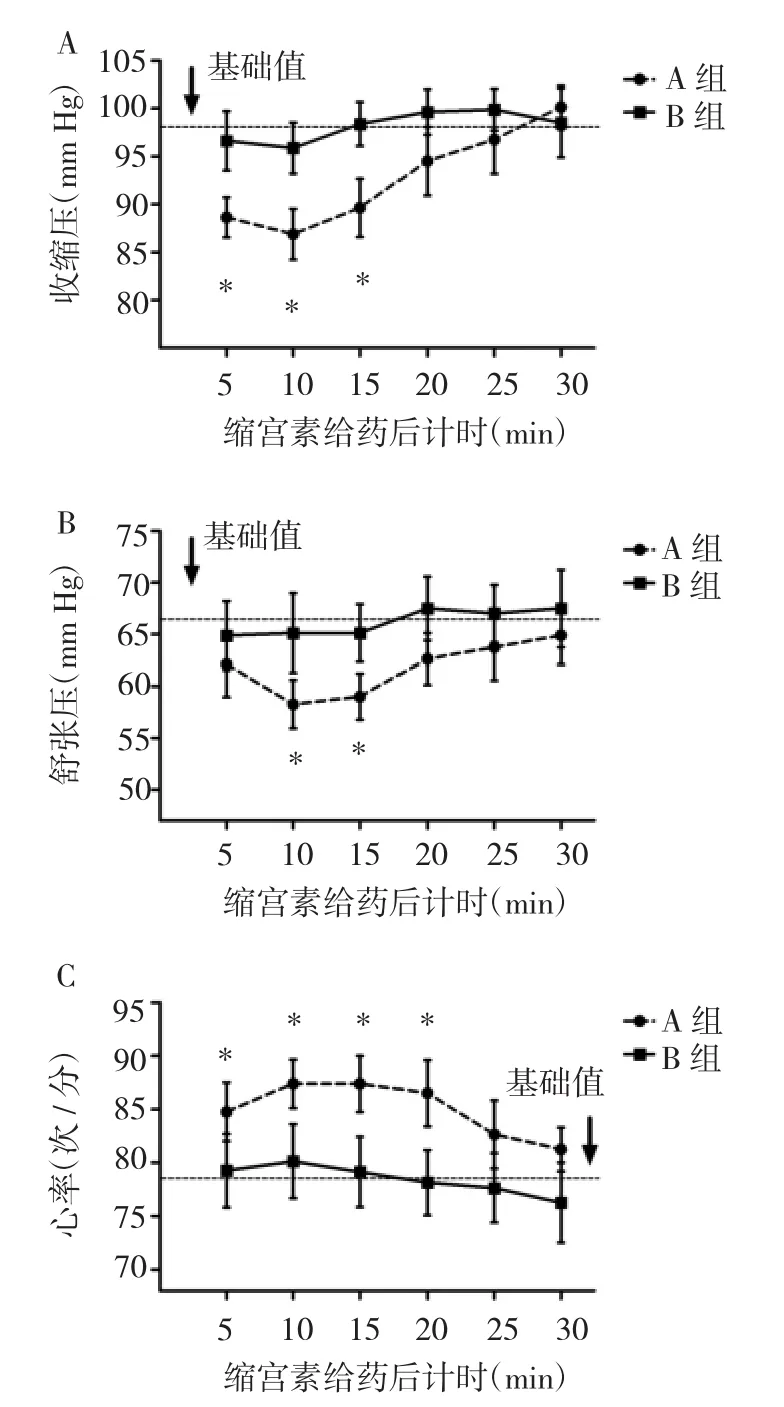
图2 两组血压、心率的比较(与B组比较,*P<0.05)
2.3两组术中血流动力学状况比较见表2。
由表2可见,A组出现心率加快和血压降低者较B组明显增多(均P<0.05)。
2.4两组产妇术中情况及术后并发症情况比较见表3。

表2 两组术中血流动力学状况比较[例(%)]
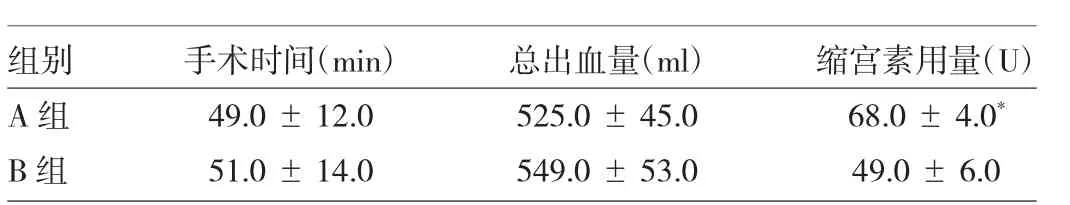
表3 两组产妇术中情况及术后并发症情况比较
由表3可见,与B组产妇相比,A组产妇的缩宫素总用量明显较多(P<0.05)。手术时间和出血量两组均无统计学差异(均P>0.05)。
2.5两组不良反应比较见表4。

表4 两组不良反应比较[例(%)]
由表4可见,两组产妇恶心、呕吐及头痛的发生率未见明显统计学差异(均P>0.05)。
按照以前的工艺要求,在运行中如发现变压器阀门破裂或者渗漏油,必须将变压器退出运行,把本体内的油放至需更换的阀门以下。如果是更换位于变压器底部的阀门,需放掉几乎全部油,再拆除组件(如风冷器、联管等)更换阀门。
3 讨论
缩宫素受体广泛分布于哺乳动物的子宫、乳腺、血管内皮、心肌及中枢神经系统。围生期应用缩宫素可通过与分布在子宫内的缩宫素受体结合,引起细胞内质网释放钙离子增加,促使子宫收缩,进而实现辅助分娩及抑制产后子宫出血的目的[2]。同时,缩宫素与分布在血管内皮细胞上的缩宫素受体结合时,可使血管内皮细胞NO释放增加、外周扩张血管,导致血压下降及反射性心动过速[3]。此外,大剂量的缩宫素还可直接抑制心肌收缩,降低心排量[4]。这些不良反应在硬膜外麻醉(该麻醉方式本身即可导致外周血管扩张、血压下降)及缩宫素大剂量负荷给药时则更加显著。
针对剖宫产术后的子宫收缩乏力性出血,临床处理时多采用不同剂量的缩宫素继以持续静脉滴注。然而缩宫素负荷剂量的给予策略则较为混乱,尤其在基层医院。本研究采取较常使用的20U子宫肌层注射作为对照,探讨了缩宫素负荷给药对术中血流动力学及术后转归的影响,结果发现:与未给予负荷剂量的产妇相比,缩宫素负荷给药虽可暂时加快产妇的子宫收缩(10min),但并不影响产妇术中及术后总出血量,反而可增加术中血压下降及心率增快的发生率。
英国及加拿大的用药指南建议在应对产后出血时,可采用5U缩宫素缓慢静脉注射[5-6]。近期有研究显示,对择期剖宫产术出现的产后出血,静脉注射2U缩宫素的临床效果要优于5U[7]。Butwick等[8]的研究发现更低剂量的缩宫素(0.5~3U)也可达到满意的临床效果。这些研究结果无疑对传统大剂量的缩宫素负荷给药提出了挑战。Jonsson等[9]的随机双盲研究发现,大剂量的缩宫素应用还与ST段压低及心肌缺血存在相关性:5U静脉注射时ST段压低的发生率为7.7%,而给予10U时的发生率则可高达21.6%。本研究中并未发现明显ST段异常,其原因可能是由于本研究采用子宫肌层注射的给药方式,使缩宫素血药浓度增加相对缓和。Balki等[10]的研究发现,大剂量给予外源性的缩宫素可降低缩宫素受体的敏感性。本研究发现,虽然传统用药组缩宫素的总用量明显增加,但两组产妇的总出血量并未见统计学差异,也提示过量的缩宫素可能导致缩宫素受体去敏感化。
总之,本研究结果提示:剖宫产术中给予负荷剂量的缩宫素虽可缩短子宫开始收缩的时间,但对降低产妇子宫收缩乏力性出血并无益处,反而可影响血流动力学稳定。因而依据本研究结果,提倡应对剖宫产术后出血时仅采用缩宫素持续静脉滴注,并不建议追加负荷剂量。
4 参考文献
[1]Clark S L,Simpson K R,Knox G E.Garite TJ Oxytocin:new perspectives on an old drug[J].Am J Obstet Gynecol,2009,200:35 e31-36.
[2]WeiS Q,Luo Z C,QiH P,et al.Fraser WD High-dose vs low-dose oxytocin for labor augmentation:a systematic review[J].Am J Obstet Gynecol,2010,203:296-304.
[3]Thomas J,Koh S,Cooper G.Haemodynamic effects of oxytocin given as iv bolus or infusion on women undergoing Caesarean section[J].Br J Anaesth,2007,98:116-119.
[5]National Collaborating Centre for Women's and Children's Health. Caesarean Section ClinicalGuideline[M].London:RoyalCollege of Obstetricians and Gynaecologists'Press,2004:11.
[6]Schuurmans N,MacKinnon C,Lane C,et al.Society of Obstetricians and Gynaecologists of Canada clinical practice guidelines: prevention and management of postpartum haemorrhage[J].J SOCG,2000,88:1-11.
[7]Sartain J,Barry J,Howat P,et al.Bryant MIntravenous oxytocin bolus of 2 units is superior to 5 units during elective Caesarean sec-tion[J].Br J Anaesth,2008,101:822-826.
[8]Butwick AJ,Coleman L,Cohen S E,et al.Minimum effective bolus dose of oxytocin during elective Caesarean delivery[J].Br J Anaesth,2010,104:338-343.
[9]Jonsson M,Hanson U,LidellC.Nordén-Lindeberg S STdepression at caesarean section and the relation to oxytocin dose[J]. BJOG:An InternationalJournalofObstetrics&Gynaecology,2010, 117:76-83.
[10]Balki M,Ronayne M,Davies S,et al.Minimum oxytocin dose requirement after cesarean delivery for labor arrest[J].Obstet Gynecol,2006,107:45-50.
(本文编辑:沈昱平)
收稿日期:(2013-10-24)
作者单位:311800诸暨市中医医院妇产科
Comparison of different oxytocin administration regimens in cesarean section
YANG Shuyin,CHEN Weihong,JIN Hezhao.Department of Obstetrics and Gynecology,Traditional Chinese Medical Hospital of Zhuji,Zhuji 311800,China
【 Abstract】 ObjectiveTo evaluate the efficacy of different oxytocin administration regimens in treatment or prevention of postpartum hemorrhage in cesarean section.MethodsOne hundred and fifty parturients undergoing elective cesarean section were randomly assigned to receive different oxytocin delivery regimes after umbilical cord clamping.Parturients in group A receive uterine myometrial injection of 20 U oxytocin as a loading dose followed by continuous intravenous infusion of 40U oxytocin; parturients in group B received continuous intravenous infusion of 40 U oxytocin only.Parameters of hemodynamics(heart rate, systolic and diastolic blood pressure),uterine tone,blood loss,duration of surgery,oxytocin requirements and side-effects(nausea,vomiting and headache)were assessed in both groups.ResultsDemographics and obstetric data including age,weight, gestational age and gravidity of two groups had no statistical differences.Parturients in group A had an initial stronger uterine contraction(5~10 min),and an increase of heart rate(5~20 min),but had a lower systolic(5~15 min)and diastolic blood pressure (10~15 min);and had an increase of oxytocin requirements(P<0.05).There were no significant differences in operative duration, total blood loss and side-effects between two groups(P>0.05).ConclusionAlthough loading dose of oxytocin triggers initial stronger uterine contraction,this regime does not improve outcomes,but has negative effects on hemodynamic stability.These results suggest that an oxytocin infusion may be adequate without the need for a loading dose.
【Key words】OxytocinCesarean sectionSide effectsHemodynamics

