强力负压引流及腋窝皮瓣点式缝合固定术在预防乳腺癌术后皮下积液中的意义
吴凤云 吴凤鹏 张东昌 王英楠
手术治疗是乳腺癌综合治疗的首选方法,术后创面区皮下积液是最常见的术后并发症之一。对于乳腺癌根治术的患者,皮下积液引流不畅将会影响切口的愈合,并延误后续的化疗及放疗进程,继而延长住院时间,增加患者的经济负担[1,2]。笔者在临床实践中发现,传统的双管负压引流+胸壁加压包扎技术虽然能够对降低其发生率产生一定效果,但因其原始压力较低且中间过程繁琐,故造成传导至皮瓣与胸壁间的负压过低,使皮瓣与创面不能较好的贴合,继而造成延缓愈合。本研究拟通过将自行设计的“强力负压引流装置+腋窝皮瓣点式缝合固定方法”与传统的“双管负压引流+胸壁加压包扎技术”进行比较,探讨“强力负压引流装置+腋窝皮瓣点式缝合固定方法”的疗效,为其应用于临床提供依据。
1 资料与方法
1.1 一般资料 对2008年6月至2013年6月在武警后勤学院附属医院及河北医科大学第四医院就诊的112例行乳腺癌手术的女性患者进行研究。所有患者均经病理证实为乳腺癌,年龄25~74岁,平均(49.2±7.3)岁;TNM分期:ⅡA期10例,ⅡB期56例,ⅢA期40例,ⅢB期6例;所有患者均无术前放化疗史,均无系统疾病史。
1.2 手术方式 行乳腺癌根治术患者21例,乳腺癌改良根治术患者91例。所有患者术中均以电刀游离皮瓣,乳腺癌根治术行患侧乳腺及胸大、小肌切除,同侧腋窝淋巴结清扫,乳腺癌改良根治术行患侧乳腺切除和同侧腋窝淋巴结清扫,保留胸大、小肌。
1.3 分组方式 采用随机分组的方法将112例乳腺癌患者分为试验组和对照组。试验组56例患者应用“强力负压引流装置+腋窝皮瓣点式缝合固定方法”;对照组56患者应用“双管负压引流+胸壁加压包扎技术”。
1.3.1 试验组操作方法:①置管:手术缝合皮肤前分别在腋下及胸骨旁各置外直径1.0 cm乳胶管1根,每管前段7 cm处剪3~4个侧孔。腋下管尖端置于腋静脉下方2 cm处,自腋中线创面最低位另戳口引出固定;胸骨旁管上端置于锁骨下窝水平,自锁骨中线近肋弓部另戳口引出固定;②重塑腋窝:将外展患侧上肢内收至贴近胸壁,术者手指顶压腋窝皮瓣,使之凹陷贴近腋窝深部,然后以7-0号丝线将此处皮瓣点式缝至腋窝深部胸壁肌肉及筋膜上,结扎时线结下垫2 cm×1 cm×1 cm小纱布块,以防线结处皮肤坏死。采用相同方法将腋下、胸大肌外侧缘上下方、横形切口外侧近背阔肌处皮瓣进行点式缝合,然后间断缝合主切口,将引流管接自制强力负压吸引瓶,将皮瓣下积液吸出,使皮瓣平整地紧贴胸壁,伤口常规敷料覆盖,胸壁不加压包扎。③强力负压引流装置制作:250 ml静脉用玻璃空瓶、一次性输血器、三通接头、20 ml注射器各1个,将上述器械序贯连接,以注射器抽出瓶中的空气适量,使呈负压状态,从而达到玻璃空瓶内负压状态,制成可控负压引流瓶后连接引流管,给予持续50~60 kPa负压引流。
1.3.2 对照组:腋窝及胸骨旁置管操作与实验组相同,然后用纱布揉成团将腋窝、锁骨下、胸骨旁和其他凹陷处进行填塞压迫,使皮肤与胸壁贴紧而消灭残腔,胸壁覆盖无菌棉垫,引流管接手风琴式负压引流器,然后胸部加压包扎。
1.4 检测指标 (1)对2组患者术毕至拔除引流管的时间进行记录,并进行组间比较;(2)对2组患者在术后置管时间内积液引流液量进行记录,并进行组间比较;(3)分别计算2组患者拔除引流管后,皮下积液的再发生率并进行比较;(4)分别计算2组患者术后皮瓣坏死发生率并进行比较。
1.5 统计学分析 应用SPSS 13.0统计软件,2组间术后积液引流量比较,以及拔除引流管所需时间的比较,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组导管留置时间以及术后总引流量的比较
实验组和对照组患者自手术结束至拔除引流管的时间分别为(5.73 ±1.15)d 和(7.64 ±2.04)d;试验组所用时间短于对照组(P<0.05);试验组和对照组患者自手术结束至拔除引流管时,所引流的积液量分别为(266.92 ±64.23)ml和(347.83 ±115.34)ml,试验组引流积液量少于对照组(P<0.05)。见表1。
表1 2组导管留置时间以及术后总引流量比较n=56,±s

表1 2组导管留置时间以及术后总引流量比较n=56,±s
组别 导管留置时间(d) 术后总引流量(ml)试验组5.73 ±1.15 266.92 ±64.23对照组 7.64 ±2.04 347.83 ±115.34 F值8.12 4.42 P值0.014 0.045
2.2 2组拔管后皮下积液发生率以及术后皮瓣坏死率的比较 试验组和对照组患者拔除引流管后,发生皮下积液的百分率分别为7.14%(4/56)和23.21%(13/56),试验组发生率明显少于对照组(P<0.05);试验组和对照组患者术后,发生皮瓣坏死的百分率分别为5.36%(3/56)和 8.93%(5/56),试验组与对照组间无统计学意义(P>0.05)。见表2。
3 讨论
乳腺癌手术后皮下积液是常见的并发症之一,其发生率可高达24% ~53%[3]。国外文献报告乳腺癌根治术后皮下积液率为15.5% ~35%[4,5]。造成乳腺癌术后皮下积液有多方面的原因[6],包括创面渗出、术后渗血、术后脂肪液化、大量淋巴液外渗、术后加压包扎强度过大、皮瓣坏死、周围血管淋巴管回流受阻、引流管位置不当等,另外患者自身的因素如老年肥胖者,尤其是合并有肝功能异常导致的凝血机制低下,糖尿病等慢性病者,是造成积液的另一种原因。引流不畅是造成皮下积液的最主要原因[7]。
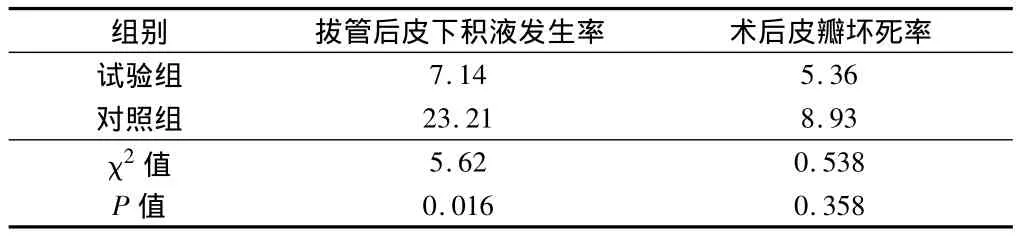
表2 2组拔管后皮下积液发生率以及术后皮瓣坏死率比较 n=56,%
电刀游离创面实质上是烧伤创面,其渗出高峰时间是术后48 ~72 h[8]。若不对患者采取引流措施,皮下积液发生率会超过95%[9,10]。传统低负压引流及胸部加压包扎能起到一定作用,但仍有较高皮下积液发生率,主要原因是传导到皮瓣与胸壁间的负压太低,一次性手风琴式负压吸引器最大负压为5.2 kPa,不能使皮瓣与创面很好地贴合,而且由于负压引流器的反弹性,其负压值不稳定。笔者自制强力负压装置,能产生50~60 kPa负压,连接引流管后,使皮瓣与胸壁间形成完全真空状态,皮瓣对创面的压迫、贴合,减少了创面的渗出,同时对产生的积液能随时吸出,减少了液体积聚。有学者认为,强力负压吸引一方面从创面吸走渗出,帮助创面建立液体平衡,同时清除坏死组织,为创面愈合提供了一个清洁湿润的环境[11,12]。对创面产生的机械性牵张力,使创面局部血流增加,创面血管内皮细胞、成纤维细胞、角质细胞增生活性增强,局部生长因子浓度增加。研究发现,许多很多生长因子如血小板衍化生长因子(PDGF)、血管内皮细胞生长因子(VEGF)、转化生长因子β(TGF-β)、胰岛素样生长因子-I(insulin-linked growth factor-Ⅰ,IGF-Ⅰ)等在创面愈合过程中发挥着重要作用,而负压吸引治疗从分子水平促进了这些因子的表达[12]。Coerper等[13]通过免疫组织化学分析发现,缺血损伤区内IGF-Ⅰ表达下降,细胞增殖减少,负压治疗后创面分泌物中IGF-Ⅰ表达增加,推测IGF-Ⅰ分泌有利于损伤修复。
腋窝、胸骨旁、锁骨下区是皮下积液的好发部位,皮下积液主要来源于淋巴液漏出[14]。因为上述区域是淋巴管密集区,手术清扫淋巴结不可避免造成淋巴管的损伤,同时这些区域皮瓣不易自然贴合于胸壁创面,处于悬浮状态,容易成为淋巴液的积聚区。基于此,笔者采用皮瓣点式缝合固定方法,将上述部位皮瓣缝合固定于胸壁,较对照组的纱布团填塞压迫更持久、更不易移位,加之强力负压持续吸引,使皮瓣与胸壁创面从术后第一时间即形成稳定、紧密贴合,不受皮肤皱折、外力及体位影响,负压吸引管可以适当延长,不影响患者下床活动。本研究数据显示,术后第1~3天创面引流量实验组较对照组稍多,但3天后试验组引流量明显减少,总引流量实验组明显少于对照组。说明此法在促进创面修复、减少创面渗出上更具优势,皮下积液可导致皮瓣漂浮,延长伤口愈合时间,可能诱发感染导致皮瓣坏死。本研究显示2组术后皮瓣坏死发生率并未有明显差异(P>0.05)。提示乳腺癌根治术后皮瓣坏死与皮下积液无明显关系。
综上所述,乳腺癌术后采用自制强力负压引流装置及腋窝皮瓣点式缝合固定方法,能有效降低皮下积液的发生率,其治疗效果理想,既经济又实用,适于临床推广应用。
1 Gupta R,Pate K,Varshney S,et al.A comparison of 5-day and 8-day drainage following mastectomy and axillary clearance.Eur J Surg Oncel,2001,27:26-30.
2 陈搏之,刘莉莉.非加压包扎双管负压引流在乳腺癌根治术中的应用.广东医学院学报,2007,25:653-654.
3 余立刚,张强,王建军,等.非加压包扎双管引流法在乳腺癌根治术中的应用.中国普通外科杂志,2001,10:435-437.
4 Woodworth PA,McBoyle MF,Helmer SD,et al.Seroma formation after breast cancer surgery:incidence and predicting factors.Am Surg,2000,66:444-450.
5 Atalay C,Yilmaz KB.The effect of transcutaneous electrical nerve stimulation on postmastectomy skin flap necrosis.Breast Cancer Res Treat,2009,117:611-614.
6 罗建红.双管负压引流在乳腺癌根治术中的应用研究.中国现代手术学杂志,2012,6:205-206.
7 Gupta R,Pate K,Varshney S,et al.A comparison of 5-day and 8-day drainage following mastectomy and axillary clearance.Eur J Surg Oncel,2001,27:26-30.
8 Jarman IH,Etchells TA,Martin JD,et al.An integrated framework for risk profiling of breast chancer patients following suigery.Artif Intell Med,2008,42:165-188.
9 Lurnachi F,Brandes AA,Burelli P,et al.Seroma prevention following axillary dissection in patients with breast cancer by using ultrasound scissors:a prospective clinical study.Eur J Surg Oncol,2012,30:526-530.
10 El Nakeeb A.Influence of fibrin glue on seroma formation after modified radical mastectomy:a prospective randomized study .Breast J,2009,15:671-672.
11 Sibbald RG,Mahoney J.The V.A.C.Therapy Canadian Consensus Group.A consensus report on the vacuum assisted closure in chronic,difficult-to-heal wounds.Ostomy Wound Manage,2003,49:52-66.
12 Oczenski W,Waldenberger F,Nehrer G,et al.Vacuum-assisted closure for the treatment of cervical and mediastinal necrotizing fasciitis.J Cardiothorac Vasc Anesth,2004,18:336-338.
13 Coerper S,Wanger S,Witte M,et al.Temporary expression pat-tern in wound secretions and peripheral wound biopsies.Zentralbl Chir,1999,124:78.
14 张晓锋.乳腺癌改良根治术后皮下积液的防治.临床和实验医学杂志,2009,8:116.

