短期胰岛素泵强化治疗对不同病程2型糖尿病胰腺β细胞功能的影响
林晓悦
(广东省东莞市虎门太平人民医院内分泌科,523900)
短期胰岛素泵强化治疗对不同病程2型糖尿病胰腺β细胞功能的影响
林晓悦
(广东省东莞市虎门太平人民医院内分泌科,523900)
目的 观察短期胰岛素泵强化治疗对不同病程2型糖尿病(T2DM)患者胰岛β细胞功能的影响。方法 收集T2DM患者183例,分为Ⅰ组(新诊断且未接受治疗的T2DM)60例、Ⅱ组(病程≤3年)60例及Ⅲ组(病程>3年)63例。所有患者均采用短期胰岛素泵强化治疗,比较治疗前后空腹血糖、餐后2 h血糖、C肽、β细胞功能指数(Homa-β)改善率、胰岛素抵抗指数(Homa-IR)改善率。结果 各组患者治疗后空腹血糖、餐后2 h血糖及空腹C肽均获得显著改善,与治疗前相比差异均有统计学意义(P均<0.05)。治疗后各组β细胞功能及胰岛素抵抗均获得显著改善,各组间Homa-β及Homa-IR改善率差异有统计学意义(P均<0.05)。结论 短期胰岛素泵强化治疗可以有效控制不同病程患者的血糖,并且对于β细胞恢复及逆转胰岛素抵抗具有一定作用;患者病程越短,上述作用越明显。因此,建议有条件的T2DM患者,尽早采用短期胰岛素泵强化治疗。
糖尿病;2型;胰岛素泵;β细胞;胰岛素抵抗;强化治疗
随着我国人们生活水平的提高,2型糖尿病(T2DM)的发病率呈逐年上升趋势,而且发病逐渐年轻化。T2DM是一种常见的慢性终身性疾病,如果血糖长期得不到有效控制,将导致多个靶器官损害,给患者及家庭带来沉重的医疗负担。T2DM传统的治疗思路是先予饮食控制及运动治疗,在此基础上使用磺脲类、双胍类、α葡萄糖胺酶抑制剂及胰岛素增敏剂等药物,如口服药物控制不佳才考虑应用胰岛素治疗。此模式虽然可以有效降低患者血糖水平,但是疗效有限,加之长期血糖控制不利,将会加重T2DM本身的胰岛素抵抗。因此,胰岛素泵的作用逐渐受到重视,是目前糖尿病治疗的焦点。胰岛素泵,作为胰岛素治疗强化的最佳手段,在平稳降糖的同时,能让部分接受治疗的患者,尤其是初始治疗的T2DM患者,在治疗后的相当一段时间内,仅通过饮食控制即可让血糖保持在令人满意的水平。因此,本研究旨在探讨短期胰岛素泵强化治疗对不同病程2型糖尿病患者胰岛β细胞功能的影响,以期为早期应用胰岛素泵治疗提供理论依据。
1 资料与方法
1.1 一般资料 选择2009—2013年我院收治的T2DM患者183例,诊断均符合1999年世界卫生组织(WHO)诊断标准,并排除存在重要脏器功能障碍、自身免疫性疾病及原发性胰腺疾病患者。本组患者男101例、女82例;年龄35~72岁,平均(53.2±18.6)岁。全部患者按照自然病程分为3组。①Ⅰ组:60例,均为新诊断的未接受治疗的T2DM患者。②Ⅱ组:60例,病程≤3年的T2DM患者。③Ⅲ组:63例,病程>3年的T2DM患者。各组患者性别、年龄差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 全部患者均采用胰岛素泵强化治疗,治疗期间停用降糖药物。根据治疗前患者血糖情况,按需设置胰岛素用量,分为每小时基础量和餐前冲击量,二者各占每日总量的50%[1]。治疗期间严格进行饮食管理,依据血糖监测结果调整胰岛素用量。以空腹血糖<6.5 mmol/L、餐后2 h血糖<8.0 mmol/L为达标值,血糖达标后维持治疗2周。
1.3 观察项目 常规检测糖尿病相关指标,包括空腹血糖、餐后2 h血糖、胰岛素及C肽水平。观察项目包括空腹血糖、餐后2 h血糖、C肽、β细胞功能指数(Homa-β)改善率、胰岛素抵抗指数(Homa-IR)改善率。计算公式如下:Homa-β=20×(空腹胰岛素/空腹血糖-3.5),Homa-β改善率=治疗前后Homa-β差值/治疗前Homa-β×100%;Homa-IR=空腹血糖×空腹胰岛素/22.5,Homa-IR改善率=治疗前后Homa-IR差值/治疗前Homa-IR×100%[2]。
1.4 统计分析 采用SPSS 13.0软件,计数资料以均数±标准差表示,组间比较采用t检验,校验水准α=0.05。
2 结果
各组患者治疗后空腹血弹、餐后2 h血糖及空腹C肽均获得显著改善,与治疗前相比差异均有统计学意义(P均<0.05)。治疗后各组β细胞功能及胰岛素抵抗均获得显著改善,各组间Homa-β及Homa-IR改善率差异有统计学意义(P均<0.05)。见表1。
3 讨论
T2DM是一种慢性代谢性疾病,发病中心环节为胰岛素抵抗和β细胞功能缺陷。其中,胰岛素抵抗贯穿于整个T2DM的自然病程,而β细胞功能逐渐衰竭是T2DM进展的直接原因。在确诊T2DM时,患者往往已经存在着β细胞功能下降,功能衰退已达50%,此后β细胞功能下降速度约为每年6%~8%。随着患者胰腺功能的衰竭,患者血糖逐渐升高,长期高血糖将会形成葡萄糖毒性。葡萄糖毒性的直接结果就是胰腺β细胞出现组织学损伤,形成恶性循环。因此,现在医学观点认为,应该尽早纠正患者的高血糖状态,最大限度减轻胰腺β细胞的损伤,最大程度逆转其功能[3]。
胰岛素泵可以模拟人体生理胰岛素分泌功能,既可以模拟基础分泌,也可以模拟餐后脉冲分泌,是一种理想的替代治疗手段[4]。通过胰岛素泵的治疗,理论上只要胰岛素用量合理,可以有效控制血糖。本研究共纳入T2DM患者183例,按其病程分为3组,观察胰岛素泵短期强化治疗对于不同病程患者胰腺β细胞功能的影响。研究结果显示,不同病程的T2DM患者均能从胰岛素泵治疗中获益,最直接的效果就是血糖得到了有效控制,无论是空腹血糖还是餐后2 h血糖,而且C肽分泌的量也呈增加趋势;再进一步的Homa-β和Homa-IR分析中,我们也发现各组患者均能明显受益,而这种获益在Ⅰ组患者,即新诊断且未接受治疗的T2DM患者中更具有优势。
因此我们认为,短期胰岛素泵强化治疗可以有效控制不同病程患者的血糖,并且对于β细胞恢复及逆转胰岛素抵抗具有一定作用;患者病程越短,上述作用越明显。建议有条件的T2DM患者,尽早采用短期胰岛素泵强化治疗,以期尽早解除葡萄糖毒性,最大限度地逆转β细胞功能。
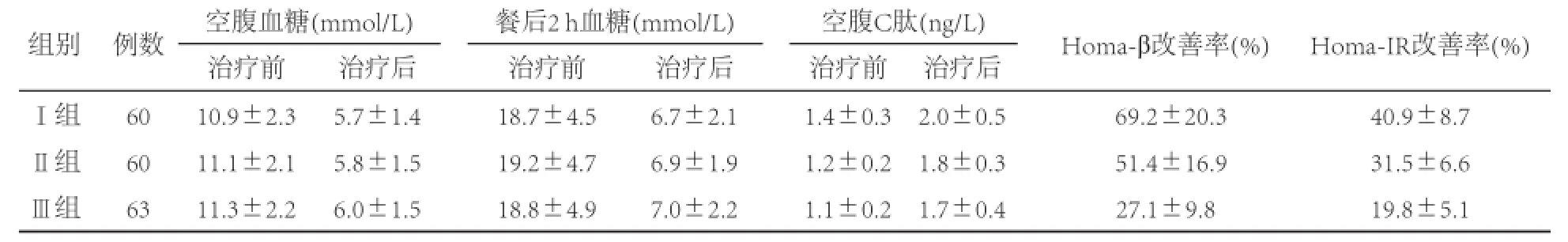
表1 各组患者治疗效果比较
[1] 杨坤,郭昆全.胰岛素泵快速控制新诊断2型糖尿病患者高血糖状态对胰岛β细胞功能的影响[J].中国糖尿病杂志,2006,14(6):446-447.
[2] 钟钻仪,侯淑芳.短期胰岛素泵治疗对不同病程2型糖尿病患者胰岛β细胞功能的影响[J].实用临床医学,2011,12(6):25-26,32.
[3] 刘海霞,孙丽萍,王秀军,等.短期胰岛素泵强化治疗对初诊2型糖尿病病人胰岛β细胞功能的影响[J].中国新药与临床杂志,2008,27(8):633-635.
The Influence of Short-term Intensive Treatment on Pancreatic Function by Insulin Pump to Type 2 Diabetes Mellitus with Different Course of Disease
Lin Xiaoyue
ObjectiveTo observe the influence of short-term intensive treatment on pancreatic function by insulin pump to Type 2 Diabetes Mellitus (T2DM) with different course of disease.Methods183 cases of T2DM were collected and divided into Group Ⅰ (60 cases, new diagnosed and without any treatment), Group Ⅱ (60 cases, course of disease≤3 years) and Group Ⅲ (63 cases, course of disease>3 years). All the patients accepted intensive treatment by insulin pump. We compared the fasting plasma glucose (FPG), 2-hour postprandial blood glucose (2 h PG), C-peptide, the improvement rate of Homa-β and Homa-IR.ResultsThe FPG, 2 h PG, C-peptide were improved in each group compared to those before the treatment (All P<0.05). The function of β cells and insulin resistance were improved in each group after the treatment with statistical significance (All P<0.05).ConclusionShort-term intensive treatment by insulin pump could improve the function of β cells and insulin resistance in pancreas. The patients with shorter course of disease could benefit more from it. So, we suggest that the patients with T2DM should accepted short-term intensive treatment by insulin pump if it is possible.
diabetes mellitus; Type 2; insulin pump; insulin resistance; intensive treatment
1672-7185(2014)12-0022-03
10.3969/j.issn.1672-7185.2014.12.013
2014-05-05)
R58
A

