欧洲高血压学会/欧洲心脏病学会:高血压管理指南(第三部分)
姚婧璠,杨骏,贾娇坤,滑蓉蓉,孙海欣,杨华俊,陈步星
5 治疗策略
5.1 生活方式改变 适当的生活方式改变是高血压预防的基础。这些改变对高血压的治疗也很重要,尽管采用了改变生活方式治疗,但不能因此延迟高危患者进行药物治疗。临床研究表明,有针对性地改变生活方式得到的降压效果,等同于单药治疗,尽管主要缺点是随着时间推移依从性降低,因此需要特殊行动来克服这一困难。适当的生活方式改变,能安全有效地延迟和预防非高血压受试者发生高血压,延迟或预防高血压1级患者药物治疗时间,有助于已经进行药物治疗的高血压患者进一步降压,从而减少降压药物的数量和剂量。除了降压作用,生活方式改变还有助于控制其他心血管疾病危险因素和临床状况。
已经证实以下所推荐的生活方式措施能降低血压:①限盐;②适度饮酒;③多食蔬菜、水果、低脂饮食以及其他种类食物;④减重并维持体重;⑤定期体育锻炼。此外,为了改善心血管风险,应强制戒烟,因为吸烟有急性加压效应,提高白天动态血压。
5.1.1 限盐 有证据表明盐摄入量与血压之间存在因果关系,过量的盐摄入可导致顽固性高血压。盐摄入与血压升高之间关联的机制包括细胞外容量增加,而且外周血管阻力增大,部分原因为交感神经激活。许多国家,通常盐的摄入量是9~12 g/d,研究显示,正常血压人群将盐摄入量降低至5 g/d可产生中度的降压作用(1~2 mmHg),对高血压患者可产生更显著的降压作用(4~5 mmHg)。因此普通人群每日推荐摄入5~6 g盐。限钠的作用在黑人、老年人、糖尿病、代谢综合征、慢性肾脏病患者中更显著,而且限盐可以减少降压药物使用数量和剂量。尽管高血压预防试验(Trials Of
Hypertension Prevention,TOHP)显示盐摄入量减少与较低心血管事件风险有关,但是减少食用盐对心血管疾病事件的作用仍不明确。总的来说,没有证据表明,将大量盐摄入降至中度盐摄入会产生危害。
对于个人而言,有效减少盐摄入是不容易实现的。建议应避免食物中加盐和摄入高盐食品。人群范围盐摄入量减少仍然是公众健康的首要问题,但需要食品行业、政府和公众的共同努力,因为盐消耗量的80%是“隐性盐”。据计算,减少面包生产工艺和加工肉类、奶酪、黄油、谷物所使用的盐,可以提高质量调整生命年(quality adjusted life year,QALY)。
5.1.2 适度饮酒 酒精摄入量与血压水平和高血压患病率呈线性关系。规律饮酒可使接受治疗的高血压患者的血压升高。适度饮酒也许不会造成伤害,但是过度饮酒与血压升高和卒中风险增加相关。高血压预防和治疗研究(Prevention And Treatment of Hypertension Study,PATHS)证实减少饮酒对血压的作用。6个月后干预组降压1.2/0.7 mmHg,明显高于对照组。目前还没有一项专门设计用于评估减少酒精摄入量对于心血管终点事件影响的研究。男性高血压患者每日酒精摄入量不应超过20~30 g,女性不超过10~20 g,每周酒精摄入量男性不超过140 g,女性不超过80 g。
5.1.3 其他膳食改变 应建议高血压患者多吃蔬菜、低脂乳制品、可溶性食用纤维、全麦和植物蛋白,减少饱和脂肪和胆固醇的摄入。也建议食用新鲜水果,但是超重患者应谨慎,因为有时高碳水化合物成分可能会促使其体重增加。地中海饮食,近年来引起人们很大的兴趣。大量研究和荟萃分析报道了地中海饮食对心血管的保护作用。建议高血压患者每周至少应进食2次鱼类,每日应进食300~400 g的水果和蔬菜。与脱脂牛奶相比,豆奶似乎可以降低血压。调整饮食应与其他生活方式的改变相伴随。在血压增高的患者中,与单纯预防高血压饮食疗法(Dietary Approaches to Stop Hypertension,DASH)饮食相比,DASH饮食联合运动和减轻体重更易对血压和左心室体积(left ventricular mass,LVM)产生较大降幅。关于咖啡的摄入,最近一项系统综述发现,现有大多数研究(10项随机对照试验和5项队列研究)结果不足以给出明确的推荐意见,即支持或反对饮用咖啡与高血压有关。
5.1.4 减轻体重 高血压与超重密切相关,减轻体重将伴随血压降低。在一项荟萃分析中,体重减轻5.1 kg可使收缩压(systolic blood pressure,SBP)和舒张压(diastolic blood pressure,DBP)分别平均下降4.4 mmHg和3.6 mmHg。对于超重和肥胖的高血压患者推
荐减轻体重用于控制危险因素,但是对于他们中的大多数患者维持稳定体重可能是一个合理的目标。对于已经确定患有心血管疾病的患者,观察数据表明减轻体重预后不良,对于老年人也是如此。对非高血压人群推荐保持健康的体重[体重指数(body mass index,BMI)大约为25 kg/m2]和腰围(男性<102 cm,女性<88 cm)可以预防发生高血压,对高血压患者可以降低血压。然而,值得注意的是,基于两项大型前瞻性人群研究结果的荟萃分析,最佳BMI值并不明确。前瞻性研究推断BMI在22.5~25 kg/m2时死亡率最低,而最新的荟萃分析认为超重患者的死亡率最低。减轻体重可改善降压药物的疗效,降低心血管疾病风险。减轻体重应采用多种方法,包括合理饮食和规律运动。减轻体重项目很可能会不成功,其对血压的影响也可能会被高估。此外,短期结果通常不能得到长期维持。一篇对糖尿病患者的系统综述认为1~5年后体重平均下降1.7 kg。对“糖尿病前期”患者,进行合理饮食和体育锻炼的联合干预,1年后可减轻体重2.8 kg,2年后可再减轻2.6 kg,虽然减轻体重并不明显,但对于防止糖尿病的发生有足够的保护作用。根据糖尿病健康行动(Action for Health in Diabetes,AHEAD)研究,对于2型糖尿病患者,刻意减轻体重并没有减少心血管事件,因此对危险因素的总体控制可能较减轻体重本身更重要。减肥药也可以促进减轻体重,如奥利司他,通过减肥手术以更大程度地减轻体重,在极度肥胖患者中似乎可以降低心血管风险。详细内容可见欧洲高血压学会(European Society of Hypertension,ESH)和欧洲肥胖研究协会最近的文件。
5.1.5 规律体育锻炼 流行病学研究表明,规律的有氧运动可能对预防和治疗高血压有益,并降低心血管风险和死亡率。一项对随机对照试验的荟萃分析显示,有氧耐力训练总体上能使静息SBP和DBP降低3.0/2.4 mmHg,而对于高血压患者甚至可降低6.9/4.9mmHg。队列研究显示即使是短期低强度规律体育运动也与死亡率下降20%相关,而且在可测定的体能活动中也看到了类似情况。应建议高血压患者每日参加至少30 min中等强度的有氧运动(步行、慢跑、骑车或游泳),每周5~7 d。有氧间歇训练也被证实可以降低血压。关于其他运动类型对血压的影响,如最近正在对等距阻力训练(非运动性肌肉力量训练)和动态阻力运动(运动性力量训练)进行回顾性评估。动态阻力训练可显著降低血压并改善其他代谢指标,建议每周进行2~3 d阻力训练。鉴于仅有几项研究的数据,等距阻力训练并未被推荐。
5.1.6 戒烟 吸烟是动脉粥样硬化性心血管疾病的主要危险因素。尽管吸烟率在大多数欧洲国家有所下降(一项法定禁烟令起到作用),但是在许多地区和不同年龄组人群中仍很常见,部分原因是由于在戒烟教育上的不对等。也有证据证实了被动吸烟对健康的不良影响。吸烟可导致血压和心率的急性升高,这种情况在吸完1根香烟后可持续15 min以上,这是交感神经在中枢水平和神经末梢受刺激的结果。有研究认为血浆中儿茶酚胺和血压的平行变化及压力反射的受损,与吸烟有关。应用动态血压监测(ambulatory blood pressure monitoring,ABPM)的研究表明,血压正常吸烟者和未治疗的高血压吸烟者的日常血压较非吸烟者高。已有研究报道,吸烟对诊室血压无长期影响,戒烟不能降低诊室血压。除了对血压的影响,吸烟还是一个强效心血管危险因素,戒烟很可能是唯一最有效的预防心血管疾病[包括卒中、心肌梗死和周围动脉疾病(peripheral artery disease,PAD)]的生活方式改善措施。因此应对每位患者在就诊时应明确其吸烟状态,并劝告高血压吸烟者戒烟。
即使是积极自动戒烟的患者,在戒烟后1年也仅有20%~30%的患者可以成功戒烟。必要时可考虑使用戒烟药物,如尼古丁替代疗法,安非他酮或伐尼克兰。对36项试验进行的荟萃分析,比较了使用安非他酮与对照组的长期戒烟率,结果显示安非他酮组的相对成功率为1.69(1.53~1.85),而在尼古丁替代疗法中添加安非他酮的附加作用证据不足。尼古丁受体部分激动剂伐尼克兰获益略优于尼古丁替代疗法和安非他酮,但是美国食品和药品监督管理局(Food and Drug Administration,FDA)最近对于伐尼克兰的安全性发出警告(http://www.fda.gov/Drugs/DrugSafety/ucm330367.htm)。尽管这些药物在临床试验中表现出疗效,但由于它们的不良反应、禁忌证、认可度低、价格高以及在许多国家不能报销,导致它们使用不足。在与尼古丁成瘾斗争过程中,预防复发是基础,但针对该问题的研究不充分并且现有证据令人失望。现有支持应用任何一种特殊行为干预措施的证据不足;期待来自聚焦在辨识和解决诱惑情况的干预措施,以及指导患者改变行为的策略(如动机访谈)的某些阳性结果。延长伐尼克兰治疗可预防复发,但目前没有用尼古丁替代治疗进行延长治疗的研究。
5.1.7 关于采用生活方式改变推荐意见的总结在所有高血压患者中推荐以下生活方式改变措施,以降低血压和(或)减少心血管危险因素的数量(表19)。
5.2 药物治疗
5.2.1 降压药物的选择 2003版和2007版欧洲高血压学会/欧洲心脏病学会(European Society of Hypertension/European Society of Cardiology,ESH/ESC)指南回顾了大量降压治疗的随机试验,并分析降压治疗的主要获益是降低血压本身,而且大部分独立于所使用的药物。尽管Meta分析偶尔显示,对于某些结果而言,一类药物优于另一类药,但这在很大程度上取决于试验的选择偏好,现有最大的荟萃分析并没有显示出不同药物种类间的相关临床差异。因此,当前指南再次确认了利尿剂(包括噻嗪、氯噻酮和吲达帕胺)、β受体阻滞剂、钙离子拮抗剂、血管紧张素转换酶(angiotensin-converting enzyme,ACE)抑制剂和血管紧张素受体拮抗剂,无论是单独用药或某些药物联合治疗,均适用于降压初始和维持治疗。然而,最近已有人提出某些治疗问题,讨论如下。

表19 采用的改善生活方式的总结
5.2.1.1 β受体阻滞剂 为何β受体阻滞剂被继续作为降压治疗可能选择的原因,一些指南对此论述不一,2007版ESH/ESC指南对此有所总结,2009再评估文件对此问题加以讨论。尽管认识到证据质量偏低,但一项Cochrane Meta分析(实际上用相同亚组再现了2006年的Meta分析)报告,β受体阻滞剂在某些转归方面有可能劣于(但不是所有药物)其他种类药物。尤其是在总死亡率和心血管事件方面β受体阻滞剂较钙离子拮抗剂[不是利尿剂和肾素-血管紧张素系统(renin-angiotensin system,RAS)阻断剂]发生率高,在预防卒中方面β受体阻滞剂弱于钙离子拮抗剂和RAS阻断剂,在预防冠状动脉性疾病(coronary heart disease,CHD)方面β受体阻滞剂与钙离子拮抗剂、RAS阻断剂和利尿剂效果相等。在另一方面,Law等进行的大型Meta分析显示,β受体阻滞剂初始治疗:①在预防冠脉预后转归方面与其他主要类别的降压药同样有效;②对于新近发生的心肌梗死和心力衰竭的患者,其预防心血管事件极为有效。在降压治疗试验协作组的Meta分析也报告了应用β受体阻滞剂和(或)利尿剂或两者联合治疗与其他类别药物相比,心血管转归发生率相似。
β受体阻滞剂在预防卒中方面的功效略差,归因于其降低中心SBP和脉压的能力较小。然而,ACE抑制剂预防卒中的效果也较差,尽管这些药物已被报告其降低中心血压的效果优于β受体阻滞剂。β受体阻滞剂还表现出:①副作用更多(尽管在双盲试验中与其他药物的差别并不明显);②在逆转或延迟器官损害[如左心室肥大(left ventricular hypertrophy,LVH)、颈动脉内膜-中膜厚度(intimamedia thickness,IMT)、主动脉僵硬和小动脉重塑]方面的效果略差于RAS阻断剂和钙离子拮抗剂。此外,β受体阻滞剂有增加体重的倾向,特别是与利尿剂联用时,在易感患者中可诱发新发糖尿病。这种现象可能因下列事实而过度强调,所有试验分析限制于无糖尿病或葡萄糖<7.0 mmol/L的患者,因此忽略这样的事实,许多在基线时确诊为糖尿病的患者并没有在试验结束时再次确认这一诊断,因此显然降低了治疗诱发糖尿病的权重,并对上述分析中所用的糖尿病定义精确度提出质疑。传统β受体阻滞剂的某些局限性似乎未能被某些具有血管扩张重要的β受体阻滞剂所共有,如塞利洛尔、卡维地洛和比索洛尔(这些药如今在临床广泛使用),其降低中心脉压和减轻主动脉僵硬方面优于阿替洛尔或美托洛尔,并对胰岛素敏感性的影响小于美托洛尔。最近已有研究显示,与安慰剂相比,奈比洛尔以及在联合利尿剂时并未使葡萄糖耐量恶化。卡维地洛和奈比洛尔已在心力衰竭的随机对照试验中得到有利的验证,但在动脉性高血压方面的作用尚未被证实。最后,最近已有研究报道,β受体阻滞剂并不增加甚至还减少慢性阻塞性肺疾病患者病情恶化的危险,且可以减少慢性阻塞性肺疾病患者的死亡率。
5.2.1.2 利尿剂 至少从1977年第1次国家联合委员会(Joint National Committee,JNC)报告和1978年第1次世界卫生组织(World Health Organization,WHO)报告以来,利尿剂一直是降压治疗的基础,2003年在JNC-7和WHO/国际高血压学会指南中均被作为初始治疗的唯一首选药。噻嗪类利尿剂的广泛使用应考虑到在对联合降压治疗预防收缩期高血压患者心血管事件研究(Avoiding Cardiovascular Events in Combination Therapy in Patients Living with Systolic Hypertension,ACCOMPLISH)中观察到的结果,利尿剂联合一种ACE抑制剂在减少心血管事件效果方面劣于同一种ACE抑制剂联合钙离子拮抗剂。关于ACCOMPLISH的有趣发现将在5.2.2中讨论,但需要重复试验加以明确,因为没有其他随机试验能够证实钙离子拮抗剂优于利尿剂。因此,ACCOMPLISH所提供的证据似乎并具有足够权重来排除利尿剂作为一线治疗药物。
应该优选使用像氯噻酮或吲哒帕胺类利尿剂,而不是传统噻嗪类利尿剂(如氢氯噻嗪),也一直在争论中。关于“小剂量氢氯噻嗪作为初始治疗对临床转归有益作用的证据有限”的声明,并没有发现有证据展开更广泛评估支持。声称氢氯噻嗪降低动态血压的能力较其他药物小,减少转归较氯噻酮小的Meta分析,仅限于有限的试验,而且不包括对不同利尿剂的比较研究(目前没有大型随机研究)。在多重危险因素干预试验(Multiple Risk Factor Intervention Trial,MRFIT)中,氯噻酮和氢氯噻嗪没有经过随机分配进行比较,而且总体上,氯噻酮所用的剂量大于氢氯噻嗪。因此,不能给出支持某种特殊利尿剂的推荐意见。
已经发现螺内酯对心力衰竭有获益作用,尽管从未在高血压随机对照试验中得到验证,但已经可以作为三线或四线用药(详见6.14),并有助于治疗未检出的原发性醛固酮增多症病例。依普利酮也显示出对心力衰竭具有保护作用,可以作为螺内酯的替代用药。
5.2.1.3 钙离子拮抗剂 对怀疑钙离子拮抗剂可引起过多冠状动脉事件的同一批作者,对钙离子拮抗剂进行了澄清。某些荟萃分析表明,这些药物对预防卒中方面略更有效,尽管还不清楚该结论是否归因于对脑循环的特殊保护作用或是因为这类药物控制血压略胜一筹或更始终如一。有关钙离子拮抗剂预防早期心力衰竭的效果是否弱于利尿剂、β受体阻滞剂和ACE抑制剂,仍在讨论中。现有最大规模的Meta分析显示,与安慰剂相比,钙离子拮抗剂可减少20%新发心力衰竭,但是当与利尿剂、β受体阻滞剂和ACE抑制剂相比时,钙离子拮抗剂减少心力衰竭的幅度相对下降约20%(意味着减少了19%,而不是24%)。钙离子拮抗剂对预防心力衰竭发作的效果较差也可能是由于试验指向该结论的试验设计问题,因为随机至钙离子拮抗剂组的患者需要防止或撤除治疗心力衰竭时必不可少的药物如利尿剂、β受体阻滞剂和ACE抑制剂。事实上,在所有设计准许或开具同时使用利尿剂、β受体阻滞剂或ACE抑制剂处方的试验中,钙离子拮抗剂预防心力衰竭方面并不劣于对比治疗法。在几项对照试验中已经显示,钙离子拮抗剂在延缓颈动脉粥样硬化进展、减少LVH方面优于β受体阻滞剂(详见6.11.4和6.12.1)。
5.2.1.4 血管紧张素转换酶抑制剂和血管紧张素受体拮抗剂 这两类药物是降压治疗中应用最广泛的药物。一些Meta分析已经表明ACE抑制剂在预防卒中方面可能不如其他类降压药,而血管紧张素受体拮抗剂在预防心肌梗死和全因死亡率方面可能劣于ACE抑制剂。这些Meta分析所提出的假说已经被大型持续单用替米沙坦及联用雷米普利的全球性终点试验(ONgoing Telmisartan Alone and in Combination with Ramipril Global Endpoint Trial,ONTARGET)的结果所动摇,该研究直接比较ACE抑制剂雷米普利和血管紧张素受体拮抗剂替米沙坦疗效的转归情况(详见5.2.2.2)。ONTARGET已显示在主要心脏转归、卒中和全因死亡率方面,替米沙坦在统计学上不劣于雷米普利。ONTARGET也反驳了关于替米沙坦的过氧化物酶体增生物激活受体(peroxisome proliferator activated receptor,PPAR)活性可使该复合物在预防和延迟糖尿病发生方面更有效的假说:ONTARGET中替米沙坦和雷米普利在新发糖尿病发生率方面差异无显著性。
最近提出了血管紧张素受体拮抗剂与癌症发病相关联的假说。一项更大规模的Meta分析,包括研究此类主要复合物的所有主要随机试验,随后已发现,没有增加癌症发病率的证据,也没有来自机械论观点的证据。在ACE抑制剂和血管紧张素受体阻滞剂众所周知的从属特性中,它们在减少蛋白尿(详见6.9)和改善慢性心力衰竭转归方面具有独特作用(详见6.11.2)。
5.2.1.5 肾素抑制剂 阿利吉仑是一种在其激活位点上的肾素直接抑制剂,目前可以单用,也可以与其他降压药联合使用治疗高血压。到目前为止,现有证据显示,单独使用阿利吉仑可降低年轻和老年高血压患者的SBP以及DBP;当与噻嗪类利尿剂、其他位点的RAS阻滞剂或钙离子拮抗剂联合使用时,其降压效果更大;而且在联合治疗中延长给药时间可产生获益:①无临床症状的器官损害,如尿蛋白排泄;②心力衰竭预后生物标志物,如B型钠尿肽。
目前还没有关于阿利吉仑对高血压的心血管或肾脏疾病和致死性事件作用的试验。一项对糖尿病患者展开的大规模试验,2型糖尿病患者应用心肾终点的阿利吉仑治疗试验(ALiskiren Trial in Type 2 Diabetes Using Cardio-Renal Endpoints,ALTITUDE),在一种RAS阻滞剂基础上给予阿利吉仑,最近该试验已被终止,因为在心血管疾病和肾脏事件高危因素的患者中,不良反应、肾脏并发症[终末期肾病(end-stage renal disease,ESRD)或肾脏死亡]、高钾血症和低血压的发生率较高。因此,该治疗策略在这些特殊情况下被禁用,这与来自ONTARGET试验中有关ACE抑制剂与血管紧张素受体拮抗剂联合应用的禁忌证类似(详见5.2.2)。另一项大规模试验,阿利吉仑预防老年人主要心血管事件的随机对照试验(A Randomized Controlled Trial of Aliskiren in the Prevention of Major Cardiovascular Events in Elderly People,APOLLO),其中阿利吉仑被单独使用或分别与噻嗪类利尿剂、钙离子拮抗剂联合应用,该试验已被叫停,尽管没有证据表明阿利吉仑治疗组存在不利的重点事件。近期人们不会期待基于阿吉利仑、有硬终点的降压试验。最近研究已显示,在心力衰竭标准治疗中增加阿利吉仑,对死亡率和住院不产生获益。
5.2.1.6 其他降压药 具有中枢作用的药物和α受体阻滞剂也是有效的降压药物。如今它们最常用于多种药物的联合治疗。在盎格鲁-斯堪的纳维亚心脏转归试验(Anglo-Scandinavian Cardiac Outcomes Trial,ASCOT)中,α受体阻滞剂多沙唑嗪已被作为有效的三线治疗药。这部分内容将在顽固性高血压部分予以进一步讨论(6.14)。
5.2.1.7 降压药物与随访期间血压的变异性最近引起人们注意的是,降压治疗期间个体随访期间血压变异性与高危患者心血管事件(特别是卒中)发病率之间的关联性。在冠状动脉性高血压患者中,随访期间血压控制的一致性与较低心血管疾病发病率和死亡率相关,并独立于平均血压水平。然而,在欧洲拉西地平治疗动脉粥样硬化研究(European Lacidipine Study on Atherosclerosis,ELSA)中,对于轻度高血压、低心血管风险患者,平均治疗血压而不是随访期间血压变异性,能预测颈动脉粥样硬化进展和心血管事件发病率。因此,与获得长期平均血压水平相比,经治疗个体的随访期间血压变异性的临床重要性还未得到无可争辩的证实。
ASCOT试验分析表明,一种钙离子拮抗剂与一种ACE抑制剂联用治疗时随访期间的血压变异性有可能低于一种β受体阻滞剂和一种利尿剂联用时的血压变异性。此外,根据对几项试验的Meta分析,已得出在使用β受体阻滞剂的患者随访期间血压变异性较使用其他种类药物的患者中更明显这一结论。然而,随访期间血压变异性的背后原因还不清楚,它是否真的受药理学驱使,或是一个治疗依从性的标志物。同时,上述提到的Meta分析基于以个体间血压变异性(例如在全组患者中治疗对血压作用的范围)而不是个体内变异性的结果。根据个体间血压变异性代替个体内血压变异性,将降压药物分类为血压变异性较大类或较小类,或者分为血压控制较一致或较不一致类,似乎是不合理的,因为已有研究报道这两种测量方法间存在偏差。而且,尽管具有任何可能的相关性,但两类变异性不可能检测出同一现象。实际上,在新的大规模试验对个体内随访期间血压变异性进行分析以前,个体间随访期间血压变异性不应作为降压药物的选择标准。然而,这仍然是未来研究的一个有趣主题。
5.2.1.8 降压药物是否应按选择的顺序进行排序? 一旦同意这种观点:①降压治疗获益的主要机制是降压本身;②不同药物对不同原因转归的影响相似或仅有微小差别;③特定患者的转归类型是不可预测的;④所有降压药都有其优点,但同时也有禁忌证(表20),很显然,对一般降压药物的使用进行任何一种通用药排序,都不是基于循证依据。特别工作小组决定采用在具体情况下考虑使用的药物,证实(做了很小的改变)了2007ESH/ESC指南所发布的表格,而不是沉迷于一种通用排序,依据的事实是:某些类别的药物已被优先用于具体情况下的试验,或已经显示出在特殊类型器官损害中的疗效较好(见Mancia等提供的详细证据)(表21)。然而,目前没有证据表明应根据年龄和性别做出不同的用药选择(除了对育
龄妇女使用RAS阻滞剂应谨慎,因其有致畸作用)。在任何情况下,医师都应注意药物的不良反应,即使这些不良反应具有主观性,因为它们是患者治疗依从性有力的决定因素。如果有必要的话,应结合疗效与耐药性调整用药或改变剂量。
5.2.2 单药治疗与联合治疗
5.2.2.1 两种治疗方法的优缺点 2007版ESH/ESC指南强调,无论选择何种降压药,单药治疗仅能有效降低少量高血压患者的血压,而且大部分患者需要至少两种降压药的联合治疗才能实现血压控制目标。因此,现在的问题不是联合治疗是否有用,而是联合治疗是否都应在尝试单药治疗后展开,以及是否及何时联合治疗可能作为初始治疗方法。
单药作为初始治疗的显著优点是,采用单一药物,因此能够将疗效和不良反应都归因于
该药物。缺点是,当使用一种单药治疗无效或疗效不足时,发现备选单药疗效更好或更易耐药,有可能是一个痛苦的选择过程,因其将降低患者的依从性。此外,一项纳入超过40项研究的Meta分析显示,任意两类降压药物联合治疗,其降压幅度高于增加单药剂量所至的降压幅度。初始联合治疗的优点是,对大量患者会产生立竿见影的反应(高危患者的潜在获益),使血压较高的患者达到目标血压的可能性更大,以及多种治疗改变而影响患者依从性的可能性较低。的确,最近一项调查显示,联合治疗患者的脱落率低于任何一种单药治疗的患者。其他优点包括,不同种类药物之间的生理学和药理学协同作用,不仅证明了可以更大地降低血压,可能引起的副作用更少,而且可能提供大于单药产生的获益。初始联合治疗的缺点主要是其中一种药物可能无效。
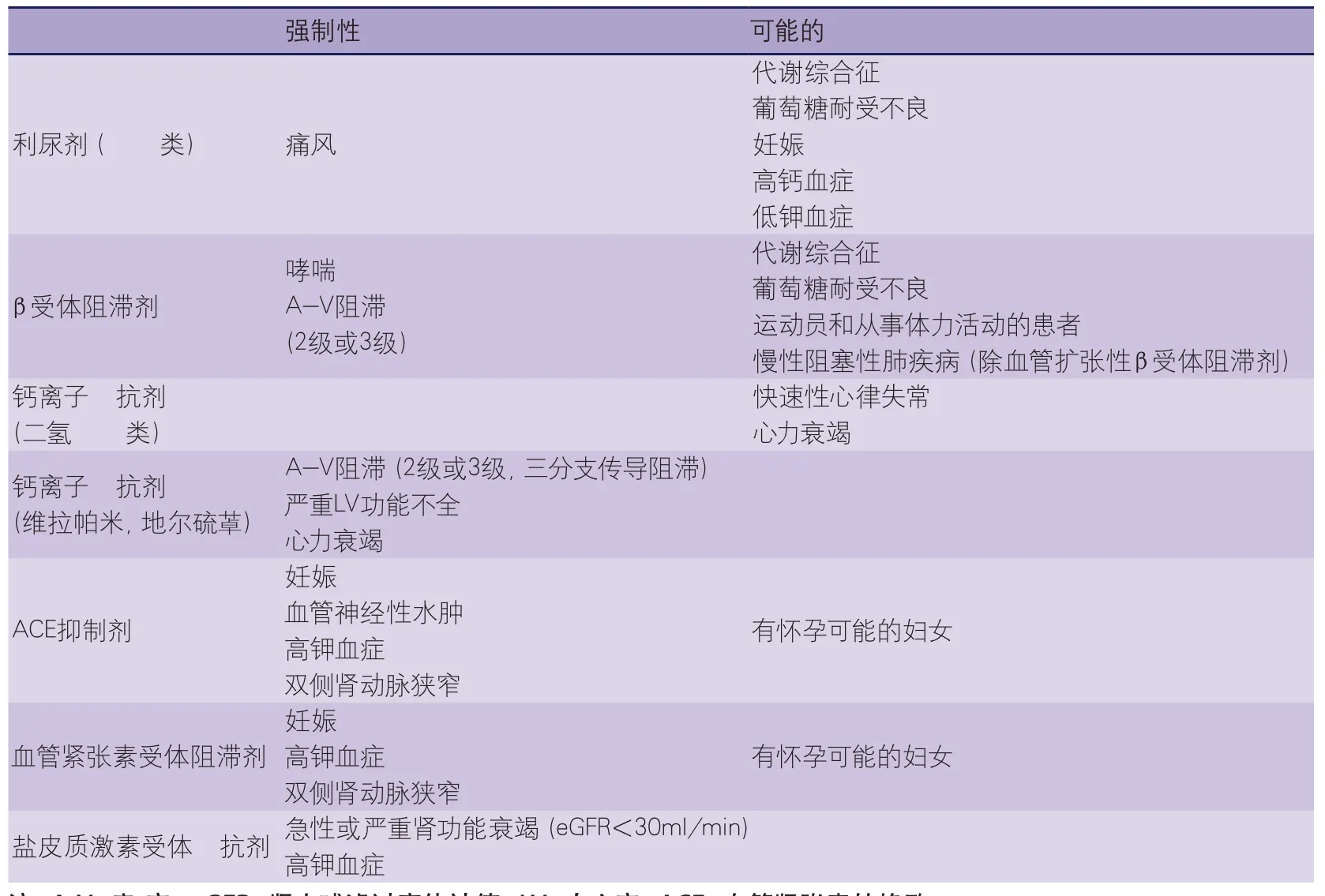
表20 降压药使用的强制性和可能的禁忌证药物
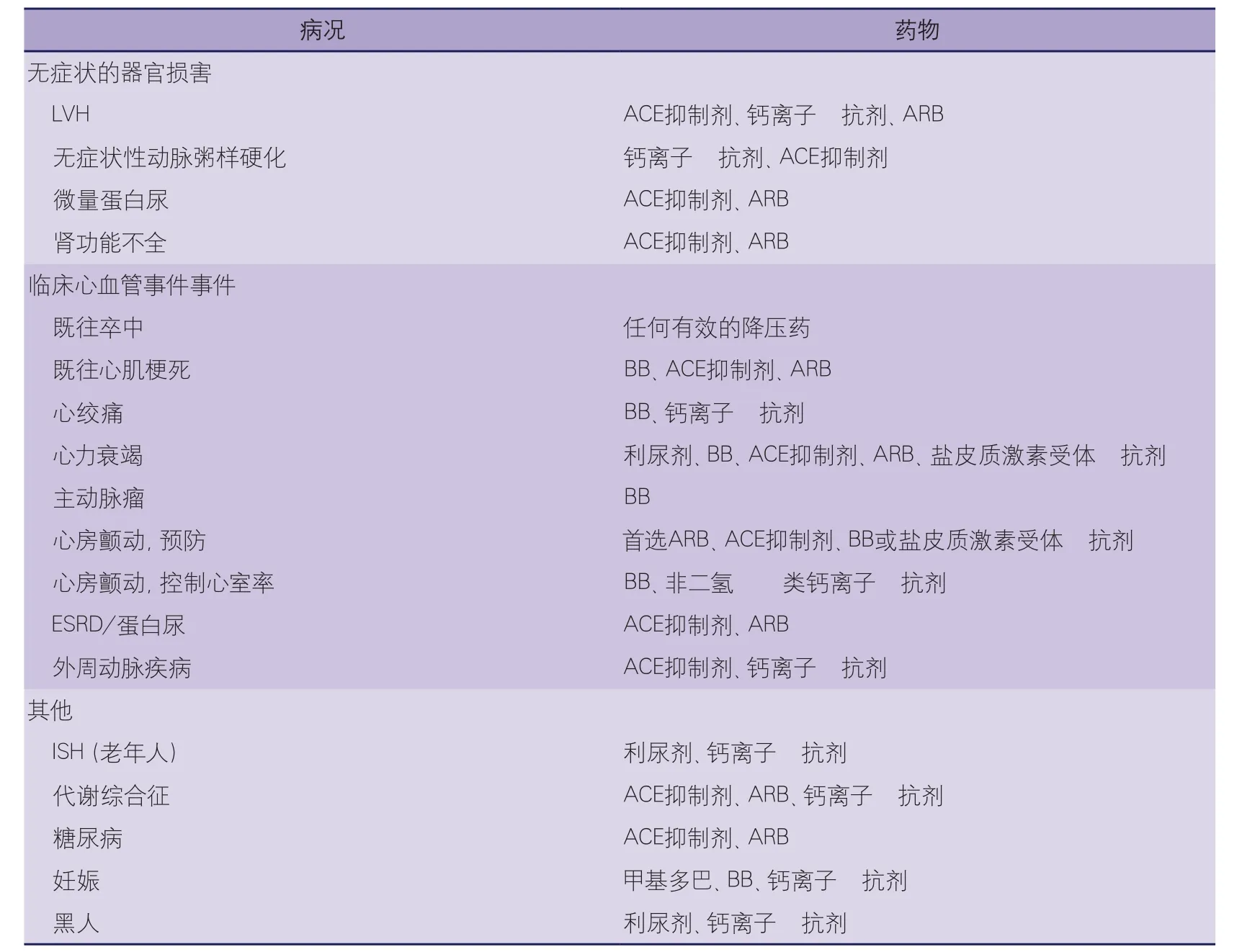
表21 具体情况下的优选药物
有关2007版ESH/ESC指南给出的整体建议,对高危患者或基线血压显著增高的患者考虑初始联合用药,可以经过再次确认后执行。
当初始单药治疗或双药联合治疗时,如果有必要可增加剂量实现目标血压;如果双药足量联合治疗没有实现目标血压,可考虑换为另一种双药联合治疗或增加第三种药。然而,对于顽固性高血压患者,加药需注意更换明显无效或疗效最低的药物,而不是停留于一种自动升级的多药联合治疗方案(图3)。
5.2.2.2 推荐的联合用药 关于联合用药减少心血管转归的效果,我们仅能从随机试验中获得间接数据。大量降压治疗的随机对照试验中,仅有3项试验在试验组中应用了特定的两药联合治疗:在糖尿病和血管疾病中的作用:百普乐与达美康缓释片对照研究(Action in Diabetes and Vascular Disease:Preterax and Diamicron-MR Controlled Evaluation,ADVANCE)试验中比较了ACE抑制剂和利尿剂联合用药与安慰剂组(但在持续的背景治疗的基础上给药)的疗效;非洛地平治疗减少高血压并发症研究(Felodipne EVent Reduction study,FEVER)试验比较了钙离子拮抗剂和利尿剂联合用药与利尿剂单独治疗(加安慰剂)比较;ACCOMPLISH试验比较了同种ACE抑制剂联合利尿剂或钙离子拮抗剂联合疗效。其他所有试验,初始治疗均为单药治疗,而后在某些患者中添加另一种药(有时会加入不止一种药)。在一些试验中,研究者通常在其他治疗组中没有使用的药物作为第二种药加入到治疗组中,例如降压及降脂治疗预防心脏疾病(Antihypertensive and Lipid-Lowering Treatment to Prevent Heart ATtack,ALLHAT)。

图3 单药治疗 vs 联合药物治疗以达到目标血压
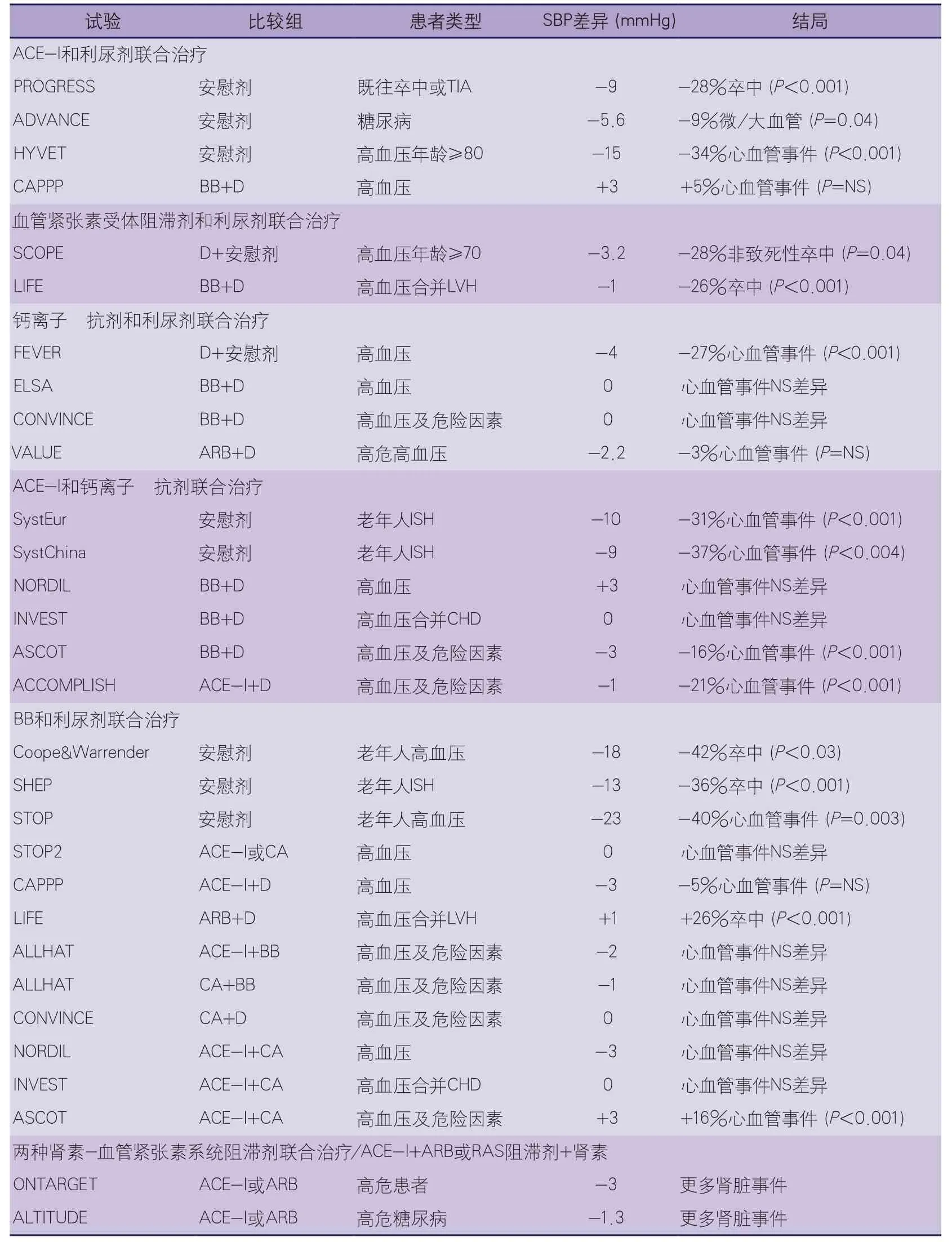
表22 降压治疗临床试验中使用的主要药物联合治疗方案(逐步加药方法或随机联合方法)
对于这种情况,表22展示了(除外血管紧张素受体阻滞剂和钙离子拮抗剂的联合方案,该方案从未在有结果的临床试验中系统地使用)在安慰剂对照临床试验中至少一个主动治疗组使用过的所有联合治疗方案,在试验中显示主动治疗组与显著获益有关。在比较不同联合治疗方案中,所有联合治疗都在或大或小的患者人群中使用过,其中获益未显示出有意义的差异。唯一例外的是,有两项试验中大量患者不论接受血管紧张素受体阻滞剂与利尿剂联合治疗或钙离子拮抗剂与ACE抑制剂联合治疗,在减少心血管事件方面,两者均显示出优于β受体阻滞剂与利尿剂联合治疗。诚然,在其他几项试验中,β受体阻滞剂与利尿剂联合治疗与其他联合治疗有效相当,在3项试验中,β受体阻滞剂与利尿剂联合治疗较安慰剂更有效。然而,β受体阻滞剂与利尿剂联合治疗与其他联合治疗相比较,似乎在易感人群中更易发生新发糖尿病。
在所有患者中直接比较两种药物联合治疗的唯一试验是ACCOMPLISH,其结果发现ACE抑制剂与钙离子拮抗剂联合用药较ACE抑制剂与利尿剂联合用药有显著的优越性,尽管这两组间血压没有差异。这些意外的结果需要重复检验,因为在比较以钙离子拮抗剂为基础的治疗与以利尿剂为基础的治疗试验中,没有发现钙离子拮抗剂的优势。虽然如此,对ACCOMPLISH结果的可能解释是,RAS阻滞剂和钙离子拮抗剂联合给药更有效地降低了中央血压,这点还需要进一步研究。

图3 各种降压药的可能组合
依据试验结果,只有两种不同RAS阻滞剂联合用药方案不被推荐。ONTARGET试验发现,ACE抑制剂与血管紧张素受体阻滞剂的联合治疗显著增加ESRD病例数,最近关于糖尿病患者的ALTITUDE试验的结果也支持这一观点。由于ACE抑制剂或血管紧张素受体阻滞剂组中加入了肾素抑制剂阿利吉仑导致了过多的ESRD和卒中病例发生,该试验被提前终止了。然而,应当注意到,ALTITUDE试验中对低血压监测没有那么密切。最广泛使用的两种药物联合治疗方案见图4中具体说明。
5.2.2.3 固定剂量和单片药联合用药 与之前的指南一样,2013版ESH/ESC指南也推荐使用两种降压药物固定剂组成单片药物的联合治疗,因为这样可以减少每日服药片数,从而改善用药依从性(遗憾的是,高血压患者用药依从性一直很差),提高血压控制率。由于两种相同的药物以不同固定剂量组合成为可能,从而推进了该方案的实施,该方案至少减少了一种不便,即如果不增加一种药是无法提高其中一种药的剂量。对三种药物(通常为一种RAS阻滞剂、一种钙离子拮抗剂和一种利尿剂)的固定剂量联合用药也是如此,并且目前也越来越多地被使用。现在已经扩展到复方制剂(如几种降压药固定剂量联合他汀和小剂量阿司匹林),这样用是考虑到高血压患者经常伴有血脂异常和很高的心血管风险。一项研究显示,应用复方制剂联合治疗,不同的药物仍能维持全部或大部分预期效果。然而,如果需要复方制剂方案,那么复方制剂中的每种成分既往已经被证实过,只有在这种情况下才考虑该方案有可能将治疗过程大大简化。
5.2.3 治疗策略和药物选择推荐意见的总结(表23)

表23 治疗策略与药物选择
(摘译自:http://www.escardio.org/about/press/press-releases/pr-13/Pages/2013-guidelinesmanagement-arterial-hypertension.aspx)

