术中超声在脑血管畸形外科应用的教学实践
周大彪,康帅,叶迅,于兰冰,赵元立
术中影像引导技术带来了神经外科的快速发展并在临床工作中日益普及。其主要技术包括:无框架神经导航系统、术中X线成像(包括脑血管造影)、术中计算机断层扫描(computed tomography,CT)、术中磁共振成像(magnetic resonance imaging,MRI)和术中超声(intraoperative ultrasound,IOUS)等。IOUS以其真正的实时性(real time)、便捷性和有效性,近年来在神经科领域再度兴起。手术过程中通过专用探头在硬脑膜或脑组织表面扫描获得实时图像,即时反馈病变的关键信息包括位置、大小、深度、边界以及与毗邻结构的关系,协助计划手术路径,判断切除程度,准确引导手术进程。作为一种安全的、非放射性的术中交互式成像技术,IOUS操作简便,不存在影像漂移的问题,目前广泛应用于颅内肿瘤以及脑血管性疾病的外科手术[1-4]。
动静脉畸形(arteriovenous malformations,AVM)和海绵状血管畸形(cavernous malformation,CCM)是脑血管畸形中最常见的两种类型,常位于脑组织深部和(或)功能区,其外科治疗要求术中准确定位,达到全部切除病变的同时实现最小限度的脑组织创伤。近年来,我们利用IOUS导航辅助手术治疗脑AVM和脑CCM,获得良好效果。本文通过总结临床实践经验,探讨对脑血管畸形外科手术中IOUS应用教学的必要性和教学理论要点。
1 IOUS应用教学的必要性
应用神经科专用探头可以在手术中扫描并生成任一层面或角度的实时图像。但初学者常发现,这些超声图像并非医生所熟悉的MR或CT标准层面即传统的轴位、冠状位和矢状位图像,与MR或CT影像相比,似乎不够“清晰”,准确解读这些图像有一定困难。手术中,医生需要对术前影像资料和术中超声扫描获得的实时影像进行关联性分析,以期获得关于病变的准确信息从而计划手术。在脑肿瘤手术中使用较为广泛的是黑白模式即B型超声,而在脑血管疾病手术中,需要专业性更强的血管超声学知识和操作技术,如彩色多普勒成像和功能超声等,需要在相当多的实践中获取经验[5]。因而认为,对于所有外科领域尤其是神经外科医生来说,进行IOUS应用实践的教学并形成有效的教学方法尤为必要。
2 脑AVM的术中超声
2.1 超声学特征 脑AVM由异常的动脉静脉瘘组织直接沟通构成而缺乏毛细血管床,畸形血管团(nidus)在彩色血流图(color flow mapping,CFM)或者彩色多普勒血流成像(color Doppler flow imaging,CDFI)呈现双色镶嵌的血管团而容易被识别(图1A、B),其内含有多支无序排列的血管,多个血流方向,边界清晰,与周边组织的灰色背景呈现明显的对比,如伴有出血可有不同强度的回声区;其多普勒频谱呈现高流量低阻力的特点,供血动脉的收缩期和舒张末期流速增高,峰值流速最高可达100 cm/s以上,明显区别于正常血管,阻力指数(resistance index,RI)较正常血管明显降低,引流静脉粗大和发生动脉化。利用IOUS可以显示畸形血管团的空间位置和范围,并识别供血血管,实时定位病灶并引导手术进程,病灶切除后,彩色血流信号消失(图1C)。作者完成的一组13例AVM报告结果显示,利用IOUS判定切除程度与术中及术后全脑数字减影血管造影(digital subtraction angiography,DSA)结果一致[1]。
2.2 教学要点 由于CDFI是由像素的多普勒位移产生的二维图像,血流经彩色编码从而使脑AVM得以检出。经常采用的红蓝两色只代表不同的血流方向而非动脉和静脉,易被混淆;外科医生对于血管超声学指标及意义如多普勒频谱分析等不熟悉,应予普及超声学基础知识,明确概念,手术中注意调整操作方法,包括探头频率的选择,扫描层面和角度的变换,超声模式的选择等,并不断加强与超声科专业的沟通,方可准确解释IOUS提供的信息,更好地协助手术。我们的经验是:获得较佳的IOUS图像和使用效果常常是由熟悉超声学知识的神经外科医生和深入了解神经外科专业的超声科医生共同完成。此外,姜笑千等[3]报告22例脑AVM中有6例术中超声未能检出供血动脉和引流静脉,其病灶直径均小于2 cm或者合并CCM成分。对于此类病灶IOUS的应用价值还应结合影像学检查和病理学诊断进行综合评定。
3 脑CCM的术中超声
3.1 超声学特征 脑CCM的临床特点是病灶内反复出血,超声图像上为脑内类圆形病变,大小不一,边界尚清晰,多表现为高回声,或兼有不均匀斑片状混杂回声,某些可见囊性的低回声区(图2A、B),反映了病灶内不同时期出血的成分变化。但由于这些病变缺乏明确的供血动脉,血流速度较低,血管超学检查一般不显示出畸形血管团,少数可见引流静脉[4]。
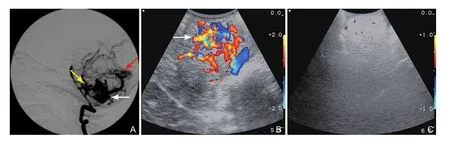
图1 IOUS在一例AVM空间和范围定位中的应用

图2 IOUS在一例海绵状血管瘤空间和范围定位中的应用
3.2 教学要点 病灶多位于皮质下、脑深部或功能区,某些体积较小。超声扫描应选择合适的频率以发现不同深度的病变,并仔细检查以免遗漏。病灶切除后术腔内不放置止血材料并冲洗清亮以减少扫描伪迹,我们认为,判断海绵状畸形的切除程度应以手术中显微镜下更为准确,因对术腔脑组织电灼止血易形成环形高回声边缘。功能区病变可利用超声导航下的脑沟入路(脑沟与探头平行,超声图像为片状,与脑沟垂直则为线状)以减少皮质组织损伤,并结合神经导航定位和神经电生理监测,以最大限度保护神经功能。对于后颅窝病变,由于颅底骨质影响超声成像质量,应注意调整扫描频率和方向。因脑组织牵拉和脑脊液流失,神经导航可能发生“脑漂移”,IOUS可有效解决这一问题。另外,对于医疗条件有限的单位,可以利用术前MR扫描时放置体表标志进行手术切口的设计,手术中骨瓣形成后再利用IOUS定位和切除病灶。
总之,在掌握外科超声学基础理论和方法前提下,积极进行关于脑血管外科手术相关的IOUS应用教学,可以更好地利用这一术中成像工具所提供的实时信息,导航手术进程,减少手术创伤,从而提高手术的精确性,达到最大限度的脑功能保护和最佳的治疗效果。
1 周大彪, 赵继宗, 王硕, 等. 术中实时超声在脑动静脉畸形外科治疗中的应用[J]. 中华医学杂志, 2005,85:1688-1691.
2 周大彪, 张懋植, 张伟, 等. 颅内肿瘤的术中超声成像及技术应用[J]. 中华超声影像学杂志, 2005, 14:452-455.
3 姜笑千, 何文, 赵继宗, 等. 颅内动静脉崎形的术中超声应用研究[J]. 中华医学超声杂志, 2006, 3:213-215.
4 王立淑, 何文, 刘会昭, 等. 颅内血管性疾病术中超声应用研究[J]. 中国医疗设备, 2008, 23:147-152.
5 周大彪, 赵继宗. 神经外科术中超声-历史回顾、应用实践和技术展望[J]. 继续医学教育, 2006, 20:71-72.

