肺癌脑转移86例预后因素分析
王 蒙,刘承一,吕喜英△,刘兰芳
(1.承德医学院,河北承德 067000;2.承德医学院附属医院肿瘤科)
肺癌脑转移86例预后因素分析
王 蒙1,刘承一2,吕喜英2△,刘兰芳2
(1.承德医学院,河北承德 067000;2.承德医学院附属医院肿瘤科)
目的:探讨影响肺癌脑转移预后的因素。方法:回顾分析我院2007年1月至2011年12月86例肺癌脑转移患者的临床资料,根据治疗方法不同分为未治疗组(24例)、放疗组(32例)和放疗+化疗组(30例),随访患者的生存时间,并分析影响患者预后的因素。结果:未治疗组、单纯放疗组、放疗+化疗组患者的中位生存期分别为2.0个月、3.5个月、15.5个月,放疗+化疗组患者的生存期明显长于未治疗组和放疗组(P<0.01)。Cox模型逐步法分析显示,RPA分级、诊断肺癌时有无症状、贫血、治疗方法和吸烟史是肺癌脑转移的独立预后因素。结论:积极治疗(放疗+化疗)可延长患者生存时间;肺癌脑转移患者无吸烟史、无症状、RPA分级Ⅰ级为良好预后因素,在治疗过程中应预防或积极纠正贫血。
肺癌;脑转移;预后
随着肺癌发病率的上升、诊断技术的提高和患者生存期的延长,肺癌脑转移的确诊率也随之增加。脑转移是肺癌患者发生转移的常见部位之一,发生率可达23%-65%,是最常见的颅内转移性肿瘤[1]。虽然开颅手术和立体定向放射手术(SRS)的应用使一部分肺癌脑转移患者的生存期明显延长,但受患者年龄、一般状况、颅内病灶数目、大小、原发灶控制情况及其它转移灶等综合因素的影响,可行以上两种治疗的肺癌脑转移患者只占小部分[2]。肺癌脑转移的预后较差,未经治疗的患者中位生存期仅为1-2个月[3]。本研究对肺癌脑转移患者的治疗和预后进行了分析,以期为临床治疗提供帮助。
1 材料与方法
1.1 病例资料 2007年1月-2011年12月在承德医学院附属医院住院治疗的肺癌脑转移(肺癌治疗过程中或治疗后出现脑转移)患者86例,均有细胞学或组织学依据,脑转移根据患者的症状、体征并经MRI证实。本组中未治疗24例、放疗32例、放疗+化疗30例;男46例、女40例;无吸烟史48例、既往有吸烟史38例。按照RPA分级[4]:Ⅰ级:KPS≥70分,年龄<65岁,原发病灶控制且无颅外转移;Ⅱ级:患者KPS≥70分,年龄≥65岁,原发病灶未控制或有颅外转移;Ⅲ级:KPS<70分。其中RPAⅠ级26例,Ⅱ级53例,Ⅲ级7例;小细胞癌26例、鳞癌42例、腺癌14例、其它4例;确诊时有脑转移症状70例,无脑转移症状16例;确诊时无贫血患者61例,合并贫血患者25例(其中轻度贫血23例、中度贫血2例)。
1.2 分析指标 生存时间为脑转移诊断日期起至患者死亡或随访截止日期(失访者为最后一次随诊时间,随访截止日期是2012.12.31),死亡病例为截尾数据,存活病例为删失数据。
1.3 统计分析 采用SPSS 17.0统计软件包进行统计分析。中位生存期应用Kaplan-Meier法计算,各因素生存差异的评价应用Log-rank检验,采用Cox风险回归模型进行生存相关的多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 不同治疗方法与生存期的关系 未治疗组中位生存时间为2.0月(95%CI:0.0-5.6月)、放疗组为3.5月(95%CI:2.6-4.4月)、放 疗+化 疗 组 为15.5月(95%CI:9.3-21.7月),放疗+化疗组患者的生存期明显长于未治疗组和放疗组(P<0.01)。
2.2 影响预后的因素 患者生存期与RPA分级、诊断肺癌时有无症状、贫血和治疗方法有关(P<0.05);与性别、吸烟史、病灶数目和病理类型无关(见表1)。
采用Cox模型逐步法对上述有意义的4个单因素变量和吸烟史进行多因素分析,结果显示RPA分级、诊断肺癌时有无症状、贫血、治疗方法和吸烟史是独立预后因素(见表2)。
3 讨论
未经治疗的脑转移瘤患者中位生存期约1-2个月,治疗后中位生存期可延长至3-6个月,疗效较好的甚至可延长至12个月[3],本组资料的结果与其一致。全脑放疗是多发脑转移瘤的标准治疗方式,文献报道对于脑转移患者放疗后有效率为70-90%,生存期4-6个月[5]。本组资料显示,单纯放疗组中位生存期为3.5个月。但全脑放疗的并发症较多,包括嗜睡、迟发性神经系统功能障碍、痴呆等,并且与单次放射剂量有关,通常单次剂量累计到3-6Gy时容易发生[6]。应用同步放化疗治疗肺癌脑转移的研究报道较少,关于非小细胞肺癌脑转移的研究显示,应用同步放化疗治疗有效率可提高到56%-80%,平均为70%,中位生存期也较单纯放疗或化疗长[7]。还有研究显示,化疗及脑部放疗组治疗1年、2年生存率显著高于单纯放疗组,中位生存期显著高于单纯放疗组,疾病进展时间则显著低于单纯放疗组[8]。本研究结果亦证实了这一点。
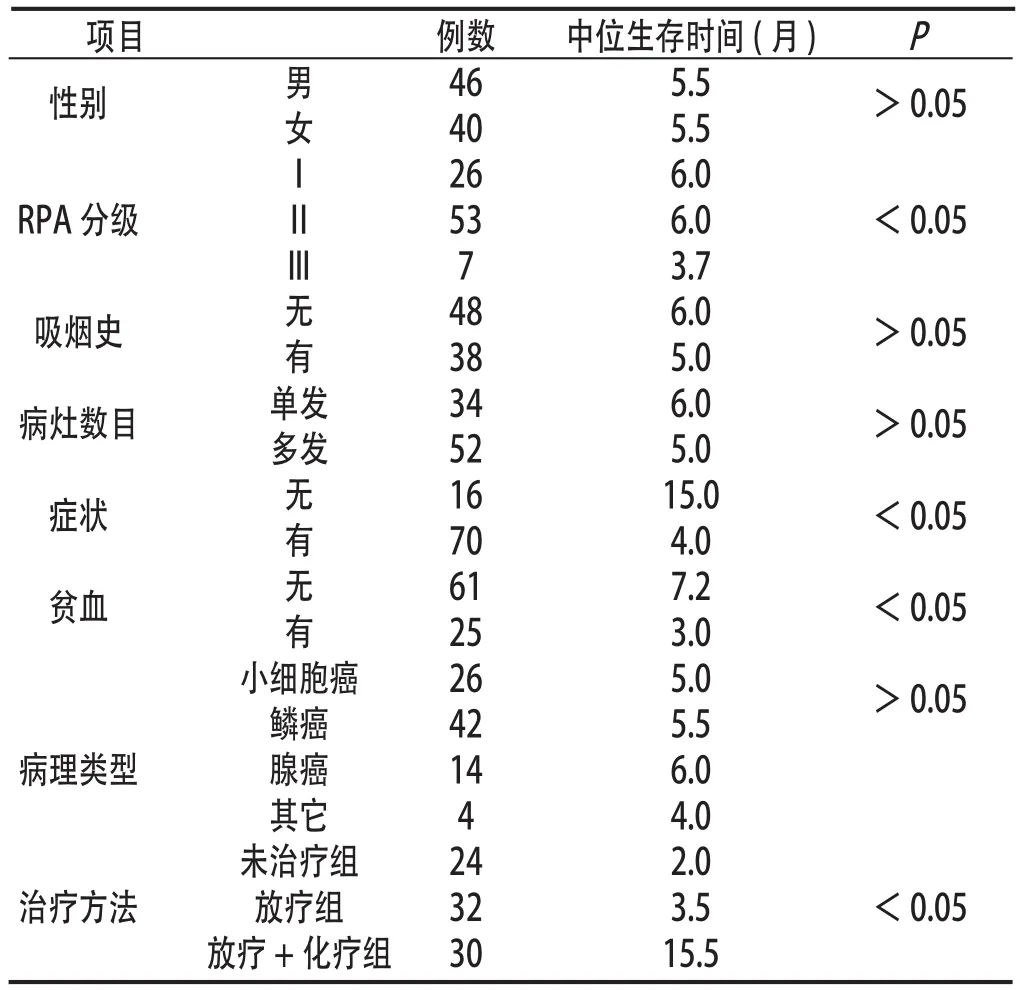
表1 肺癌脑转移预后的单因素分析结果

表2 肺癌脑转移预后的多因素分析
学者们曾提出与脑转移生存期有关的4大因素[9]:一般状况好,KPS评分>70,无或已经控制的原发灶,年龄<60岁。本组分析结果显示,RPA分级、诊断肺癌时有无症状、贫血、治疗方法和吸烟史是肺癌脑转移独立预后因素。关于病理类型与肺癌脑转移预后的关系,研究报道不尽相同,本组资料单因素与多因素分析均显示,病理类型与生存期无关。很多文献报道贫血是包括肺癌在内的肿瘤预后不良因素之一[10]。癌性贫血即肿瘤相关性贫血,由肿瘤本身或治疗所导致,是恶性肿瘤患者常见的并发症之一,发生率高达50%以上[11]。因此,在肺癌脑转移治疗过程中应预防或积极纠正贫血。
总之,肺癌脑转移的预后与多种因素有关,各文献报道不尽相同。本组资料显示,RPA分级为Ⅰ级、诊断肺癌脑转移时无症状、无贫血为预后的良好因素,是潜在的治疗获益人群,应积极治疗,以延长患者生存期。由于本研究为回顾性分析,且病源局限于我院,病例数较少,研究结果与其它文献略有差异,还需进一步完善验证。
[1]Kong DS, Lee JI, Nam DH, et al. Prognosis of non-small cell lung cancer with synchronous brain metastases treated with gamma knife radiosurgery [J]. J Korean Med Sci, 2006, 21(3): 527-532.
[2]Posner J. Management of the brain meatastases [J]. Rev Neurol (Paris), 1992, 148(6-7): 477-487.
[3]陈忠平.脑转移瘤治疗观念的改变[J].中国神经肿瘤杂志,2004,2(3):155-158.
[4]Videtic GM, Adelstein DJ, Mekhail TM, et al. Validation of the RTOG recursive partitioning analysis (RPA) classification for small-cell lung cancer-only brain metastases[J]. Int J Radiat Oncol Biol Phys, 2007, 67(1): 240-243.
[5]Alexander E 3rd, Moriarty TM, Davis RB, et al. Stereotactic radiosurgery for the definitive, noninvasive treatment of brain metastases[J]. J Natl Cancer Inst, 1995, 87(1): 34-40.
[6]DeAngelis LM, Delattre JY, Posner JB. Radiation-induced dementia in patients cured of brain metastasis [J]. Neurology 1989, 39(6):789-796.
[7]Postmus PE, Haaxma-Reiche H, Smit EF, et al. Treatment of brain metastases of small-cell lung cancer: comparing teniposide and teniposide with whole-brain radiotherapy--a phase Ⅲ study of the European Organization for the Research and Treatment of Cancer Lung Cancer Cooperative Group [J]. J Clin Oncol, 2000 18(19): 3400-3408.
[8]周育夫,江浩,张亚军,等.化疗放疗联合方案对小细胞肺癌脑转移疗效分析[J].中华全科医学,2011,9(10):1509-1510.
[9]Zabel A, Debus J. Treatment of brain metastases from non-smallcell lung cancer (NSCLC) radiotherapy [J]. Lung Cancer, 2004, (45 Suppl 2): S247-252.
[10]Dubsky P,Sevelda P,Jakesz R,et al.Anemia is a significant prognostic factor in local relapse-free survival of premenopausal primary breast cancer patients receiving adjuvant cyclophosphamide/ methotrexate/5- fl uorouracil chemotherapy [J]. Clin Cancer Res 2008, 14(7):2082- 2087.
[11]Mercadante S, Gebbia V, Marrazzo A, et al. Anemia in cancer: pathophysiology and treatment [J]. Cancer Treat Rev, 2000, 26(4): 303-311.
R734.2
A
1004-6879(2014)03-0220-02
2013-10-18)
△ 通讯作者

