老年人原发性腹膜后肿瘤的外科处理
白明东 王建
原发性腹膜后肿瘤(primary retroperitoneal tumor, PRT)是指原发于膈平面至骨盆入口处腹膜间隙的各种软组织肿瘤,但不包括腹膜后脏器的肿瘤以及源于他处的转移瘤[1]。因其部位深在,症状隐匿,早诊断与治疗均较困难。我科1988年1月至2013年11月共收治38例老年PRT患者,占同期收治PRT患者的23%。现总结报告如下。
资料与方法
一、一般资料
本组共38例,其中男性26例,女性12例;年龄62~79岁,中位年龄65.6岁。病程16 d~4年,中位病程5.3个月。
二、临床症状及表现
常见症状为:腹痛和腹胀18例,腹部(盆腔)包块10例,下肢疼痛、麻木2例,下肢水肿2例,便秘1例,尿频1例。以上部分症状可同时存在;4例无症状,仅在体检时偶然发现。
三、诊断方法
B超检查28例,正确定位率为83.2%;CT检查38例,正确定位率为100%;MRI检查25例,均诊断为PRT,并明确肿瘤与毗邻脏器尤其是血管的关系。X线钡餐、灌肠检查8例,4例示肠管受压;结肠镜检9例,4例显示结肠外压或受侵;静脉肾盂造影9例,6例显示单侧或双侧肾积水或受压推移。
四、并存疾病
本组38例,术前存在不同程度的内科并存病46例次(有的合并两种以上基础疾病),其中高血压16例次(34.8%),缺血性心脏病10例次(21.7%),糖尿病9例次(19.6%),慢性支气管炎3例次(6.5%),阻塞性肺气肿1例次(2.2%),心律失常7例次(15.2%)。术前、术后对重要脏器功能进行全面检查及监测,请相关及ICU科室会诊或组织全院会诊协助处理并存疾病。术后均送入ICU进行监护,直到病情平稳后再回普通病房。
结 果
38例共施行手术45次,其中一次性手术38次,再手术7次。手术方式:因无法切除而仅行活检5例次(11.1%);手术切除40例次,总切除率为88.9%,其中肿瘤完全切除29例次(64.4%),联合脏器或血管切除(一并切除肿瘤和受侵的左肾、结肠和小肠、脾、胰尾、下腔静脉、肠系膜上静脉、左髂外静脉)8例次(17.8%),部分切除3例次(6.7%,均为恶性)。部分切除或活检者中有4例术后行介入化疗加栓塞2~4次,3例肿瘤缩小,症状缓解。
术中并发症:大出血2例,输尿管损伤1例,肠管损伤2例。术后早期(<30 d)主要并发症:术后腹腔出血1例,淋巴漏1例,胰漏1例,腹腔感染1例,肺部感染2例,胸腔积液1例,胃瘫1例,心律失常1例,切口感染2例,切口裂开1例。术中和术后并发症发生率分别为11.1%(5/45)和26.7%(12/45)。术中和术后并发症经处理后均获治愈;术后30 d内无死亡病例。
本组中32例获随访,随访率为84.2%。其中良性肿瘤15例,随访5年均存活;恶性肿瘤17例,术后1、3、5年内死亡分别为2例、5例、3例,采用直接法计算1、3、5生存率分别为88.2%、58.8%、41.2%。
38例均经病理证实,其中良性肿瘤18例,恶性肿瘤20例,良、恶性肿瘤之比为1∶1.1。肿瘤长径为5~31 cm,平均11 cm。肿瘤大小与良、恶性无关。肿瘤病理类型见表1。
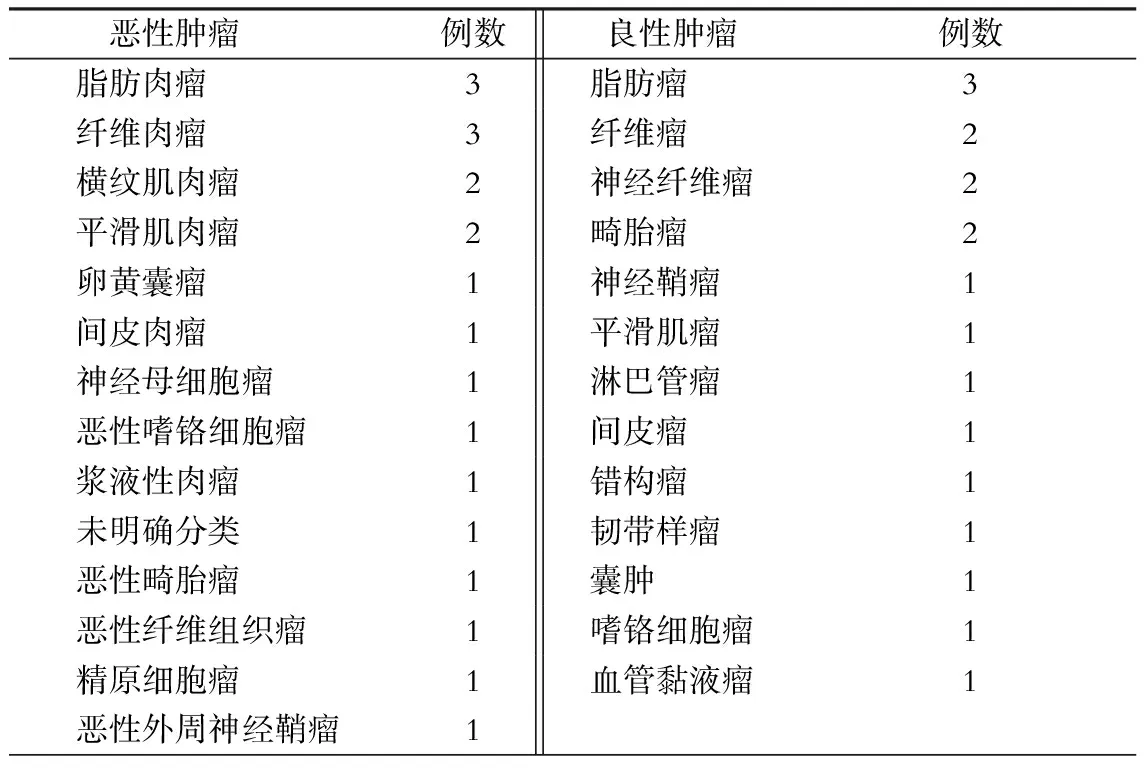
表1 38例老人原发性腹膜后肿瘤的病理类型
讨 论
随着人口老龄化的加速,高龄PRT患者有逐年增加的趋势。虽然年龄大小不是手术的禁忌,但老年人由于组织器官功能退化,且常合并存在不同程度的心、肺、脑疾病和糖尿病等内科基础疾病,因而机体储备、应激能力及对手术创伤的耐受力下降,手术风险大,容易发生不良事件。术后并发症发生率较高,手术恢复较慢,围手术期处理的工作难度较大;加之PRT位置深在,解剖关系复杂,术中情况多变,手术较为复杂,术式难以定型,因此老年PRT更易出现术中或术后并发症。Rossi等[2]报道,腹膜后肉瘤术后总并发症发生率为17%,本组为26.7%,显示老年PRT术后有较高的并发症发生率,因此,对伴发疾病进行积极和正确的围手术处理、周到的术前准备和细致的手术操作就显得至关重要。
一、围手术期处理
1.心血管疾病 本组病例伴发缺血性心脏病和心律失常共17例次,占37.0%。术前合并心血管疾病是老年患者手术的危险因素,也是导致患者死亡的重要原因[3]。美国心脏病学会/美国心脏协会(ACC/AHA)联合制定的非心脏手术围手术期心血管评估和照护指南(2007年版)将需要术前进行评估和处理的心脏病变分为4种[4-5]:
(1)不稳定型冠状动脉综合征:包括不稳定型或严重的心绞痛和近期心肌梗死。该综合征应被重点关注和首要处理。同近期心肌梗死一样,不稳定型心绞痛也是一种高凝状态。这种高凝状态更因手术而加重,结果不稳定型心绞痛在围手术期发生心肌梗死或死亡的比率高达28%[6],因此,应在术前做充分处理,以降低手术的风险。
(2)失代偿性心力衰竭:包括美国纽约心脏病协会 ( NYHA)心功能分级Ⅳ级、心力衰竭加重或新发心力衰竭。
(3)严重的心律失常:包括高度房室传导阻滞 (即莫氏Ⅱ型二度房室传导阻滞)、有症状的室性心律失常、心室率不受控制的室上性心律失常、有症状的心动过缓、新近出现的室性心动过速。
(4)严重的心脏瓣膜疾病:包括严重的主动脉狭窄和有症状的二尖瓣狭窄及瓣膜置换术后长期服用抗凝药(如华法林)。
指南将临床危险因素分为轻、中、重三度,心力衰竭病史或代偿性心力衰竭为中度,失代偿性心力衰竭为重度,通过术前危险性评估预测患者围手术期心脏并发症的危险,以进行适当地干预,减少心力衰竭等围手术期并发症。对缺血性心脏病采用扩血管药物治疗以改善心肌缺血;心房纤颤伴心室率增快达100次/min以上者,需将心率控制在正常范围内;心动过缓即心室率在50次/min以下者需提高心率;急性心肌梗死的患者发病后6个月内不做择期手术,6个月以上无心绞痛发作者,可在良好的监护条件下施行手术。本组围手术期未出现严重心脏并发症。
2.高血压 本组伴发病以高血压为主,占34.8%(16/46)。指南认为[4],轻度-中度高血压(1期或2期高血压;收缩压低于180 mmHg或舒张压低于110 mmHg)并非是围手术期心血管并发症独立风险因素,因此无需推迟手术。该指南甚至进一步建议,有严重高血压的患者如无严重的心血管合并症也不需要推迟手术,因为有研究表明这些患者术后出现并发症的风险并无增大[4]。以上均为国外资料,我们在实际应用中则偏于保守,一般将血压稳定在140/90 mmHg以下时才安排手术。老年高血压的用药首选利尿剂和钙通道阻滞剂。高血压者手术中最大的危险是血压的剧烈波动,除非高血压急症或术中出现严重的高血压.一般不主张静脉应用降压药。术中可保持血压略低于术前水平,波动范围不超过原来血压水平的20%。术中维持适宜的麻醉深度。若此时血压仍上升,可用硝酸甘油静滴,既可降低血压,又可改善冠脉血供,防止心肌缺血:此外,多种术后应激源如疼痛、尿潴留、焦虑、缺氧、高碳酸血症和容量负荷增加等都可引起急性术后高血压(acute post operative hypertension,APH),因此术后应持续监测血压,注意止痛、排尿、吸氧和控制输液总量和速度,术后血压宜控制在与术前相同水平[5]。
3.肺部疾病 老年人全身麻醉腹部手术后易出现肺部感染,如伴发阻塞性或限制性肺疾病则更易发生,是围手术期死亡的最主要危险性因素之一。为预防和控制术后肺部感染,除在围手术期对伴发疾病加以处理外,尚须注意以下几点:①术前应行胸部X线或CT检查、肺功能检查和动脉血气分析,以对肺功能能否耐受手术做客观评估,并对围手术期出现并发症的可能性做出预测。②术前有感染征象应使用抗生素,适当应用类固醇激素和支气管扩张剂,须注意β-受体阻滞剂可引起心律失常和心肌缺血。③麻醉医师具备熟练的插管技术,尽量避免反复操作,以减少气管损伤。④拔除气管插管时, 吸痰要充分, 胃内容物要吸空, 有效防止误吸。⑤术中掌握适度的麻醉深度,使患者术后尽快苏醒,尽量减少机械通气的时间。⑥合并肺部疾病的患者在麻醉和手术刺激下痰液较多,术后取半卧位,鼓励患者深呼吸,协助翻身拍背、咳嗽排痰,术后应常规静注祛痰药和雾化吸入,必要时采用纤维支气管镜吸痰,以保持呼吸道通畅,有效预防并治疗肺部感染、肺不张、呼吸衰竭及肺梗塞等肺部并发症。本组术后并发肺部感染2例,胸腔积液1例,均经积极处理后获愈。
4.糖尿病 老年患者由于胰岛素受体功能下降、胰岛素抵抗,以及肝肾功能不全使胰岛素的灭活降解受限,导致围手术期胰岛素敏感性不同,用量不易控制,血糖呈波动性,易出现低血糖反应、高血糖症。故老年患者术前应常规测空腹及餐后2 h血糖,及时发现和处理糖尿病。血糖控制的目标是术前空腹血糖值不超过9.0 mmol/L,术中和术后血糖维持在6.7~11.1 mmol/L为宜。按葡萄糖4~6 g加胰岛素1 U的比例补液,并根据血糖监测水平进行调整,患者恢复饮食后,则改用皮下注射胰岛素或口服降糖药控制血糖。本组合并糖尿病9例次(19.6%),血糖水平均控制在安全范围,保证了手术成功。
5.其他并发症 老年患者胃肠功能低下,手术部位位于后腹膜,术中易于损伤植物神经,术后可出现胃肠道功能障碍。本组1例术后出现胃瘫,通过持续胃肠减压、胃肠外营养支持及下地活动,胃功能得以恢复;下肢深静脉血栓形成(deep venous thrombosis,DVT)是腹部手术后较常见且较严重的并发症之一,左下肢好发,可造成致死性的肺动脉栓塞或患肢深静脉瓣膜功能不全。术后主动或被动活动下肢及足趾,并尽早离床活动,可以加速静脉回流,预防血栓的形成。
二、术前准备
PRT切除手术复杂,术前细致的手术预案和准备必不可少:①联合血管切除的判断:MRI或CT血管造影除显示瘤体部位及大小外,还可明确肿瘤与邻近脏器以及重要血管的关系,对判断肿瘤能否切除或是否联合脏器或血管切除有重要参考价值。重要血管手术属于最高风险手术(the highest-risk procedures)[4],术前应备好血管吻合器械、阻断带、各种规格的人工血管以及充足的血源等。②联合脏器切除的准备:术前清洁肠道以及放置输尿管导管,盆腔腹膜后肿瘤还需做好切除膀胱、前列腺、子宫和附件的准备。备好腹腔及肝脏拉钩、各种吻合器和闭合器。文献报道,联合脏器切除占34%~93%的比例[7],本组为17.8%,可能与样本多少、肿瘤构成比有关。
三、操作要点
老年患者对麻醉、手术和失血耐受性差,因此,实施PRT手术需要术者具有丰富的手术经验和灵活的手术策略。老年人心血管功能储备和代偿能力减低,手术时间过长、失血量过多、创伤过大、牵拉脏器、输液速度过快或过慢等都可能导致心功能紊乱,增加心血管事件发生率。因此,术者应操作快捷、轻柔、细致,以尽可能缩短手术时间,减少组织创伤和失血。PRT组织松脆,血供丰富,常包绕或侵及较大血管,Schwarzbach等[8]报告高达18%的PRT可以累及腹腔重要血管,故其解剖复杂,手术难度大,加之老年人组织退化,硬化的血管内往往形成粥样斑块,易于造成术中出血甚至大出血而休克,因此对血管的处理是完整切除肿瘤的关键,以下几点尤为关键:①沿包膜外间隙游离肿瘤,遇较为细小的血管作长段电凝,较大的血管则游离后先行结扎或缝扎后再予以切断,以免上钳后夹破已有病变的血管。②与大血管紧密粘连的肿瘤,先游离出血管,然后在其两端预置阻断带。③肿瘤骑跨于重要血管(腹主动脉、下腔静脉、肾静脉、髂静脉、门静脉、肠系膜上静脉、肠系膜下静脉等)时,先将一侧的肿瘤完全剥离,然后推到对侧继续游离切除;重要血管被肿瘤包绕时,先将肿瘤切开,暴露血管后再进行操作;如无法将瘤体与血管分离,则可将肿瘤连同静脉壁或一段静脉一并切除,再行血管修补、吻合或人工血管重建,一般认为,门静脉和肠系膜上静脉切除5 cm也能端端吻合[9-11]。文献报道,在PRT手术中切除受累的下腔静脉是安全的[9,12]。剥离过程中如撕裂血管可先用指压或纱布填塞破口,再上无损伤血管钳或胸腔组织钳(长持Ellis钳)或收紧阻断带控制出血,吸尽积血后从容缝合,切忌在血泊中盲目钳夹,导致血管裂口扩大,造成被动。本组38例,其中行下腔静脉部分切除修补1例,肠系膜上静脉切除吻合1例,左髂外静脉切除后人工血管重建1例,均未出现血栓、感染、下肢肿胀及肠道功能障碍等。如肿瘤确实无法完全切除时可行部分切除,以减轻肿瘤的压迫症状。
PRT病理学谱带广泛,组织学亚型包括众多良性、交界性和恶性肿瘤,以恶性居多。恶性PRT对化疗、放疗均不敏感(恶性淋巴瘤除外),故手术切除为本病主要的方法[7]。能否完整切除、肿瘤分级而非组织学分型仍是局部复发和疾病相关存活率的最重要的预测因子[7]。本组术后5年生存率为41.2%,略低于文献报道的54%~70%[2,13],原因尚待分析。约55%~93%可以做到肉眼清除(macroscopic clearance)[14],但难以做到镜下切缘阴性[13],故术后易于复发,但多为原位复发,极少远处转移,因此复发时应争取再次手术。有报道,腹膜后肉瘤第1次复发后再手术,5年生存率仍有49%~51.8%[14-15]。然而再次或多次手术后肿瘤的生物学特性趋恶,局部解剖结构紊乱,导致完全切除难以做到,故应力求在首次手术中做到完全或整块切除。随着年龄的增长,老年人主要脏器功能将随之降低,手术风险也将随之增大,因而首次手术切除则显得更为重要。
1 蒋彦永,罗成华.原发性腹膜后肿瘤外科学—理论与实践. 第1版. 北京:人民军医出版社,2006.4-76.
2 Rossi CR,Varotto A,Pasquali S,et al.Patient outcome after complete surgery for retroperitoneal sarcoma.Anticancer Res,2013,33:4081-4088.
3 Richardson JD,Cocanour CS,Kern JA,et al.Perioperative risk assessment in elderly and high-risk patients.J Am Coll Surg, 2004,1999:133-146.
4 Fleisher LA,Beckman JA,Brown KA,et al.ACC/AHA 2007 guidelines on perioperative cardiovascular evaluation and care for noncardiac surgery: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 2002 Guidelines on Perioperative Cardiovascular Evaluation for Noncardiac Surgery): developed in collaboration with the American Society of Echocardiography, American Society of Nuclear Cardiology, Heart Rhythm Society, Society of Cardiovascular Anesthesiologists, Society for Cardiovascular Angiography and Interventions, Society for Vascular Medicine and Biology, and Society for Vascular Surgery. Circulation,2007,116:e418- e499.
5 Fleisher LA.Cardiac risk stratification for noncardiac surgery: Update from the American College of Cardiology/American Heart Association 2007 guidelines.Cleve Clin J Med,2009,76:S9- S15.
6 Lien SF,Bisognano JD.Perioperative hypertension: defining at-risk patients and their management.Curr Hypertens Rep,2012,14:432-441.
7 Strauss DC,Hayes AJ,Thomas JM.Retroperitoneal tumours: review of management. Ann R Coll Surg Engl,2011,93:275-280.
8 Schwarzbach MH,Hormann Y,Hinz U,et al.Clinical results of surgery for retroperitoneal sarcoma with major blood vessel involvement.J Vasc Surg,2006,44:46-55.
9 Quinones-Baldrich W,Alktaifi A,Eilber F,et al.Inferior vena cava resction and reconstruction for retroperitoneal tumor excision. J Vasc Surg,2012,55:1386-1393 ; discussion 1393.
10 Fueglistaler P,Gurke L,Stierli P,et al.Major vascular resection and prosthetic replacement for retroperitoneal tumors.World J Surg,2006,30:1344-1349.
11 戈小虎,陈福真,赵大健,等. 胰十二指肠联合血管切除和重建治疗胰头部恶性肿瘤.中华普通外科杂志,2004,19:37-39.
12 Fiore M,Colombo C,Locati P,et al.Surgical technique, morbidity, and outcome of primary retroperitoneal sarcoma involving inferior vena cava. Ann Surg Oncol,2012,19:511-518.
13 van Dalen T,Hennipman A,van Coevorden F,et al.Evaluation of a clinically applicable post-surgical classification system for primary retroperitoneal soft-tissue sarcoma.Ann Surg Oncol,2004,11:483-490.
14 Lee SY,Goh BKP,Teo MCC,et al.Retroperitoneal liposarcomas: the experience of a tertiary Asian center.World J Surg Oncol,2011,9:12.
15 Sogaard AS,Laurberg JM,Sorensen M,et al.Intraabdominal and retroperitoneal soft-tissue sarcomas-outcome of surgical treatment in primary and recurrent tumors.World J Surg Oncol,2010,8:81.

