急性后循环脑梗死动脉溶栓及动静脉联合溶栓的对比分析
信 宏,史壮宏,李 浩,孙启东
急性后循环脑梗死动脉溶栓及动静脉联合溶栓的对比分析
信 宏,史壮宏,李 浩,孙启东
目的 比较急性后循环脑梗死动脉溶栓及动静脉联合溶栓的有效性和安全性。方法 回顾急性后循环缺血性卒中患者79例,其中动脉溶栓42例,动静脉联合溶栓37例;比较两组血管的再通率以及患者治疗前及治疗后1 h、24 h美国国立卫生院卒中量表(NIHSS)评分。结果 单纯动脉溶栓组再通率59.5%,动静脉联合溶栓组血管再通率75.7%;两组患者治疗后1 h、24 h的NIHSS评分和治疗前相比有明显差异(P<0.05),两组之间评分有明显差异(P<0.05)。结论 急性后循环脑梗死动静脉联合溶栓可以增加血管的再通率,可以明显改善患者的预后。
动静脉联合溶栓; 急性后循环脑梗死; 疗效
急性后循环脑梗死病情凶险,进展迅速,病死率和致残率极高,在传统药物治疗下的死亡率高达90%,治疗的关键在于早期将闭塞的血管再通,恢复脑的血液供应,尽可能减少缺血脑组织发生不可逆损伤,神经介入以其微创和快速恢复血液动力学、血液流变学等优点已达成共识并被有介入条件的医疗单位广泛应用,随着这门技术的发展,动脉接触性溶栓、血管内介入治疗成为快速恢复脑血液供应最直接的方法。但是介入治疗术前准备和操作需要一定的时间,往往一部分患者在药物到达病灶之前,病情加重,生命体征不平稳,丧失了好的治疗机会,本文就我院2008年1月~2013年10月应用介入治疗的37例急性后循环脑梗死行动静脉联合溶栓的患者,与42例单纯动脉溶栓的患者疗效对比,现报道如下。
1 材料和方法
1.1 一般资料 选取我院2008年1月~2013年10月急性后循环脑梗死的患者79例,其中男39例,女40例,年龄36~78岁,平均53岁。纳入标准及排除标准参照中国脑血管病防治指南动脉溶栓部分,37例行动静脉联合溶栓治疗,42例给予单纯动脉溶栓治疗,患者临床表现眩晕伴恶心、呕吐49例;偏瘫16例;四肢瘫痪15例;饮水呛咳、吞咽困难8例;偏身感觉障碍13例;意识障碍18例。发病6 h以内接受治疗46例,大于6 h以上33例,其中最长达33 h。
1.2 治疗方法
1.2.1 单纯动脉溶栓 进行常规术前准备(双侧腹股沟区备皮、碘皮试、导尿),局麻下利用Seldinger技术成功行右侧股动脉穿刺,行全脑血管造影,确定脑动脉闭塞部位,了解脑动脉循环代偿情况,找出解释临床症状的责任血管,给予接触性或局部主流动脉溶栓治疗,尿激酶1万U/min,持续泵入,每泵入20万U做一次造影,如堵塞血管再通则停止溶栓,如未再通继续给予尿激酶,总量不超过80万U,术后即刻及24 h后常规复查头部CT,了解有无出血情况,同时给予常规扩容、改善循环治疗,24 h之后给予阿司匹林、氯吡格雷抗血小板聚集等对症治疗。
1.2.2 动静脉联合溶栓 符合溶栓的病例,入院后常规静脉给予尿激酶30万U,随后行DSA检查,造影中若发现闭塞血管,则在X线电视监视下给予接触性或局部主流动脉溶栓治疗,根据血管栓塞的部位及闭塞程度,给予尿激酶1万U/min,持续泵入,每泵入20万U做一次造影,如堵塞血管再通则停止溶栓,如未再通继续给予尿激酶,总量不超过80万U,术后即刻及次日复查头部CT,若无颅内出血,予以肠溶阿斯匹林300 mg/d口服,10 d后改为维持量100 mg/d,同时给予降低颅内压、改善脑循环及脑保护剂的治疗。
1.3 评价方法
1.3.1 影像学评价 术前、术中、术后行脑血管DSA检查,根据闭塞血管治疗前后的情况,依据影像学变现分为完全再通(所有血管显示完整)、部分再通(仅有部分显示)、未通(血管未见显示)。
1.3.2 临床疗效评价 应用美国国立卫生院脑卒中量表(NIHSS)评分,给予每个病例入院前、治疗1 h、治疗24 h进行NIHSS评分。
1.4 统计学处理 采用SPSS13.0软件包进行统计学分析,计量资料采用两样本t检验,检验水准α=0.05。
2 结果
单纯动脉溶栓组完全再通15例,部分再通10例,未通15例,颅内出血2例(再通率59.5%)。动静脉联合溶栓组完全再通18例,部分再通10例,未通7例,颅内出血2例(再通率75.7%)。动静脉联合溶栓组治疗后NIHSS评分明显低于单纯动脉溶栓组,两组间差异有统计学意义(P<0.05)。动静脉联合溶栓组应用尿激酶为(50.2±15.1)万U,单纯动脉溶栓组应用尿激酶为(54.7±12.4)万U,两组间差异有统计学意义(P<0.05)。两组术中、术后出血差异无统计学意义(P>0.05)(见表1)。
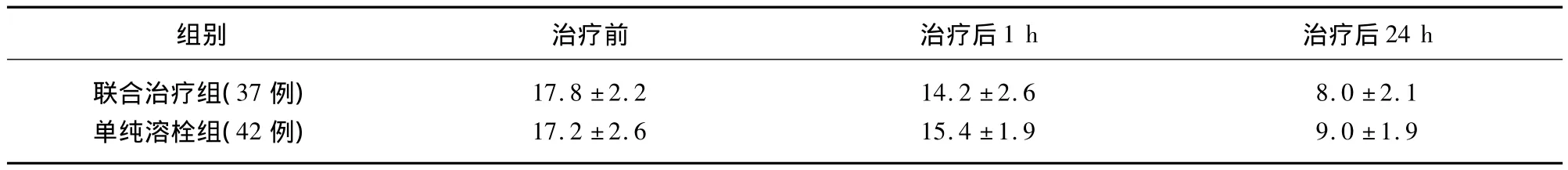
表1 两组NIHSS评分比较
3 讨论
急性后循环脑梗死是神经内科的急症,超早期溶栓治疗是目前最重要的恢复梗死区血流灌注的措施。急性后循环脑梗死致残率与病死率均很高,严重影响患者的生存质量,应用溶栓方法溶解血栓,通过脑血管的再通重建脑血流,可挽救缺血的脑组织。从这一意义上而言,溶栓治疗是急性缺血性脑卒中最有效、最有前途的治疗方法[1,2]。
1981年,英国科学家Astrup[3]等提出了"缺血半暗带"的概念,将急性缺血的脑组织分成3个区域:核心坏死区、环绕核心周边有缺血坏死危险组织(即经典半暗带)以及外周低灌注区,同时指出,对急性缺血性卒中而言,缺血半暗带是临床治疗的靶点,这部分频临死亡的脑组织如果得到及时救治,恢复血液灌注即可康复正常,如果较长时间得不到血液灌注就会发生坏死,导致脑梗死,急性期溶栓的目的是使血管再通,在治疗的时间窗内尽快恢复血流,挽救缺血半暗带,才能使梗死面积及神经功能缺损缩小到最低限度。椎基底动脉供应脑干、小脑、丘脑等重要部位,一旦出现闭塞将导致较高的病死率和致残率,传统的内科疗法治疗效果差,随着接触性溶栓、支架等技术应用于缺血性脑血管病治疗及治疗经验的不断积累,已明显降低了患者的病死率和致残率。在我们临床工作中,有很多患者病情发展迅速,而且动脉介入溶栓受到很多外在因素影响,在患者发病到患者接受动脉溶栓治疗之间会有一段时间,有的患者在没有接受动脉介入溶栓之前,病情发展到生命体征极其不平稳,甚至出现脑疝等重危情况,基于此种情况,我们在后循环急性脑梗死的患者入院后先静脉给予少量尿激酶,防止血栓进展,为下一步患者动脉溶栓治疗争取机会,从我们的本研究分析,患者动静脉联合治疗组患者的NIHSS改善程度要高于单纯动脉溶栓组(P<0.05)。考虑患者在接受动脉溶栓治疗之前,尿激酶延缓了病情的发展有关。动静脉联合溶栓治疗优势在于及时的静脉溶栓,可以延长动脉溶栓的时间窗,提高动脉溶栓的血管再通率,促进临床预后的改善,本研究还发现,动静脉联合榕栓组尿激酶用量较单纯动脉溶栓组少,这就减少了出血的风险。
动脉溶栓较静脉溶栓具有以下优点:(1)可以直接发现闭塞的血管评价侧支循环情况;(2)在血栓部位直接给药,较少药物用量,同时可以直接机械性溶栓,提高血管再通率;(3)同期可以实施血管成形术。但其优点却被时间耽误所抵消。动静脉联合溶栓兼有静脉内溶栓治疗的快速和动脉内溶栓治疗的高再通率。近年来公布的数项临床试验证实,动静脉联合溶栓治疗能使血管再通率达64.0%~88.9%;症状性颅内出血5.6%~20.0%;良好预后60.0%~66.7%[4,5]。本研究动静脉联合溶栓组的血管再通率75.7%,高于单纯动脉溶栓组。
由于椎基底动脉系统阻塞对生命危害极大,因此后循环血栓的溶栓时间窗应适当放宽,多数学者认为椎基底动脉系统溶栓时间窗为发病24 h内[6]。按照Pulsinelli等[7]观点,缺血性卒中发生后脑部各种病理生理变化与不同疾病对应的疗法都存在各自的治疗时间窗,所以治疗时间窗应强调个体化。在我们研究中发现,危重患者给予静脉溶栓后再给予动脉溶栓,可以延长患者的治疗时间窗,其中2例最长发病时间超过24 h,给予动静脉联合溶栓治疗,均取得了较好的疗效。因此,我们认为,急性后循环脑梗死动静脉联合溶栓可以增加血管的再通率,可以明显改善患者的预后。
[1]贺茂林,陈清棠.急性脑梗死的溶栓治疗时间窗及其病理生理[J].中国危重病急救医学,2000,12:315-317.
[2]Graham GD.Tissue plasminogen activator for acute ischemic stroke in clinical practice:a meta-analysis of safety data[J].Stroke,2003,34: 2847-2850.
[3]Astrup RH.Thresholds in cerebral ischemia-the ischemic penumbra[J].Stroke,1981,12:723-725.
[4]Wolfe T,Suarez JI,Tarr RW,et al.Comparison of combined venous and arterial thrombolysis with primary arterial therapy using recombinant tissue plasminogen activator in acute ischemic stroke[J].Stroke Cerebrovasc Dis,2008,17(3):121-122.
[5]Kim JT,Yoon W,Park MS,et al.Early outcome of combined thrombolysis based on the mismatch on perfusion CT[J].Cerebrovasc Dis,2009,28(3):259-260.
[6]缪中荣.后循环急性血栓形成动脉溶栓治疗的时间窗究竟有多"宽"[J].中国脑血管病杂志,2004,1:362-365.
[7]Pulsinelli WA,JacewiczM,Levy DE,et al.Ischemic brain injury and the therapeatic window[J].Ann N Y Acad Sci,1997,835:181-193.
Comparative analysis of arterial thrombolysis and intra-arterial with intravenous thrombolytic treatment of acute posterior circulation stroke
XIN Hong,SHI Zhuang-hong,LI Hao,et al.(Department of Neurology,The General Hospital of Ji-hua Group Company,Jilin132021,China)
ObjectiveTo compare the efficacy and safety of the arterial thrombolysis and intra-arterial with intravenous thrombolytic treatment of acute posterior circulation stroke.MethodWe analyzed 79 patients diagnosed as acute posterior circulation stroke retrospectively,42 of which were treated by arterial thrombolysis while the other 37 by combined intravenous and intra-arterial thrombolysis.Compared the recanalization of blood vessel and the outcome assessment judging by National Institutes of Health Stroke Scale(NIHSS)before and 1 h,24h after thrombolysis.ResultsThe incidence of recanalization of blood vessel was 59.5%,75.7%respectively in simple arterial thrombolysis group and combined intravenous and intra-arterial thrombolysis group.1h,24h after treatment,the NIHSS in patients with combined intravenous and intra-arterial and intravenous thrombolysis were significant different with that of before thrombolysis(P<0.05).The difference was significant between these two groups(P<0.05).ConclusionCombined intravenous and intra-arterial thrombolysis treatment can improve the rate of vascular recanalization and improve the patient’s prognosis obviously.
Combined intravenous and intra-arterial thrombolysis;Acute posterior circulation stroke;Effect
R743.3
A
1003-2754(2014)06-0558-02
2014-02-23;
2014-05-28
(吉化集团公司总医院神经内科,吉林吉林132021)
史壮宏,E-mail:shzhh1972@sina.cn
短篇与个案报告
- 中风与神经疾病杂志的其它文章
- 丁苯酞软胶囊治疗脑分水岭梗死的临床疗效观察

