早期肠内营养支持联合生长抑素对胰腺手术患者术后康复的影响分析
姚向庆 杨明智 陈有挺 张志波 郑岩松 翁山耕 石 铮
福建医科大学附属第一医院肝胆胰外科,福建福州 350005
胰腺手术患者常伴有免疫功能下降和不同程度的营养不良症状,术后康复情况往往不甚理想,感染率和死亡率均较高。因此,胰腺手术后的营养支持是护理的重点内容。目前,术后应有生长抑素成为胰腺手术围手术期的常规处理方法[1]。而采取何种有效、正确的饮食护理才能改善术后患者的机体营养状况,促进机体功能恢复成为研究的重点。经过多年的研究和临床实践,发现肠内营养支持是一种安全、有效的方法,该营养支持方式能有效机体提供代谢所需的各种营养物质,并能保证肠道功能的完整,从而有利于减少细菌移位现象,改善患者的转归[2]。该院对胰腺手术患者术后应用早期肠内营养和生长抑素,效果满意,选取该院2010年9月—2013年9月收治的90例胰腺手术患者作为研究对象,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的90例胰腺手术患者作为研究对象。并随机分为观察组和对照组。观察组45例,21例女性、24例男性;年龄32~73 岁,平均年龄 5 0.32±8.95 岁;病程 2 ~12 个月,平均病程5.37±2.14个月;病理学类型:16例高分化腺癌、10例腺泡细胞癌、10例导管细胞癌、3例黏液性囊腺癌、6例中分化腺癌;癌灶位置:23例胰腺壶腹周围癌、21例胰腺头部。对照组45例,20例女性、25例男性;年龄 3 3~75岁,平均年龄 5 2.12±7.24岁;病程2~13个月,平均病程5.39±3.04个月;病理学类型:18例高分化腺癌、12例腺泡细胞癌、8例导管细胞癌、2例黏液性囊腺癌、5例中分化腺癌;癌灶位置:25例胰腺壶腹周围癌、20例胰腺头部。两组患者的性别、年龄、病程、病理学类型、癌灶位置等一般资料无明显差异,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 给予该组患者术后肠外营养支持+生长抑素。首先,术后常规进行基础护理、病情监测、心理护理、预防并发症等。将3mg生长抑素加入50mL生理盐水中进行稀释,采取静脉泵入的方式,每12h应维持一次。术后采用肠外营养支持方式。先建立静脉通道,然后将一定量的电解质、氨基酸、脂肪乳剂、维生素、葡萄糖等通过周围静脉或深静脉利用微量泵匀速输入患者机体内。抗生素应单独滴注,其他则在3L聚乙烯袋中采取混合滴注的方式。
1.2.2 观察组 给予该组患者术后早期肠内营养支持+生长抑素。与对照组一样,术后进行常规治疗和护理。然后给予患者生长抑素,其使用方法与对照组相同。而肠内营养支持则在术后12h进行。术中置入空肠营养管。然后将提前配置好的匀浆膳均匀输入患者机体内,为维持氮平衡,以提供机体免疫力,每天应给予补充超过2g/kg的蛋白质。为防止过多蛋白质造成肾脏氮质潴留现象,在进行肠内营养时,可控制供给蛋白质的量处于总热量的20%左右。
1.3 评价指标
比较两组术前及术后1周患者的营养指标和术后机体恢复情况。其中,营养指标包括血糖、血红蛋白、血清白蛋白,使用自动生化分析仪进行检测(日立7170A)。患者术后恢复情况则包括肛门排气时间、胃肠蠕动时间、住院时间和并发症发生情况。
1.4 统计方法
2 结果
2.1 两组患者术前、术后1周营养指标比较
术前,两组的营养指标(血糖、血红蛋白、血清白蛋白)无明显差异,差异无统计学意义(P>0.05);术后1周,两组的营养指标均明显上升,与术前相比差异明显,差异有统计学意义 (P<0.05);且观察组明显高于对照组,组间比较差异有统计学意义(P<0.05),见表 1 。
表1 两组术前、术后1周的营养学指标比较(±s)
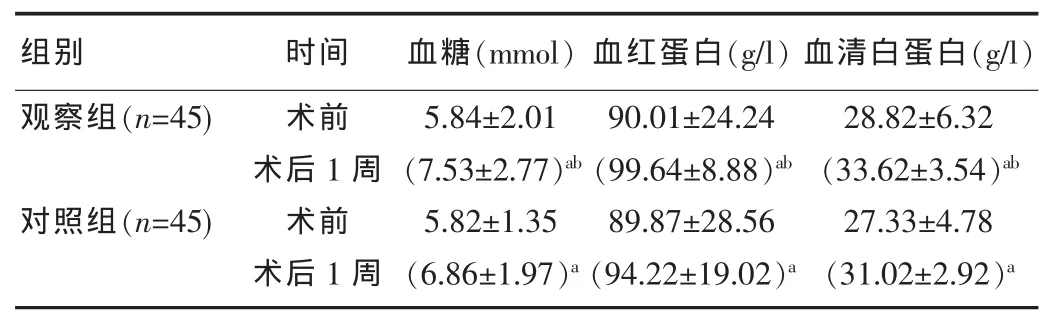
表1 两组术前、术后1周的营养学指标比较(±s)
注:与术前相比,aP<0.05;与对照组相比,bP<0.05。
组别 时间 血糖(mmol) 血红蛋白(g/l) 血清白蛋白(g/l)观察组(n=45)对照组(n=45)术前术后1周术前术后1周5.84±2.01(7.53±2.77)ab 5.82±1.35(6.86±1.97)a 90.01±24.24(99.64±8.88)ab 89.87±28.56(94.22±19.02)a 28.82±6.32(33.62±3.54)ab 27.33±4.78(31.02±2.92)a
2.2 两组术后机体康复情况比较
观察组术后肛门排气时间、胃肠蠕动时间、住院时间均短于对照组,差异有统计学意义(P<0.05),见表2。另外,两组术后均有并发症发生,其中,观察组3例出现并发症,分别为2例感染、1例肺炎,并发症发生率为6.67%;对照组10例出现并发症,分别为5例感染、3例例肺炎、2例胃肠道出血,并发症发生率为22.22%。观察组的并发症发生率明显低于对照组,差异有统计学意义(P<0.05)。
表2 两组患者术后身体恢复情况比较(±s)

表2 两组患者术后身体恢复情况比较(±s)
注:与对照组相比,aP<0.05。
组别 肛门排气时间(h) 胃肠蠕动时间(h) 住院时间(d)观察组(n=45)对照组(n=45)(60.03±8.91)a 64.75±9.78(33.88±4.53)a 36.54±5.40(15.25±4.26)a 18.97±3.24
3 讨论
胰腺癌是胰腺常见恶性肿瘤,根据病理学类型又可划分为高分化腺癌、腺泡细胞癌、导管细胞癌、黏液性囊腺癌、中分化腺癌等。根据研究表明,在众多肿瘤类型中,胰腺癌的恶性程度较高,其5年内的生存率仅为3%左右[4]。当前,手术是治疗胰腺癌最有效的方法。但胰腺分泌功能在机体吸收和分解营养物质和血糖方面发挥重要作用,而胰腺手术后往往会在很大程度上影响早期内分泌和消化系统功能等生理功能[5],加上术中创伤、术后一定时间的禁食等,极易导致患者营养不良、免疫功能下降等问题,从而影响患者身体的康复。因此,给予胰腺手术患者术后充分、有效的营养支持非常重要,选择何种营养支持的方式成为临床关注的焦点。
胰腺手术后应用生长抑素是围术期的常规处理方法。生长抑素属于胃肠道主要的激素之一,它能有效抑制胃肠道几乎所有激素的释放,进而减少胃肠液的分泌,起到胃肠道减压的功效[6]。同时,生长抑素还能对胰腺内外分泌功能起到良好的抑制作用,帮助禁食中或肠外营养患者体内的脂肪、糖、蛋白质比例恢复平衡,以维持机体细胞群功能,降低机体的炎症反应和应激反应等,保证机体内部处于稳定状状态。为满足术后患者的营养需求,往往还需要给予胃肠营养支持。比较常见的胃肠营养支持方式有肠外营养支持和肠内营养支持两种。其中,肠外营养支持是较为严重的胰腺癌患者进行营养支持的一种常见方式,但应用该方式易发生感染、肺炎、胃肠道出血等并发症,安全性较差[7]。而且肠外营养支持的价格相对昂贵,影响了其应用范围。而肠内营养支持则具有明显的优势,该方式利用鼻肠管将患者机体所需营养液输入肠道内,有助于促进消化液分泌,从而提高肠道的吸收功能和消化功能,进而促使肠道蠕动,加快肠道功能的恢复[8]。与肠外营养支持方式相比,肠内营养支持在固定手术治疗效果方面效果更佳,安全性也更高。
该研究中,给予观察组应用早期肠内营养支持联合生长抑素的方式,对照组则为肠外营养支持联合生长抑素的方式。术后1周,两组的营养指标(血糖、血红蛋白、血清白蛋白)均有上升,与术前相比差异明显,差异有统计学意义(P<0.05)。且观察组的营养指标明显高于对照组,差异有统计学意义(P<0.05)。另外,观察组术后肛门排气时间、胃肠蠕动时间、住院时间均短于对照组,差异有统计学意义(P<0.05),并发症发生率(6.67%)也明显低于对照组(22.22%),且差异统计学意义(P<0.05)。
可见,对胰腺手术患者术后应用早期肠内应用联合生长抑素能有效促进肠道的生理功能恢复,改善患者术后的营养状况,有利于康复,值得推广。
[1]杨垚.早期肠内营养支持联合生长抑素对胰腺手术患者术后康复的影响[J].中国医药导报,2013,10(23):58-63.
[2]沈爱仙.针对胰腺疾病进行肠内营养支持的临床试验研究[J].中国保健营养,2014,24(7下旬刊):3780-3781.
[3]高晓莉,韩芳.急性胰腺炎的肠内营养支持进展[J].肝胆外科杂志.2012,20(5):394-396.
[4]吕建国.早期免疫肠内营养支持治疗对重症胰腺炎患者肠屏障和免疫功能及营养状态的影响[J].当代医药论丛,2014,12(1):98-99.
[5]戴启强,王爱东,方哲平,等.重症急性胰腺炎患者早期肠内营养支持对腹内压影响的研究[J].中国现代医生,2013,51(33):22-24.
[6]杨咏梅.胃肠内营养支持对重症急性胰腺炎患者的临床效果[J].医学临床研究,2011,28(8):1584-1586.
[7]王维国,付岚,张美玲,等.胰腺术后胰瘘及生长抑素对其预防和治疗价值的研究进展[J].肝胆胰外科杂志,2012,24(2):173-175.
[8]阳生光,苏科,朱燕辉,等.肠梗阻导管联合生长抑素治疗重症急性胰腺炎[J].中华急诊医学杂志,2013,22(11):1274-1276.

