腹腔镜胆囊切除术后胆漏22例护理与观察
王宝萍
河南省三门峡市中心医院,河南三门峡 472000
腹腔镜胆囊切除术(LC)是当前胆囊切除的一种首选术式,其潜在的危险性与开腹胆囊切除术相比较,更为严重,据统计,LC 术后出现不良并发症的发生率约为1%~2%,其中胆漏是最为常见以及最为严重的一种并发症[1]。然而,LC 术后胆漏起初无任何政策,不容易被及时地发现,往往会导致出现十分严重的后果,严重者会导致弥漫性腹膜炎,甚至需要进行二次开刀手术。本研究者主要对2004年1月—2013年5月入住我院的行腹腔胆囊切除术后出现胆漏患者的临床资料进行回顾性分析,并采取必要的护理干预措施,取得了较好的效果。现将具体的研究结果报道如下。
1 资料与方法
1.1 一般资料
选择2004年1月—2013年5月入住我院的22例行腹腔胆囊切除术后出现胆漏患者作为研究对象,其中男14例,女8例;年龄19~73岁,平均(52.11±9.02)岁;本组患者中有12例为慢性结石性胆囊炎,7例为急性结石性胆囊炎,3例为胆囊息肉。术后17例患者均放置引流管,其余5例未放置引流管,经B 超与CT诊断最终确诊为5例均为胆漏患者。术后1、2、3、4、5d 诊断胆漏分别为11例、7例、2例、1例及1例。
1.2 治疗方法
本组22例LC 术后胆漏患者经B 超引导下将引流管放置其中,引流胆汁量应在500 mL 以内,以保证引流的畅通性。然后采用VSD 吸引或者双套管吸引等,引流量在吸引的条件下逐渐减少直至未见胆汁流出为止,最后采用B 超进行复查,腹腔之中未见任何积液流出,此时可将之前的引流管拔出。
1.3 统计学处理
本研究主要采用统计学软件SPSS 15.0 对数据进行统计及分析。
2 结果
2.1 治疗效果分析
本组22例患者经保守治疗之后均符合胆漏治愈拔管指征:患者未见腹部体征,引流管未见引流液或者引流量在15mL/d 以内,经B 超检查无腹腔积液产生,即可拔管,从而避免了再次手术的发生,从而大大减少了不必要纠纷的发生,大大缓解了患者的痛苦以及加速了患者的痊愈。
2.2 本组患者护理前后自我管理评分对比
见表1。
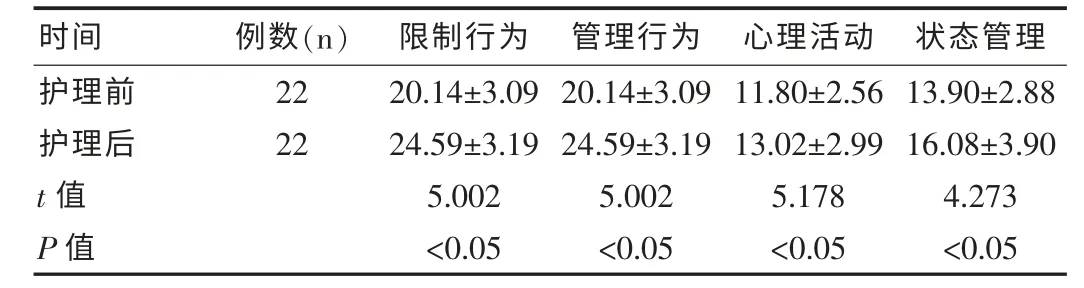
表1 本组患者护理前后自我护理管理评分比较(分)
由上表可知,本组患者护理前后自我护理管理评分相比,差异具有统计学意义(P<0.05)。
3 讨论
3.1 个体化腹部体征观察
在LC 后,不仅要对患者的生命体征进行监测,而且,还要认真仔细听取患者的心声并严格查看他们的腹部体征与引流液具体颜色、性状、量有多少,以防止有胆漏情况的出现。LC 不会对患者造成多大的损伤,术后患者并无明显的腹痛、腹胀症状,大部分的患者不用注入镇痛剂[2]。若患者术后存在明显的腹痛,那么,忽视应按照个体实际情况,详细观察是否切口疼痛,防止出现胆漏情况。一部分患者特别是老年患者,虽然腹腔内已经出现的胆漏,但没有腹痛,只感到明显的腹胀,那么,由此断定其患有非典型性胆汁性腹膜炎,要加强关注,对其生命体征予以时时监测,并和医生沟通,及时证实胆漏,通过相应的有效措施解决;有的胆漏患者并未有特别明显的腹膜炎,不过其右上腹胀痛会进一步加剧,并出现了肩背部放射痛,恶心、呕吐、白细胞增多、低热等诸多的不适,有发生胆漏的可能。若LC 后患者三天内存在腹痛、腹胀、局部或全腹有压痛、反跳痛伴发热现象,就有可能是胆漏症状。
3.2 特殊病例处理
LC 后护理人员应对手术具体情况进行及时了解,同时,针对特殊病例(手术难度大、手术时间长、术后有胆漏可能性的患者)和医生积极沟通交流,以进行预防性处理,认真做好病情、治疗护理措施的交接工作。患者在手术过程中会放置腹腔引流管,这样就能够及时的观察引流液。轻症患者术后第一天就可以鼓励或者帮助他们下床活动,而此类患者术后至少卧床3 d,时刻观察患者引流管中有无胆汁样液体流出,看其是否会出现胆漏,如果都正常才能让其下床活动,就算部分患者有胆漏情况,但制动3 d 后会通过炎症粘连而闭合[3]。
3.4 心理护理
LC 后一旦患者出现胆漏,住院时间就会延长、费用增加、置管引流并引流时间延长,会使患者及其家属发生焦虑、恐慌以及不满情绪。这个时候,护理人员要仔细倾听他们的主诉,保持一颗同情心,积极和患者及其家属沟通,并向其介绍治疗护理措施的至关重要性,得到患者及其家属的信任,消除不良的心理情绪,积极配合治疗与护理[4-5]。
[1]郑明霞,邓芳.腹腔镜胆囊切除术后胆漏26例观察与护理[J].齐鲁护理杂志,2011,17(3):35-36.
[2]郭红伟,王玉莲.腹腔镜胆囊切除术后并发症的防治体会[J].腹腔镜外科杂志,2006,11(5):425-426.
[3]金如燕,王笑微,章赛珍.胆道术后并发胆漏的护理[J].浙江临床医学,2007,9(1):143.
[4]保红平,方登华,高瑞岗,等.腹腔镜胆囊切除术并发症的危险因素分析[J].中华普通外科杂志,2004,19(10):588-589.
[5]柴惠红,刘国琼.重症急性胰腺炎术后并发结肠瘘患者的护理[J].中华护理杂志,2003,38(12):932.

