α-羟丁酸脱氢酶检测对非霍奇金淋巴瘤诊断及预后的意义*
杨海平 陈 琳 魏旭东 米瑞华 尹青松 杜建伟
非霍奇金淋巴瘤(non-Hodgkin's lymphoma,NHL)是起源于淋巴组织的一类恶性增殖性疾病。乳酸脱氢酶(LDH)是一种糖酵解酶,广泛存在于人体组织内。β2-微球蛋白(β2-MG)是细胞组织相容性抗原的一部分,主要由淋巴细胞合成。人们发现在NHL患者血清中LDH与β2-MG水平升高并于1993年将LDH作为独立预后因素,将血清LDH水平纳入NHL国际预后指数模型。α-羟丁酸脱氢酶(α-HBDH)是LDH的同功酶,已经发现在急性白血病[1]、多发性骨髓瘤[2]等恶性血液疾病中升高。但NHL中α-HBDH的相关研究国内外鲜见报道。本文回顾性分析了2011年11月至2012年10月本院诊治的104例NHL患者血清α-HBDH情况,报道如下。
1 材料与方法
1.1 病例
选择郑州大学附属肿瘤医院血液科2011年11月至2012年10月收治的104例NHL患者,所有患者均经病理组织学确诊,采用CT、彩超、PET-CT等辅助检查以明确分期,骨髓细胞学检查以明确是否有骨髓累及,病理分型按世界卫生组织淋巴组织肿瘤分类,临床分期采用Ann Arbor分期系统。入组患者分别按年龄(>60岁、≤60岁)、性别、疾病分期(Ⅰ/Ⅱ期、Ⅲ/Ⅳ期)和病理类型(惰性、侵袭性)进行分组,患者中DLBCL36例,MCL12例,FL13例,NK/T28例,其他病理类型15例(表1)。因心功能异常时α-HBDH亦会升高,故同时检测患者肌酸激酶(CK)和肌酸激酶同工酶(CK-MB)以观察心功能,排除CK及CK-MB异常及肝肾功能异常的患者。患者化疗2~3个周期后检测上述指标以评估LDH、α-HBDH及β2-MG随着肿瘤负荷下降而变化的趋势。15例患者采用R-CHOP方案化疗,其余患者均采用CHOP方案化疗。正常对照标本80例来自本院健康体检者,排除肿瘤、心肺肝肾功能异常等可能引起LDH、α-HBDH异常的疾病,未检测血清β2-MG水平,只进行血清α-HBDH、LDH比较。
1.2 检测方法
采集标本前经过患者知情同意,于入院后次日空腹采集静脉血3 mL,不抗凝,1 h内送检。将标本离心后取血清,血清采用罗氏P800全自动生化分析仪检测α-HBDH、LDH、β2-MG。操作方法详见操作手册。正常参考范围α-HBDH为72~182 U/L,LDH为109~245 U/L,β2-MG为0.8~2.2 mg/L。
1.3 统计学分析
数据统计使用SPSS 18.0软件,治疗前后的观察指标值(血清LDH、α-HBDH及β2-MG水平)与正常人指标值的比较采用两独立样本的t检验。治疗前后的观察指标值比较采用配对资料的t检验。Ⅰ/Ⅱ期与Ⅲ/Ⅳ期的观察指标升高阳性率的比较采用χ2检验。相关性分析采用秩相关进行检验。P<0.05为差异具有统计学意义。
2 结果
2.1 α-HBDH与疾病分期、肿瘤恶性程度的关系
所有NHL患者检测血清α-HBDH水平,34.6%(36/104)的患者血清α-HBDH升高,Ⅲ/Ⅳ期患者升高比例为39.1%(25/64),明显高于Ⅰ/Ⅱ期患者升高比例 17.5%(7/40);Ⅲ/Ⅳ期组α-HBDH 绝对值为(222.73±125.03)U/L,明显高于 I/II期组(172.24±104.13)U/L。侵袭性淋巴瘤患者中α-HBDH升高比例35.5%(27/76)亦高于惰性淋巴瘤患者32.1%(9/28);侵袭性淋巴瘤患者血清α-HBDH绝对值为(205.98±114.00)U/L,亦明显高于惰性淋巴瘤患者该值(153.51±40.11)U/L。但在不同年龄及性别的患者中,HBDH升高率及血清绝对值无明显差异(表2)。
2.2 NHL患者与健康人群血清α-HBDH水平的比较
正常对照的血清α-HBDH均在正常范围内,均值为(120.06±15.11)U/L。淋巴瘤患者α-HBDH明显升高为(323.62±114.74)U/L,化疗2~3个疗程后表达水平下降,为(155.92±35.70)U/L,但仍高于正常对照组,三者之间有有统计学差异(表3)。

表1 患者资料Table 1 Basic characteristics of patients with NHL
表2 患者血清α-HBDH、LDH及β2-MG水平比较 (±s)Table 2 Comparison of serum α-HBDH,LDH,and β2-MG levels of patients with NHL (±s)

表2 患者血清α-HBDH、LDH及β2-MG水平比较 (±s)Table 2 Comparison of serum α-HBDH,LDH,and β2-MG levels of patients with NHL (±s)
FactorsⅠ/Ⅱ stageⅢ/Ⅳ stage P Indolent Aggressive P>60 years old≤60 years old P Male Female P HBDH(U/L)172.24±104.13 222.73±125.03 0.036 153.51±40.11 205.98±114.00 0.047 176.52±71.54 211.11±126.97 0.549 207.93±124.24 179.63±82.24 0.449 LDH(U/L)240.11±149.27 298.04±145.60 0.230 212.93±68.07 287.59±160.05 0.024 249.29±105.98 287.83±207.94 0.685 286.98±163.29 247.75±110.63 0.453 β2-MG(mg/L)2.66±1.13 3.47±1.65 0.005 2.77±1.18 3.05±1.44 0.185 4.24±2.09 2.58±0.80<0.001 3.36±1.80 2.71±0.85 0.292
2.3 血清α-HBDH、LDH、β2-MG水平与缓解率
36例血清α-HBDH值升高的NHL患者中,获得缓解和部分缓解的共有24例,总有效率为66.7%,α-HBDH正常的患者的总有效率为85.3%(58/68)(P=0.02,表1,图1)。
LDH结果与α-HBDH类似,35.6%(37/104)的NHL患者LDH升高,除不同分期之间未发现显著性差异之外(P=0.23),余统计学处理结果与α-HBDH高度一致,即与病症恶性程度呈正相关,与年龄及性别无关(表1、2,图2)。
59.6%(62/104)患者血清β2-MG升高,Ⅲ/Ⅳ期患者升高比例高于Ⅰ/Ⅱ期患者,其血清绝对值在不同分期之间差异明显(P=0.005),但其绝对值在不同病理类型组之间无显著性差异(P=0.185),患者化疗2~3个周期后,β2-MG水平下降但化疗前后无统计学差异(P=0.153,图3)。
对α-HBDH与LDH、β2-MG进行相关性分析,均具有明显相关性:α-HBDH和LDH:rs=0.945,P<0.001;HBDH和β2-MG:rs=0.347,P=0.001。
表3 LDH、α-HBDH及β2-MG治疗前后指标比较 (±s)Table 3 Comparison of indices before and after LDH,α-HBDH,and β2-MG treatment (±s)

表3 LDH、α-HBDH及β2-MG治疗前后指标比较 (±s)Table 3 Comparison of indices before and after LDH,α-HBDH,and β2-MG treatment (±s)
a:Before treatment group compared to normal controls;b:After treatment group compared to normal controls;c:Comparison before and after treatment
Group Before treatment After treatment Control β2-MG(mg/L)4.47±4.41 2.70±1.21 Pa Pb Pc LDH(U/L)425.59±137.04 216.00±41.92 147.39±17.60<0.001<0.001<0.001 α-HBDH(U/L)323.62±114.74 155.92±35.70 120.06±15.11<0.001<0.001<0.001——0.153
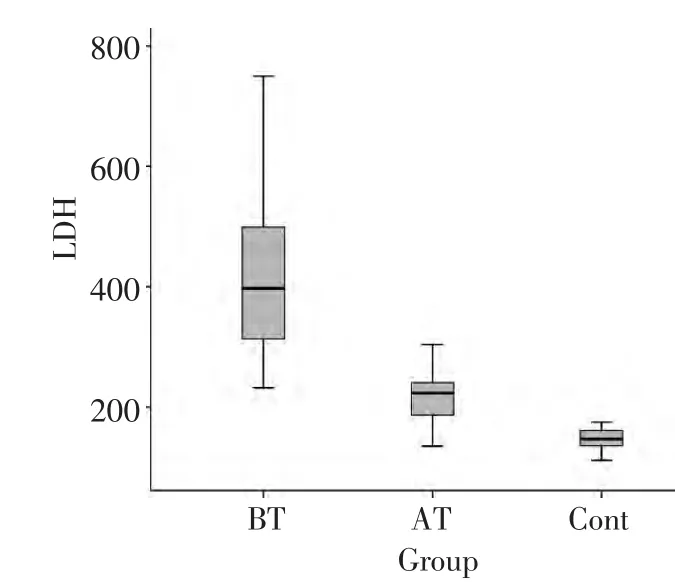
图2 患者治疗前后及正常人血清LDH水平比较Figure 2 Comparison of serum LDH before and after treatment
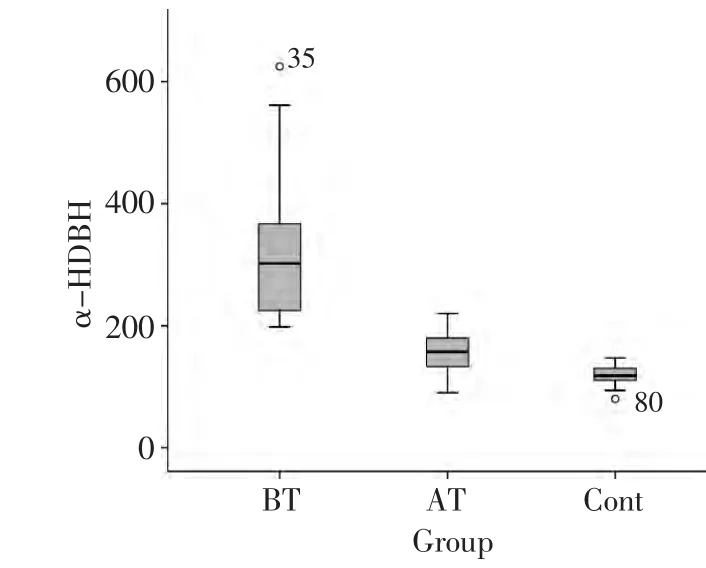
图1 患者治疗前后及正常人血清α-HBDH水平比较Figure 1 Comparison of serum α-HBDH before and after treatment

图3 患者治疗前后及正常人血清β2-MG水平比较Figure 3 Comparison of serum β2-MG before and after treatment
3 讨论
α-HBDH可以催化α-酮丁酸为α-羟丁酸,它是含H基团的LDH1和LDH2的总称,实际反映的是体内LDH1和LDH2的总体水平,文献报导在白血病[1]、多发骨髓瘤[2]以及贫血性疾病[3]中都存在α-HBDH增高。LDH在机体内存在5种同工酶:LDH1,LDH2,LDH3,LDH4,LDH5。其中淋巴组织中主要是LDH3。在肿瘤组织中LDH释放增加[4],Dumontet等[5]指出,NHL患者中,LDH3升高最具有特异性,而LDH2升高最常见。在总LDH升高的NHL患者中,不仅LDH2升高人数较其他亚型多,LDH2/总LDH比值改变更为明显,而LDH1/总LDH、LDH3/总LDH与正常对照相比改变较小。LDH的5种同工酶中,LDH4和LDH5的活性很弱,其余三种同工酶活性依次是LDH2>LDH1>LDH3,因人体差异,有的人酶活性依次为LDH2>LDH3>LDH1,LDH2和LDH3均与较短的总体生存率及无病生存率相关,LDH1主要存在于心肌、肾脏中。在LDH2升高的患者中,当心功能正常即CK和CK-MB正常时,α-HBDH升高主要反映LDH2的改变,α-HBDH或许更能直接反映患者的肿瘤负荷并推断预后。
非霍奇金淋巴瘤是一组源于淋巴组织的恶性肿瘤,具有高度异质性,不同分期和病理类型之间预后差别较大。研究证实,LDH和β2-微球蛋白(β2-MG)是反映非霍奇金淋巴瘤肿瘤负荷和判断预后的重要指标。LDH影响淋巴瘤患者的总生存[6-7],NHL的β2-MG水平升高,其升高机制多样[8],其水平与疾病程度及进展相关[9-11]。本组资料显示NHL患者与正常人的β2-MG含量具有明显差异,在Ⅲ/Ⅳ期患者升高例数明显高于Ⅰ/Ⅱ期患者例数,两组在升高的程度上亦具有明显差异,侵袭性淋巴瘤患者血清β2-MG水平亦较惰性淋巴瘤患者高,这与之前的报导[12]相符。而且在Ⅰ/Ⅱ期患者中,β2-MG升高的比例明显高于LDH及α-HBDH,可能β2-MG在早期诊断上的意义较LDH及α-HBDH更明显。另外β2-MG升高的NHL患者治疗前与治疗2~3疗程后β2-MG水平无明显变化(P>0.05),这与报道[13]相符。
本组资料所有NHL患者中,α-HBDH和LDH进行回归分析显示二者具有明显相关性,在Ⅲ/Ⅳ期与Ⅰ/Ⅱ期患者比较中,LDH水平差异无统计学意义,其原因可能是因为:Ⅲ/Ⅳ期患者中年轻患者比例较Ⅰ/Ⅱ期患者高,减弱了分期对于血清指标水平的比较意义,但即便如此,α-HBDH在两组之间的差异仍具有显著意义。文献[14]报导LDH2和LDH3在晚期淋巴瘤和侵袭性淋巴瘤出现频率最高,本组资料亦显示惰性与侵袭性NHL的患者间的血清α-HBDH及LDH均具有明显的差异。本组资料将NHL患者的α-HBDH水平同LDH、β2-MG进行关联性分析,发现他们有明显的正相关,LDH已经是国际公认的NHL预后指标,α-HBDH亦能较好的反应NHL患者的病情程度和预后[15],在α-HBDH正常表达的患者中其有治疗效率明显高于α-HBDH高表达的患者。患者治疗前后的血清α-HBDH及LDH水平下降,具有显著性差异,但是化疗2到3个疗程的患者与正常人比较仍具有显著性差异,可能是因为化疗后患者虽有缓解,但体内仍存在一定的肿瘤负荷。α-HBDH在NHL患者中的表达同LDH和β2-MG呈正相关,有可能成为反应患者肿瘤负荷的新指标,并协助判断预后。
1 Chen HB,Pan ZY,Hong GP.Clinical Significance of LDH,HBDH and Beta 2 Microglobulin Monitoring in Acute Leukemia[J].Hainan Medical,2010,21(13):112-113.[陈海斌,潘志远,洪国平.LDH、HBDH和β2微球蛋白监测在急性白血病中的临床意义[J].海南医学,2010,21(13):112-113.]
2 Ma HF,Guo SL,Pang XH,et al.Clinical Significance of LDH,HBDH and Super C-reactive protein in Patients with Multiple myeloma[J].International Journal of Laboratory Medicine,2011,32(14):1550-1551[.马慧霞,郭淑丽,庞秀慧,等.多发性骨髓瘤患者血清乳酸脱氢酶、α-羟丁酸脱氢酶、超敏C反应蛋白的变化及临床意义[J].国际检验医学杂志,2011,32(14):1550-1551.]
3 Guo LH.The Value of Myocardial Enzyme in Diagnosis of Anemia[J].Chinese Medicine Guidelines,2012,10(20):490-492[.郭丽华.心肌酶在贫血病诊断中的价值[J].中国医药指南,2012,10(20):490-492.]
4 Chen CC,Yang CF,Yang MH,et al.Pretreatment prognostic factors and treatment outcome in elderly patients with de novo acute myeloid leukemia[J].Ann Oncol,2005,16(8):1366-1373.
5 Dumontet C,Drai J,Bienvenu J,et al.Profiles and prognostic values of LDH isoenzymes in patients with non-Hodgkin's lymphoma.Profiles and prognostic values of LDH isoenzymes in patients with non-Hodgkin's lymphoma[J].Leukemia,1999,13(5):811-817.
6 Wen QQ,Zhou JL,Liu ZB,et al.Survival and Prognosis analysis for four hundred and nine patients with diffuse large B cell lymphoma[J].The Chinese Journal of Hematology,2014,35(4):318-324.[文青青,周佳丽,刘志彬,等.409例弥漫大B细胞淋巴瘤患者的生存预后分析[J].中华血液学杂志.2014,35(4):318-324.]
7 Gu AH,Kou KR,Wang Y,et al.Clinical significance of LDH and Beta 2 microglobulin monitoring in patients with non-hodgkin's lymphoma[J].Chinese Clinical New Medicine,2013,6(3):221-223[.古爱虎,寇克韧,王 勇,等.非霍奇金淋巴瘤患者血清LDH与β2-MG检测及其临床意义[J].中国临床新医学,2013,6(3):221-223.]
8 Xu XQ,Wang JM.Clinical Significance of Beta 2 microglobulin in hematologic malignancies[J].The Chinese Journal of Hematology,2005,26(7):444-446[.许晓倩,王健民.β2-微球蛋白在恶性血液病中的临床意义[J].中华血液学杂志,2005,26(7):444-446.]
9 Federico M,Guglielmi C,Luminari S,et al.Prognostic relevance of serum beta2 microglobulin in patients with follicular lymphoma treated with anthracycline-containing regimens[J].Haematologica,2007,92(11):1482-1488
10 Gui W,Wang T,Wang J,et al.An improved prognostic parameter for non-Hodgkin's lymphoma based on the combination of three serum tumor markers[J].Int J Biol Markers,2008,23(4):207-213.
11 Zhang HX,Xu J,Liu T,et al.Clinical Features and pro Survival Analysis of Mantle Cell Lymphoma[J].The Chinese Journal of Hematology,2011,32(4):231-235[.张海溪,徐 娟,刘 霆,等.套细胞淋巴瘤患者的临床特征及生存预后分析[J].中华血液学杂志,2011,32(4):231-235.]
12 Huang RX,Li XL,Huang XC,et al.Clinical significance of LDH and Beta 2 microglobulin monitoring in patients with non-hodgkin's lymphoma[J].Journal of Chinese Modern Medicine,2008,17(10):1357-1359[.黄然欣,李晓林,黄晓春,等.非霍奇金淋巴瘤血清乳酸脱氢酶和β2微球蛋白水平及临床意义[J].中国现代医学杂志,2008,18(10):1357-1359.]
13 Chen W,Luo RC,Fan WW,et al.Clinical significance of monitoring LDH,TPS,CEA and beta 2 microglobulin in non-hodgkin's lymphoma[J].Journal of Southern Medical Uuniversity,2006,26(2):227-228,230.[陈 维,罗荣城,樊卫文,等.联合测定LDH、TPS、CEA和β2-MG对非霍奇金淋巴瘤中的临床意义[J].南方医科大学学报,2006,26(2):227-228,230.]
14 Bouafia F,Drai J,Bienvenu J,et al.Profiles and prognostic values of serum LDH isoenzymes in patients with haematopoietic malignancies[J].Bull Cancer,2004,91(7-8):E229-E240.
15 Pan SY,Zhu B.Clinical Significance of LDH monitoring in patients with non-hodgkin's lymphoma[J].Journal of Chinese Physician,2014(1:111-1120[.潘韶英,朱 斌.非霍奇金淋巴瘤患者血清LDH检测的临床意义[J].中国医师杂志,2014,16(1):111-1120.]

