超早期微创穿刺手术和小骨窗显微手术治疗高血压脑出血疗效比较
王公平 张海涛 邵珍维 陈 魏 岳新鹏 李 鲁 李 鑫
中铁二十局中心医院神经外一科 咸阳 712000
我们对比2008-02—2012-03收治的198例高血压脑出血患者分别采用超早期微创穿刺手术和小骨窗显微手术的疗效,现报道如下。
1 资料与方法
1.1 一般资料 选择2008-02—2012-03收治的198例高血压脑出血患者,男134例,女64例,年龄32~87岁,平均(59.5±8.3)岁;发病前有高血压史107例,发病后血压均超过150/100mmHg,198例患者均行头颅CT扫描,其中基底节区出血83例,大脑半球皮质下出血51例,丘脑出血12例,小脑出血10例,血肿破入脑室42例。血肿量25~155 mL,其中25~50mL 131例,>51~mL 60例,>100mL 7例(按多田公式计算血肿量)。发病至手术时间:最短2h,最长3.5d,平均(33.1±15.6)h,发病后7h内行超早期微创穿刺手术94例,超过7h行小骨窗显微手术104例。
1.2 临床表现 其中头痛、头昏起病58例,意识障碍起病78例,一侧肢体偏瘫起病56例,言语不清起病2例,脑疝4例。意识状态:嗜睡62例,浅昏迷86例,中度昏迷46例,深昏迷4例,术前对患者进行格拉斯哥昏迷评分(GCS)最高14分,最低3分,平均(8.5±3.1)分。
1.3 手术方法 超早期微创穿刺手术组:该手术组94例患者均在7h内手术,均采用YL-1型一次性使用颅内血肿穿刺针,根据CT片测量头皮至血肿中心的距离,选择适合的YL-1长度,尽量吸净血肿并置引流管,配合尿激酶、凝血酶反复冲洗、夹闭、引流。小骨窗显微手术组:根据CT定位,104例小骨窗开颅,先穿刺减压,后显微镜下清除血肿腔内大部血凝块,彻底止血,合并脑室内出血者同时行脑室外引流。血肿腔置引流管尿激酶、凝血酶反复冲洗、夹闭、引流。术后24~48h内头颅CT复查监测出血,并监测血压,予脱水、抗感染、营养神经等常规检测与治疗。
1.4 观察指标
1.4.1 神经功能缺失情况:应用美国国立卫生研究院卒中量表(NIHSS)于术前及术后2周对患者神经功能缺失情况进行评价。
1.4.2 疗效评价:治疗3个月后患者应用日常生活能力ADL分级法评价疗效ADL1:完全恢复日常生活自理;ADL2:部分恢复生活自理;ADL3:需要他人帮助或借助工具行走;ADL4:重残卧床但有意识;ADL5:植物生存,ADL6:死亡。其中以ADL1、ADL2、ADL3为有效。
1.5 统计学分析 采用SPSS 17.0统计学软件进行整理和数据分析,计量资料采取均数±标准差(±s)表示,组间比较采用t检验,计数资料采用卡方检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 2组NIHSS评分比较 2组患者术前及术后2周NIHSS评分比较均无明显差异(P>0.05),2组患者术后2周NIHSS评分均较术前有显著改善(P<0.05)。见表1。
表1 2组患者手术前后NIHSS评分比较 (±s)
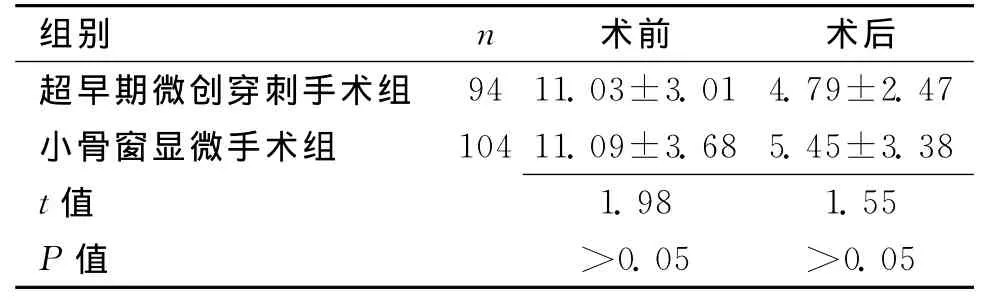
表1 2组患者手术前后NIHSS评分比较 (±s)
组别 n 术前 术后超早期微创穿刺手术组94 11.03±3.01 4.79±2.47小骨窗显微手术组 104 11.09±3.68 5.45±3.38 t 值1.98 1.55 P值 >0.05 >0.05
2.2 2组临床疗效比较 2组生存率及有效率比较差异无统计学意义(P>0.05),见表2。

表2 2组ADL评价分级 [n(%)]
3 讨论
高血压脑出血多见于50~70岁有动脉粥样硬化的男性患者[1],当脑内出血达到一定量且占位效应明显时,传统内科药物治疗已不能起效,而外科手术治疗现已被普遍认同。高血压脑出血的手术治疗主要目的是清除血肿、降低颅内压,使受压的神经元有恢复可能性,防止和减少出血后一系列继发性病理变化。但选用哪种手术方式,说法不一。
3.1 手术适应证 大多数患者在发病后短时间内出现意识障碍,其意识障碍的程度由出血的部位和出血量决定,发病后意识障碍越深,则病死率越高。现目前国内手术适应证:出血后有一定意识和神经功能的保留,而后病情继续加重,脑疝表现尚不明显者,应积极手术清除血肿,防止脑组织不可逆损伤;小脑出血(>10mL)、脑干出血并发脑室出血、脑水肿者应尽早手术干预;怀疑为脑血管动脉瘤及脑血管畸形者;对于条件适合的脑出血患者应争取早期及超早期进行手术,以提高治愈率及生活质量。对于脑干已严重受压的患者则不宜手术,心、肺、肾等脏器的功能衰竭者也不宜手术。
3.2 手术方式选择 目前无法确定哪种手术方式更好,应根据患者的具体病情和体质决定,应根据具体的出血量、出血部位来选择不同的手术方式。传统开颅减压充分、止血较彻底,但因手术时间长、脑部损伤大等缺点目前已较少采用。近几年来,随着显微神经外科手术技术的不断完善和发展,临床上采取微创、显微手术治疗高血压脑出血已渐渐成为一种趋势。我们采取的微创穿刺手术是应用YL-1型针钻进行颅内血肿微创清除,具有操作简单、创伤小、不易感染、不开颅、住院时间短且费用低等优点,特别适合于年老体弱者及危重症患者的抢救治疗。小骨窗显微手术具有手术操作方便,清除血肿较完全,术中出血量可控,术视野直接确切,损伤较小等优点[2],尤其适合出血量表浅、量少或高龄患者。
3.3 手术时机选择 脑出血后半小时即可形成血肿,6~7 h血肿周围微血管缺血痉挛,开始出现脑水肿、脑组织坏死,且随时间增长而加重[3-5]。目前国内外许多学者主张早期或超早期,即出血后7h内进行微创手术治疗HICH。超早期手术是在血肿周围开始出现脑水肿前清除大部分血肿以降低颅内压,最大限度防止脑组织进一步损伤,是目前最佳手术时机。手术时机的选择很大程度上影响了手术风险和术后再出血等。
但有不少研究指出超早期微创穿刺手术和小骨窗显微手术两者各有优缺点,有各自的适用范围[6-7]。本研究对两种手术方法进行了对比观察,发现两者临床疗效无明显差异,都取得较为满意的效果,因此,笔者认为术前应根据患者的不同情况,选择手术方法,以提高患者的生存率及生活质量,降低病死率、致残率。
[1]Hall CE,Grotta JC.New era for management of primary hy-pertensive intracerebral hemorrhage[J].Curr Neurol Neurosic Rep,2005,5(1):29-35.
[2]廖驭国,杨建雄,赖余柱.小骨窗显微手术治疗基底节高血压脑出血78例临床分析[J].中国临床神经外科杂志,2011,16(9):550-552.
[3]穆峰,李小刚,冯健.不同时机行微创血肿抽吸术治疗大鼠脑出血的研究[J].中国闹血管病杂志,2009,6(7):359-362;370.
[4]Johnson SP,Pedersen L,Friis S,et al.Nonaspirin nonsteroidal anti-inflammatory drugs and risk of hospitalization for intracerebral hemorrhage:apopulation-based asecontrol study[J].Stroke,2003,34(2):387-391.
[5]Matsushita K,Meng W,Wang X,et al.Evidence for apoptosis after inracerebral hemorrhage in rat striatum[J].J Cereb Blood Flow Metab,2000,20(2):396-404.
[6]孔刚,陈进,朱业余,等.小骨窗和微创穿刺治疗基底节区高血压脑出血[J].临床神经外科杂志,2006,3(4):184-185.
[7]梁启龙,魏世旺,刘凯,等.颅内血肿微创碎吸清除术临床分析[J].中华神经医学杂志,2005,4(2):178-180.

