Cookgas和Fastrach气管插管型喉罩用于预测困难气管插管的比较
杨 冬,邓晓明,佟世义,唐耿志,魏灵欣,隋静湖,王 磊
中国医学科学院 北京协和医学院 整形外科医院麻醉科,北京100144
Fastrach气管插管型喉罩 (Fastrach intubating laryngeal mask airway,FT-LMA)自1997年问世以来在困难气道处理中发挥的作用得到了普遍认可,经其硬质通气导管可采用直接盲探、弹性探条、光棒以及纤维光导支气管镜 (fiberoptic bronchoscope,FOB)引导等方式完成气管插管[1]。Cookgas气管插管型喉罩(Cookgas intubating laryngeal airway,CILA)是在充分吸取经典喉罩和FT-LMA优点的基础上,设计制作的新型插管型喉罩,其管壁柔韧、变形能力强,可引导盲探、视可尼硬镜以及FOB等多种气道处理工具完成气管插管,并具有较高的成功率[2]。虽然这两种插管型喉罩在临床中均得到了广泛应用,但目前尚无两者在困难气道处理中的对比性研究。本研究比较经CILA和FT-LMA盲探气管插管在预测困难气道患者中应用的临床效果,旨在为临床安全有效地应用这两种呼吸道管理工具提供资料。
对象和方法
对象及分组选择我院择期在全身麻醉下行整形外科手术患者86例,美国麻醉医师协会制订麻醉前病情分级Ⅰ级,年龄14~55岁,体重41~85 kg,采用Ecxel软件随机分为CILA组 (n=43)和FT-LMA组(n=43)。入选标准:至少具备1项困难气管插管标准 (甲颏距离 <6 cm;张口度 <3 cm,且 >1.5 cm,以便能够置入CILA或FT-LMA;Mallampati分级Ⅲ或Ⅳ级)。排除标准:牙齿松动、有胃食道返流危险以及预测面罩通气困难或既往麻醉有面罩通气困难史。
插管前准备根据患者体重选择合适型号可重复使用的CILA和FT-LMA,2.5、3.5和4.5号CILA以及3、4和5号FT-LMA分别适用于体重30~50 kg、50~70 kg和70kg以上患者。CILA组采用普通PVC导管 (女性,内径6.5或7.0 mm;男性,内径7.0或7.5 mm),FT-LMA组均采用内径为7.0 mm的Fastrach喉罩专用气管导管 (新加坡喉罩公司)。在实施插管操作前,用水溶性润滑剂充分润滑气管导管外壁和喉罩背面,并将润滑过的气管导管反复穿过喉罩2、3次,用以润滑喉罩通气导管,便于经喉罩插入气管导管以及喉罩退出。
麻醉处理及插管方法患者入室后,建立静脉输液通路,用Philips M1205A多功能监测仪 (Philips公司,荷兰)监测收缩压、舒张压、心率、脉搏氧饱和度和心电图,取稳定5 min后的数值作为麻醉诱导前基础值。经静脉输液小壶给入东莨菪碱0.3 mg、咪达唑仑0.05 mg/kg、芬太尼 2 μg/kg 或舒芬太尼 0.2 μg/kg,预吸氧5 min(6 L/min),确认无面罩通气困难,静脉推注维库溴铵0.1 mg/kg和丙泊酚2mg/kg麻醉诱导。面罩纯氧通气2 min后,取正中位将CILA或FT-LMA置入咽部,给喉罩套囊适量充气,连接麻醉机手控呼吸,观察胸廓起伏。挤压贮气囊时,通气阻力小,胸廓起伏良好,表明喉罩与声门对位关系良好;否则需要部分后退再置入或重新置入喉罩等方法获得肺最佳通气时的喉罩位置。获得满意喉罩位置后,采用FOB经喉罩通气导管穿出罩口,寻找声门,并对镜下声门暴露情况进行分级:1级:直视全部声门;2级:直视部分声门;3级:直视未见声门,但寻找可见声门;4级:寻找不到声门。用以评估喉罩开口与声门的对位情况,判断盲探插管的可操作性,指导盲探气管插管操作。为防止Fastrach喉罩会厌提升阀在FOB穿出罩口时损坏FOB前端,FT-LMA组在置入FOB前,先将气管导管经FT-LMA置入至16.5~17 cm处,用以抬升会厌提升阀。随后经喉罩通气导管将气管导管盲探插入到气管内,通过观察呼吸末二氧化碳分压波形证实气管插管是否成功。确认气管导管在气管内后,分别采用CILA和FT-LMA配套专用管芯协助退出喉罩。盲探气管插管次数超过3次仍未插入气管或插管时间超过5 min视为插管失败,改用FOB经喉罩或FOB引导完成气管插管。所有气管插管操作均由具有丰富CILA、FTLMA和FOB使用经验的麻醉医师实施完成。
监测指标监测并记录麻醉诱导前、后,置入喉罩后即刻,气管插管后即刻,退出喉罩后即刻以及退出喉罩后5 min内的收缩压、舒张压和心率;记录FOB镜下声门暴露情况;记录喉罩置入时间 (从面罩通气结束到置入喉罩获得满意肺通气)、盲探气管插管时间 (喉罩置入成功后到呼吸末二氧化碳分压证实气管插管成功,并且扣除FOB经喉罩观察声门所耗费的时间)以及喉罩退出时间 (气管插管成功后到退出喉罩后呼吸末二氧化碳分压再次证实气管插管成功);记录喉罩置入和盲探气管插管次数 (指喉罩或气管导管退出口腔后重新置入的次数);记录喉罩退出后是否带血以及操作过程中遇到的问题及相应处理方法。
统计学处理采用SPSS 16.0统计软件进行分析。计量资料以均数±标准差表示,组内比较采用配对t检验,组间比较采用成组t检验,计数资料比较采用χ2检验,等级资料比较采用秩和检验,P<0.05为差异具有统计学意义。
结 果
一般资料两组患者的一般资料差异无统计学意义 (P>0.05)(表1)。
术前气道评估两组患者麻醉前预测困难气道评估指标甲颏距离、张口度和Mallampati分级差异均无统计学意义 (P>0.05)(表2)。
喉罩置入结果86例患者均成功置入喉罩,CILA组34例 (79%)首次置入成功,7和2例患者分别于第2、3次成功置入CILA。FT-LMA组除9例第2次和1例第3次成功置入FT-LMA外,其余33例 (76.7%)为1次成功置入。两组患者CILA和FT-LMA首次置入及总体成功率差异无统计学意义 (P>0.05),但FT-LMA组喉罩置入时间 (34.2±13.9)s明显长于CILA组 (22.4±18.9)s(P<0.05)。
盲探气管插管结果CILA组35例 (81.3%)患者首次盲探气管插管成功,5和2例患者分别在第2、3次成功插管,1例盲探插管失败,改用FOB经CILA引导完成插管。FT-LMA组有32例 (74.4%)患者1次盲探插管成功,4例2次成功,3例3次成功,4例患者盲探插管失败,其中3例采用FOB经FT-LMA完成气管插管,1例经Fastrach喉罩FOB镜下未见声门,取出FTLMA,改用FOB直接引导插管成功。与CILA组比较,FT-LMA组盲探气管插管时间 [(46.0±26.7)s比(51.8±41.1)s]和喉罩退出时间 [(39.3±11.9)s比(35.3±10.4)s]差异无统计学意义 (P>0.05)。
FOB经喉罩观察声门暴露情况两组直视声门(1级和2级)病例数差异无统计学意义,但FT-LMA组有两例患者FOB经喉罩寻找不到声门 (表3)。

表1 两组患者的一般资料 (n=43)Table 1 General data of patients in the two groups(n=43)

表2 两组患者麻醉前预测困难气道评估 (n=43,n)Table 2 Evaluation of anticipated difficult airway in the two groups(n=43,n)

表3 两组纤维光导支气管镜经喉罩观察声门暴露情况[n=43,n(%)]Table 3 View of glottis under fiberoptic bronchoscope via intubating laryngeal airway in the two groups[n=43,n(%)]
并发症FT-LMA和CILA组分别有5和4例发生意外食道插管。两组各有2例患者在喉罩退出后,在喉罩表面带有少量血液,有口腔软组织轻微损伤。
血流动力学变化在分析血流动力学改变时,将两组盲探插管失败病例排除在外。在整个插管操作过程中,两组患者的血压变化均未超过麻醉诱导前水平;两组患者心率的最大值和FT-LMA组退出喉罩后即刻的心率较麻醉诱导前、后显著升高 (P<0.05);在各个记录时间点,两组患者的血压和心率变化差异无统计学意义 (P>0.05)(表4)。
讨 论
喉罩现已成为处理困难气道的重要工具之一,尤其是插管型喉罩的推广应用,更为解决困难面罩通气及困难气管插管提供了极好的选择。FT-LMA和CILA均为插管型喉罩,但两者在材质、设计及构造等方面存在较大差异,主要体现在三方面:(1)FT-LMA的通气管是带有解剖弯曲角度的硬质金属导管,并配有金属调节手柄,而CILA无金属通气管及手柄结构,其带有塑性角度的硅胶材质通气导管可以弯曲;(2)FT-LMA喉罩开口设计有会厌提升阀,而CILA无此构造,亦无经典喉罩开口处的栅栏; (3)FT-LMA只有3种型号可供选择,无法用于30 kg以下的小儿患者,而CILA有7种型号,0.5号CILA可用于体重<4 kg的新生儿。
文献报道FT-LMA与CILA均具有良好的通气功能[1-6]。本研究所有预测困难气管插管患者主要由上呼吸道外的病变或异常所致,而无呼吸道病变,结果表明FT-LMA与CILA首次置入成功率为76.7%和79%,通过Chandy手法第一步骤[4](在患者矢状面方向旋转喉罩)以及部分后退喉罩再置入手法[1](用以矫正会厌反折)调整喉罩位置均可以在3次以内获得较为满意的肺通气。但与CILA组相比,FT-LMA组喉罩置入时间明显延长,分析其原因可能与以下因素有关:(1)CILA质地柔软,对患者张口度要求不高,对于张口度大于1.5 cm的患者,可以置入半充气的喉罩,故本研究所有CILA组患者均置入充气后的CILA,置入后通常无需再充气,节省了喉罩置入时间;而FT-LMA硬质通气导管的弯曲角度对患者张口度要求较高,并且喉罩套囊在充气状态下置入可出现前端反折,因而FT-LMA组均采用套囊完全放气塑性后再置入的方法。(2)在颈部置有扩张器和颈部重度瘢痕挛缩患者,由于其头后仰受限,在置入FT-LMA时,FTLMA金属材质的通气导管和手柄可触及颈部扩张器或患者胸部,从而增加了FT-LMA置入难度,延长了置入时间,而CILA无金属结构,柔韧的通气导管可以随意弯曲。
表4 两组患者操作过程中的血流动力学变化 (±s)Table 4 Hemodynamic changes during tracheal intubation in the two groups(±s)
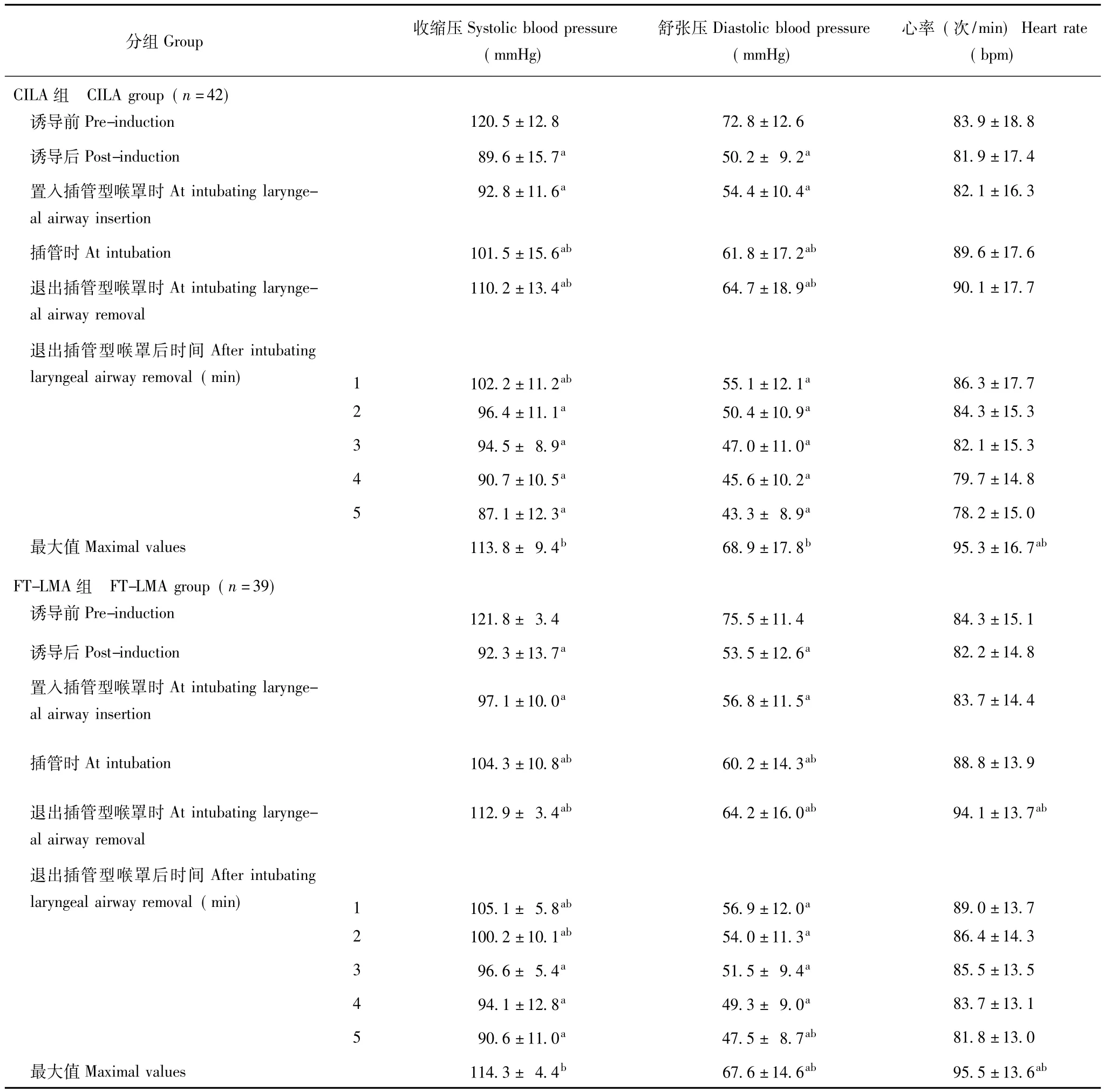
表4 两组患者操作过程中的血流动力学变化 (±s)Table 4 Hemodynamic changes during tracheal intubation in the two groups(±s)
1 mmHg=0.133 kPa;从麻醉诱导开始至气管插管后5 min内所测得的最高值作为其观察期内的最大值;与组内诱导前比较,aP<0.05;与组内诱导后比较,bP<0.05Maximal values are the greatest ones measured by the monitors from the beginning of intravenous anesthetic induction to 5 minutes after intubation;aP<0.05 compared with pre-induction within group;bP<0.05 compared with post-induction within group
分组Group 收缩压Systolic blood pressure(mmHg)舒张压Diastolic blood pressure(mmHg)心率 (次/min)Heart rate(bpm)CILA组 CILA group(n=42)诱导前Pre-induction 120.5±12.8 72.8±12.6 83.9±18.8诱导后Post-induction 89.6±15.7a 50.2± 9.2a 81.9±17.4置入插管型喉罩时At intubating laryngeal airway insertion 92.8±11.6a 54.4±10.4a 82.1±16.3插管时At intubation 101.5±15.6ab 61.8±17.2ab 89.6±17.6退出插管型喉罩时At intubating laryngeal airway removal 110.2±13.4ab 64.7±18.9ab 90.1±17.7退出插管型喉罩后时间After intubating laryngeal airway removal(min)1 102.2±11.2ab 55.1±12.1a 86.3±17.7 2 96.4±11.1a 50.4±10.9a 84.3±15.3 3 94.5± 8.9a 47.0±11.0a 82.1±15.3 4 90.7±10.5a 45.6±10.2a 79.7±14.8 5 87.1±12.3a 43.3± 8.9a 78.2±15.0最大值Maximal values 113.8± 9.4b 68.9±17.8b 95.3±16.7ab FT-LMA组 FT-LMA group(n=39)诱导前Pre-induction 121.8± 3.4 75.5±11.4 84.3±15.1诱导后Post-induction 92.3±13.7a 53.5±12.6a 82.2±14.8置入插管型喉罩时At intubating laryngeal airway insertion 97.1±10.0a 56.8±11.5a 83.7±14.4插管时At intubation 104.3±10.8ab 60.2±14.3ab 88.8±13.9退出插管型喉罩时At intubating laryngeal airway removal 112.9± 3.4ab 64.2±16.0ab 94.1±13.7ab退出插管型喉罩后时间After intubating laryngeal airway removal(min)1 105.1± 5.8ab 56.9±12.0a 89.0±13.7 2 100.2±10.1ab 54.0±11.3a 86.4±14.3 3 96.6± 5.4a 51.5± 9.4a 85.5±13.5 4 94.1±12.8a 49.3± 9.0a 83.7±13.1 5 90.6±11.0a 47.5± 8.7ab 81.8±13.0最大值Maximal values 114.3± 4.4b 67.6±14.6ab 95.5±13.6ab
为评估FT-LMA和CILA喉罩开口与声门的对位关系,采用FOB对镜下声门暴露情况进行分级,结果显示两组FOB镜下直视声门 (1和2级)情况差异无统计学意义,并且比率较高 (FT-LMA组83.8%,CILA组81.4%),表明FT-LMA与CILA置入后喉罩开口均与声门对位关系良好。但FT-LMA组FOB镜下寻找不见声门的概率相对较高,可能与经插入FT-LMA的气管导管观察声门时,FOB前端距离短、活动范围受限有关。
FT-LMA与CILA作为插管型喉罩,在正常及困难气道处理中不仅能够保持良好的通气功能,还具有较高的盲探插管成功率[1-2,4,7]。本研究 FT-LMA 与 CILA引导盲探插管的首次成功率为74.4%和81.3%,3次以内成功率为90.7%和97.7%,与文献报道 (FTLMA盲探插管成功率89% ~99.3%[8],CILA盲探插管成功率93.3%[2,7])一致。其中CILA组盲探插管成功率相对较高的原因包括:(1)CILA变形能力强,与患者咽喉部组织的贴附度较好;(2)在重度面颈瘢痕患者,患者颈部伸展受限,咽腔相对狭小,置入体积较大的FT-LMA后有时反而会压迫咽部结构,导致声门塌陷,虽然可以经FT-LMA维持正常氧合,但无法完成盲探气管插管[9],FT-LMA组1例失败病例即考虑由该原因导致,从而改用FOB单独引导完成气管插管。两组其他4例失败病例,均采用FOB经喉罩引导完成气管插管,表明 CILA和FT-LMA联合使用FOB可以提高气管插管成功率。
两组患者在盲探插管过程中均发生了意外食道插管,这可能与患者喉头位置偏高以及导管从喉罩开口穿出角度偏低有关。为提高CILA和FT-LMA引导盲探气管插管成功率,减少插管并发症,需要注意以下事项及调节手法:(1)选择合适型号的喉罩和气管导管,喉罩型号的选择不仅根据患者体重,还需参考患者身高,对于身材相对矮小的亚裔人群可适当选择小一个型号的喉罩;(2)在准备工作中,一定要充分润滑气管导管外壁和喉罩通气导管内腔,以便于气管导管能够顺利通过喉罩;(3)在实施盲探插管前,尽可能获得满意的肺通气,尤其在吸气相和呼气相通气均十分通畅时,表明气流阻力最小,罩口与声门对位最佳,盲探插管成功率最高[9];(4)可通过采用Chandy手法第二步骤 (垂直上提喉罩)[4]提高盲探插管成功率,亦可采用颈前喉头按压方法,但要注意,过度的喉头按压反而会增加盲探插管难度,必要时减轻喉头压迫[1]; (5)在盲探插管过程中,必须强调动作轻柔,避免暴力,防止不必要的损伤和意外发生。
两种插管型喉罩均配有特制的喉罩退出管芯。本研究结果表明,两组喉罩退出时间差异无统计学意义,喉罩退出难易程度相当。但在喉罩退出过程中,必须注意防止气管导管意外滑出气管和导管插入过深的情况发生。
由于避免了常规喉镜对会厌、舌根和咽部肌肉深部感受器的机械性刺激[10],所以CILA和FT-LMA引导盲探气管插管过程中对患者血流动力学影响轻微。但在整个气管插管过程中,最强烈的刺激往往发生在插入气管导管或导管在气管内移动时对气管黏膜的刺激,因而导致两组患者心率的最大值以及FT-LMA组退出喉罩后即刻的心率显著升高。
综上,经CILA和FT-LMA盲探气管插管均可安全有效地应用于预测困难气管插管患者,但CILA置入更容易,盲探气管插管成功率更高。
[1]Gerstein NS,Braude DA,Hung O,et al.The Fastrach intubating laryngeal mask airway:an overview and update[J].Can J Anaesth,2010,57(6):588-601.
[2]杨冬,邓晓明,佟世义,等.困难气道患者Cookgas气管插管型喉罩引导气管插管的效果[J].中华麻醉学杂志,2008,28(11):1047-1048.
[3]杨冬,邓晓明,罗茂萍,等.经Cookgas气管插管型喉罩视可尼喉镜引导全麻患者气管插管的可行性 [J].中华麻醉学杂志,2007,27(10):957-958.
[4]Ferson DZ,Rosenblatt WH,Johansen MJ,et al.Use of the intubating LMA-Fastrach in 254 patients with difficult-to-manage airways[J].Anesthesiology,2001,95(5):1175-1181.
[5]杨冬,邓晓明,罗茂萍,等.Cookgas气管插管型喉罩在困难气道处理中的应用 [J].临床麻醉学杂志,2007,23(9):764-765.
[6]杨冬,邓晓明,罗茂萍,等.Cookgas气管插管型喉罩在困难气管插管处理中的临床观察 [J].中国医学科学院学报,2007,29(6):755-759.
[7]邓晓明,杨冬,魏灵欣,等.全麻患者经Cookgas气管插管型喉罩盲探气管插管的可行性[J].中华麻醉学杂志,2006,26(3):224-226.
[8]Langeron O,Semjen F,Bourgain JL,et al.Comparision of the intubating laryngeal mask airway with the fiberoptic intubation in anticipated difficult airway management[J].Anesthesiology,2001,94(6):968-972.
[9]Thienthong S,Horatanarung D,Wongswadiwat M,et al.An experience with intubating laryngeal mask airway for difficult airway management:report on 38 cases[J].J Med Assoc Thai,2004,87(10):1234-1238.
[10]Siddiqui NT,Khan FH.Hemodynamic response to tracheal intubation via intubating laryngeal mask airway versus direct laryngoscopic tracheal intubation [J].J Pak Med Assoc,2007,57(1):11-14.

