新辅助化疗对宫颈癌的疗效观察
李小勤 孟媛媛 耿晓星
近年来,随着宫颈癌癌前筛查的普及、诊断率的提高、宫颈癌发病年龄低龄化的趋势[1],手术治疗成为早期宫颈癌的主要治疗手段,而中晚期宫颈癌治疗不当易出现肿瘤复发或转移,本文主要研究新辅助化疗联合手术治疗进展期宫颈癌的临床疗效,现总结如下。
1 资料与方法
1.1 研究对象
2008年06月~2011年12月,黑龙江省哈尔滨医科大学附属第三医院收治的Ⅰb2~Ⅱa期宫颈癌患者120例,分为研究组70例,对照组50例,年龄23~60岁,平均年龄45岁。依据国际妇产科联盟大会(FIGO)的临床分期标准,临床分期Ⅰb2期58例(研究组36例,对照组22例),Ⅱa期62例(研究组34例,对照组28例),肿瘤直径均≥4 cm,见表1。术前均经病理检查证实为宫颈鳞癌,血常规及肝肾功能检测正常,无严重内外科合并症及化疗相关禁忌症。
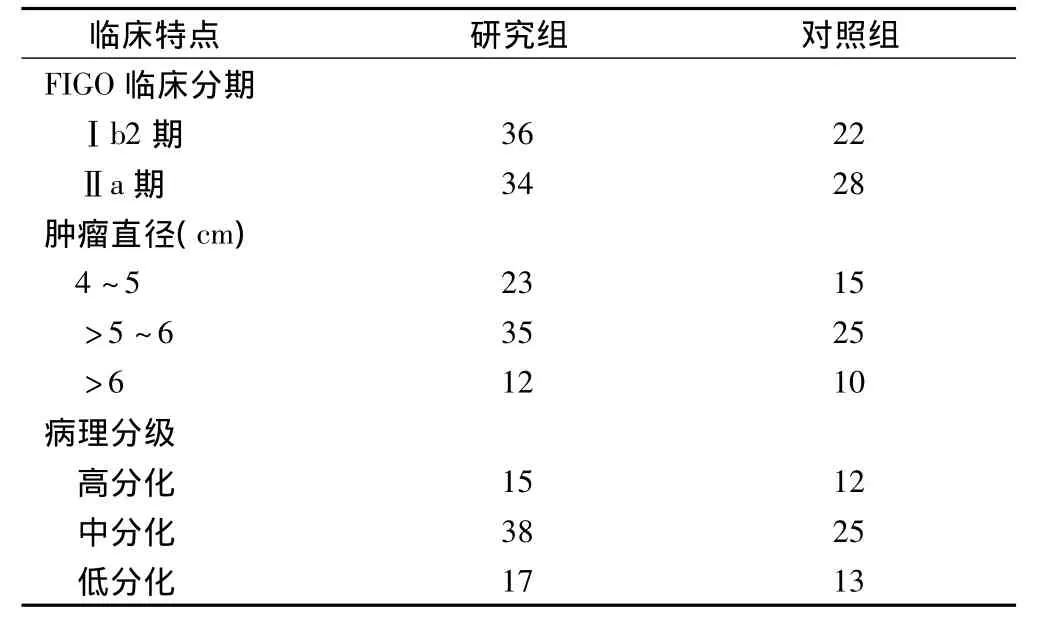
表1 两组宫颈癌患者的临床特点(例)
1.2 治疗方案
本研究中,对照组直接行广泛性子宫切除+盆腔淋巴结清扫术;研究组术前采用TP方案(紫杉醇+奈达铂)全身化疗,化疗结束后2~3周内评估疗效,有效者复查血常规、肝肾功能及凝血功能,无明显化疗不良反应者行广泛性子宫切除+盆腔淋巴结清扫术,其中年龄<40岁者,术中行卵巢偰切术并经病理检查证实无转移者,保留一侧或双侧卵巢并行卵巢悬吊术。
1.3 疗效评定
治疗前患者均经过两位以上主治医师及其以上职称者查体,并行相关影像学检查(如MRI或者CT)测量其病灶最大径线,疗效按照实体瘤疗效评价标准(RECIST)[2]进行评价,即测量所有病灶的最长直径,并计算所有最长径之和,与基线状态的最长径之和相比较:完全缓解(全部肿瘤病灶消失,并维持4周);部分缓解(肿瘤体积缩小30%以上,并维持4周上);疾病稳定(非PR/PD);疾病进展(病灶增大20%,病灶增大前非CR/PR/SD)。以完全缓解、部分缓解为有效,疾病稳定、疾病进展为无效。
1.4 统计学分析
应用SPSS 11.0统计学软件建立数据库进行数据分析,组间计量资料比较采用t检验,率的比较采用卡方检验。
2 结果
2.1 疗效
化疗结束后2~3周内观察肿瘤变化情况,研究组70例患者中,有效者57例,无效者13例,临床总有效率为 81.43%,见表 2。
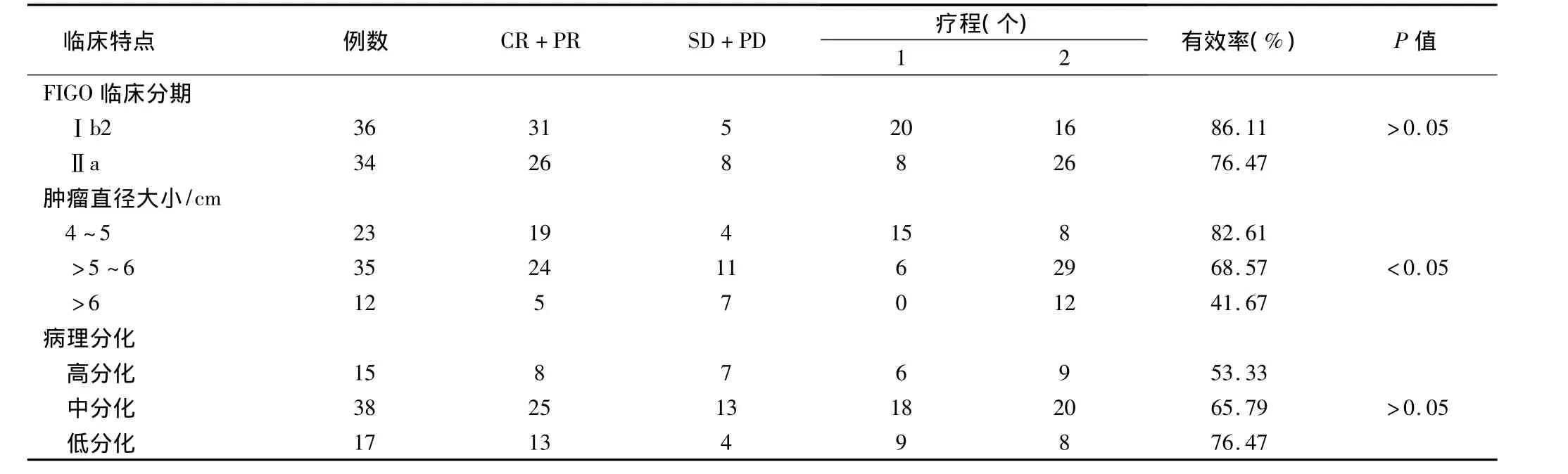
表2 70例宫颈癌患者先期化疗后疗效情况(例)
2.2 术中情况及术后并发症
术中情况:研究组手术时间为(200±30)min,术中出血量为(600±50)ml,术中无输尿管损伤、膀胱损伤者,保留卵巢功能者25例;对照组手术时间为(220±30)min,术中出血量为(500±50)ml,术中无输尿管损伤、无胱损伤者,保留卵巢功能者28例。
术后并发症:研究组术后淋巴潴留囊肿4例,尿潴留3例,经再次留置导尿管及中药、针灸理疗等处理后治愈;对照组术后淋巴潴留囊肿8例,尿潴留8例,经再次留置导尿管及中药、针灸理疗等处理后治愈。
2.3 病理变化
研究组术后宫颈深肌层浸润率、盆腔淋巴结转移率、脉管浸润率低于对照组,两组比较有统计学意义,而阴道切缘率两组比较无统计学意义,见表3。
2.4 术后生存率
107例患者中,共有2例患者死于宫颈癌(研究组1例,对照组1例),术后复发患者共10例(研究组4例,对照组6例),所有入选患者3年总生存率为98.13%(研究组为98.25%,对照组为98%),因两组患者观察时间短,术后生存率比较,无统计学意义,P<0.05。

表3 两组术后病理情况比较(例,%)
3 讨论
宫颈癌治疗方案是妇科肿瘤领域的重大课题之一。FIGO推荐的处理模式有以下3种[3]:化放疗同步联合治疗;广泛性子宫切除+盆腔淋巴结清扫术;先期化疗后再行广泛性子宫切除+盆腔淋巴结清扫术。
Sultan等[4]研究发现,宫颈癌患者对化疗的敏感性是通过p53-Bax调节通路,诱导细胞凋亡而起作用;先期化疗可以促进宫颈癌患者CD8+和CD4+阳性的T细胞、自然杀伤细胞诱导产生干扰素γ,通过免疫系统而起作用。目前,大多数学者认为宫颈癌先期化疗主要适应症为Ⅰb2~Ⅱa巨块型(≥4 cm)宫颈癌,主要是伴随其临床期别的增高,病理危险因素逐渐增加,如:深肌层浸润率、淋巴结转移率、脉管浸润率、阴道断端阳性率。有文献报道局部肿瘤直径﹤4 cm的患者5年生存率为80% ~90%,而≥4 cm的肿瘤患者其5年生存率为50% ~60%[5]。本文选取在我院初治宫颈癌患者120例,其肿块直径均≥4 cm,其中70例先期化疗后有效者行手术治疗,50例直接行手术治疗。化疗方式包括有静脉全身化疗和动脉插管化疗2种途径[6],因静脉全身给药方式操作简单,疗效较好,成本低,因此本研究中主要采取的是静脉全身给药,化疗方案为TP方案(紫杉醇+奈达铂),化疗疗程控制在1~2个疗程内,避免耽误主要治疗手段的及时应用[7]。研究组中,共有57例患者于化疗结束后行手术治疗,其化疗有效率高达81.43%,同一宫颈癌患者化疗前后局部肿块大小变化,说明化疗能减小肿块大小,降低宫颈癌的临床分期,扩大手术适应症,使相当一部分不适合直接手术治疗的患者,获得了手术机会,提高了手术切除的彻底性,同时研究组中,肿块直径>6 cm的宫颈癌患者,其化疗有效率为41.67%,而肿块直径为4 cm的宫颈癌患者,其化疗有效率为82.61%,两者比较差异有显著性,同时高分化宫颈鳞癌患者,化疗有效率为53.33%,低分化宫颈鳞癌患者化疗有效率为76.47%,说明化疗有效率高低不仅与肿瘤直径密切相关,且随着病理分级的降低,化疗有效率反而升高。
本文结果显示先期化疗组平均手术时间为(200±30)min,直接手术组为(220±30)min,术中出血量先期化疗组为(600±50)ml,直接手术组为(500±50)ml,说明化疗后手术并不增加术中出血量及手术时间;术后淋巴潴留囊肿、尿潴留并发症两组比较,差异具有统计学意义。对于年轻的局部晚期宫颈癌患者而言,放疗虽可取得较好疗效,但可以引起卵巢功能的衰竭或减退,阴道黏膜早衰,降低患者术后性生活质量,在本研究中,共有53例宫颈癌患者年龄低于40岁,术中行卵巢偰切术并经病理证实无转移,均予以保留卵巢功能,这对于目前逐年增高的年轻宫颈癌患者是1种较理想的治疗方案,能提高年轻宫颈癌患者生活的质量,使患者获得生理性疗效目的。
同一宫颈癌患者化疗前后癌细胞改变:化疗后癌细胞分裂相减少、细胞异型性降低,并可见大量坏死组织,术后病理宫颈深肌层浸润率、盆腔淋巴结转移率、脉管浸润率比较,研究组低于对照组,两组比较差异有统计学意义;阴道切缘阳性例数中,研究组3例,对照组3例,两组比较差异无统计学意义,且根据术后病理高危因素,给予患者补充放疗或放化疗治疗。对于术后患者生存率比较研究中,因病例研究个数较少,且观察时间短,两组比较差异无统计学意义,还需长时间、大样本的研究进一步观察探讨。
[1]Chen H ,Liang C,Zhang L,et al.Clinicalefficacy of modified preoperative neoadjuvant chemotherapy in the treatment of locally advanced(stage IB2 to IIB)cervical cancer:randomized study〔J〕.Gynecol Oncol,2008,110(3):308.
[2]Therasse P,Arbuck SG,Eisenhauer EA,et al.New guiddlines to evaluate the response to treatment in solid〔J〕.JNCI,2000,92:205.
[3]Rose PG.Locally advanced cervical cancer〔J〕.Current Opinion Obstet Gynecol,2001,13(1):65.
[4]Sultana H,Kigawa J,Kanamori Y,et al.Chemosensitivity and p53-Bax pathway-mediated apoptosis in patients with uterinecervical cancer[J].Ann Oncol,2003,14(2):214.
[5]糜若然,陈 星.宫颈癌新辅助化疗的评价〔J〕.国外医学:妇产科学分册,2006,33(1):61.
[6]王 平,彭芝兰,张家文,等.子宫颈癌新辅助化疗中不同化疗途径的疗效比较〔J〕.中华妇产科杂志,2005,40(4):230.
[7]Reuter S.Neoadjuvant chemotherapy timing crucial in cervical cancer〔J〕.Eur Cancer,2003,39(19):2470.

