钙化性乳腺癌MRI表现及其与预后因子的相关性分析*
邵真真 刘佩芳 张淑平 赵玉梅 鲍润贤 朱 鹰
乳腺癌是女性最常见的恶性肿瘤,其发病率呈逐年上升趋势,且趋向年轻化。乳腺X线摄影对于钙化性病变的检出敏感性较高,其中一部分表现不典型的中间型钙化,乳腺X线在鉴别良恶性方面尚存在一定的局限性;而磁共振检查对乳腺癌的诊断具有较高的敏感性和特异性,可更准确地显示病变范围,在临床术前评估和疗效评价中占有重要的地位。目前,一些生物学因子如雌激素受体(ER)、孕激素受体(PR)、人类表皮生长因子受体-2(c-erb-B2)、Ki-67及P53等是临床选择治疗方案和判断预后的重要指标。相关文献[1]报道钙化性乳腺癌(尤其是铸样钙化)的预后较差,其20年的总生存率仅为55%。以往的研究[2-6]只评价了乳腺癌MRI动态增强表现及扩散加权成像的ADC值与生物学因子的相关性,但未对钙化性乳腺癌的MRI表现与预后因子的相关性进行独立分析。因此,本研究将钙化性乳腺癌作为研究对象进行分析。此外,在以往的研究[3-6]中ER和PR阴阳性的临界值为10%,而2010年美国临床肿瘤学会和美国病理医师学会(American Society of Clinical Oncology and American Society of Pathologists,ASCO/ASP)激素受体免疫组织化学检测指南[7]和2011年《St.Gallen早期乳腺癌初始治疗国际专家共识》[8]推荐了ER、PR、c-erb-B2及Ki-67等生物学因子检测的新标准,将ER和PR阴阳性的临界值规定为1%。本研究对钙化性乳腺癌MRI表现特点,及其与组织学分级、肿瘤大小、淋巴结转移、ER、PR、c-erb-B2、Ki-67、P53的相关性进行研究。
1 材料与方法
1.1 一般资料
选取天津医科大学附属肿瘤医院2009年10月至2011年11月间130例患者的影像学资料,术前经乳腺X线检查检出为钙化性乳腺癌,同时行乳腺MRI检查,经手术病理证实并获得免疫组织化学结果。其中患者10例MRI检查前行新辅助化疗,6例行肿物局部切除术,6例行肿物针吸活检,将上述22例排除,最终入组108例,共111个病灶。所有患者均为女性,年龄24~71岁,中位年龄为45岁。左乳腺癌64例,右乳腺癌47例。单发病灶105例,双发性乳腺癌3例。
1.2 检查方法和图像分析方法
1.2.1 乳腺X线检查 乳腺X线检查均用Selenia数字乳腺机(HOLOGIC公司,美国)常规取内外侧斜位(MLO)和头尾位(CC)摄影,对常规位摄影显示可疑者加照局部加压或局部放大摄影。
1.2.2 MRI检查 乳腺MRI检查均在GE 1.5T Signa Infinity EXCITEⅡ磁共振扫描仪上进行,应用4通道乳腺专用相控阵表面线圈,患者俯卧位,双侧乳腺自然下垂。常规矢状、横轴及冠状三平面定位扫描后,平扫采用快速自旋回波(fast spin echo,FSE)T1WI(TR 700 ms、TE 10 ms)、脂肪抑制T2WI(TR 4 500 ms、TE 85 ms),横轴位及患侧乳腺矢状位扫描,层厚5 mm,层间距0.5mm,矩阵384×224,NEX为2。扩散加权成像(diffusion weighted imaging,DWI)采用单次激发自旋平面回波(echo planner imaging,EPI)序列,扫描参数为TR 6 300 ms,TE 64 ms,矩阵128×128,层厚5 mm,层间距0.5 mm,NEX为4,扩散敏感度值(b)取0和1 000 s/mm2。多时相动态增强扫描(dynamic contrast enhanced magnetic resonance imaging,DCEMRI)应用三维快速梯度回波序列双侧乳腺容积成像(volume imaging for breast assessment,VIBRANT)技术,动态增强前先扫蒙片,然后由高压注射器经手背静脉以团注方式注入对比剂Gd-DTPA,剂量为体质量0.1 mmol/kg,速率为2.0 mL/s,并同时注射等量生理盐水,即刻连续扫描8个时相,单期扫描时间58~62 s,扫描参数为TR 6.1 ms,TE 2.9 ms,翻转角15°,矩阵256×128,层厚3 mm,FOV 26 cm×26 cm,NEX为1。最后进行延迟期横轴位3D快速扰相梯度恢复(3D fast spoiled gradient recovery,3D FSPGR)序列扫描。
1.2.3 图像分析 乳腺X线图像分析均在Selenia数字乳腺机配套的后处理工作站和5M高分辨率医用显示器上进行。诊断依据BI-RADS分类标准,将乳腺病变分为单纯钙化、肿块伴钙化和局限致密伴钙化。乳腺MR图像数据测量及后处理均在GE AW 4.2工作站上利用FunctoolⅡ软件完成。MRI图像分析依据BI-RADS-MRI标准,将病变分为肿块和非肿块样病变,动态增强后分析肿块的形态(圆形、卵圆形、分叶状、不规则形),边缘(光滑、不光滑、分叶、毛刺)及内部强化特征(均匀、不均匀、环形、中心晕征强化);非肿块样病变的形态学分布(局灶样、线样、导管样、段样、区域性、多区域性、弥慢性分布)及内部强化特征(均匀、不均匀、丛状强化、成簇环形强化)。根据病变大小,选取感兴趣区(region of interest,ROI),绘制病变时间-信号强度曲线(time-signal intensity curve,TIC)。分为Ⅰ型:渐增型;Ⅱ型:平台型;Ⅲ型:流出型。并计算TIC为流出型曲线的早期强化率,公式为Epeak=(SI1-SI0)/SI0×100%,SI1表示对比剂注入后第1个时相的信号强度,SI0表示动态增强前的信号强度。对DWI图像分析,由工作站自动生成的ADC图测量病变区的ADC值(b=1 000 s/mm2),在病变显示最大层面选取感兴趣区,根据病变大小不同测量3~5次不等,取平均值为该病灶的ADC值。所有MR图像(包括减影图像)由2名高年资乳腺MRI诊断医师进行分析。
1.2.4 组织病理学及免疫组织化学分析 根据乳腺病理组织学分级标准,将每个病变分为Ⅰ、Ⅱ、Ⅲ级,Ⅰ、Ⅱ为低级别组,Ⅲ为高级别组;依据肿瘤大小分为最大径≤2cm组和最大径>2 cm组;根据淋巴结是否转移分为阳性组(+)和阴性组(-)。采用免疫组织化学法检测类固醇激素受体(ER和PR),显微镜下观察癌细胞核呈棕黄色颗粒着色者为ER、PR阳性细胞,根据2010年ASCO/CAP激素受体免疫组织化学检测指南[7],将ER、PR≥1%阳性细胞作为阳性界值(ER、PR<1%为阴性)。c-erb-B2蛋白通过免疫组织化学染色结果来判定浸润性乳腺癌细胞的细胞膜着色情况,结果分为(-)、(+)、(++)和(+++),再采用Fish法检测c-erb-B2基因,获得阳性或阴性结果。2011年《St.Gallen早期乳腺癌初始治疗国际专家共识》[8]认为Ki-67<14%属于非疾病进展及治疗反应性欠佳型,因此本研究将Ki-67≥14%浸润性乳腺癌细胞作为阳性界值(Ki-67<14%为阴性)。P53以细胞核内出现棕黄色颗粒为阳性判定标准,P53≥10%浸润性乳腺癌细胞作为阳性界值(P53<10%为阴性)。
1.3 统计学方法
采用SPSS 17.0统计学软件进行统计分析。采用分类变量Pearson χ2检验评价分类变量与预后因子的相关性;采用独立样本t检验分析不同组之间ADC值的差异。以P<0.05为差异有统计学意义。
2 结果
2.1 病理组织学及免疫组织化学
108例乳腺癌患者共111个病灶中包括非特殊型浸润性导管癌85个(76.6%),导管原位癌17个(15.3%),浸润性微乳头状癌4个(3.6%),黏液腺癌2个(1.8%),多形性癌2个(1.8%),浸润性小叶癌1个(0.9%)。其中组织学Ⅰ、Ⅱ级病灶85个(76.6%);组织学Ⅲ级病灶26个(23.4%)。肿物最大径≤2cm病灶66个(59.5%),最大径>2 cm病灶45个(40.5%)。淋巴结阳性组病灶40个(36%),阴性组病灶71个(64%)。经免疫组织化学测定,ER阳性率为74.8%(83/111),PR阳性率为70.3%(78/111),c-erb-B2阳性率为64.9%(72/111),Ki-67阳性率为76.6%(85/111),P53阳性率为41.4%(46/111)。
2.2 影像学表现及MRI对乳腺X线检出的钙化性病变的诊断价值
111个病灶均为钙化性病变,其中乳腺X线上表现为单纯钙化22个(19.8%),肿块伴钙化40个(36.0%),局限致密伴钙化49个(44.2%)。MRI表现为肿块74个(66.7%),非肿块样病变37个(33.3%)。MRI对钙化性病变诊断的敏感性为96.4%(107/111),漏诊4例,1例为导管原位癌,3例为浸润性导管癌,病灶最大径均<2 cm。
2.3 MRI表现特点和ADC值与预后因子的关系
肿块和非肿块样病变的ER表达阳性率分别为81.1%(60/74)和62.2%(23/37),肿块比非肿块样病变的ER阳性率略高,二者差异有统计学意义(χ2=4.681,P=0.038);关于病变的大小,肿块与非肿块样病变之间差异有统计学意义(χ2=8.241,P=0.004,表1)。
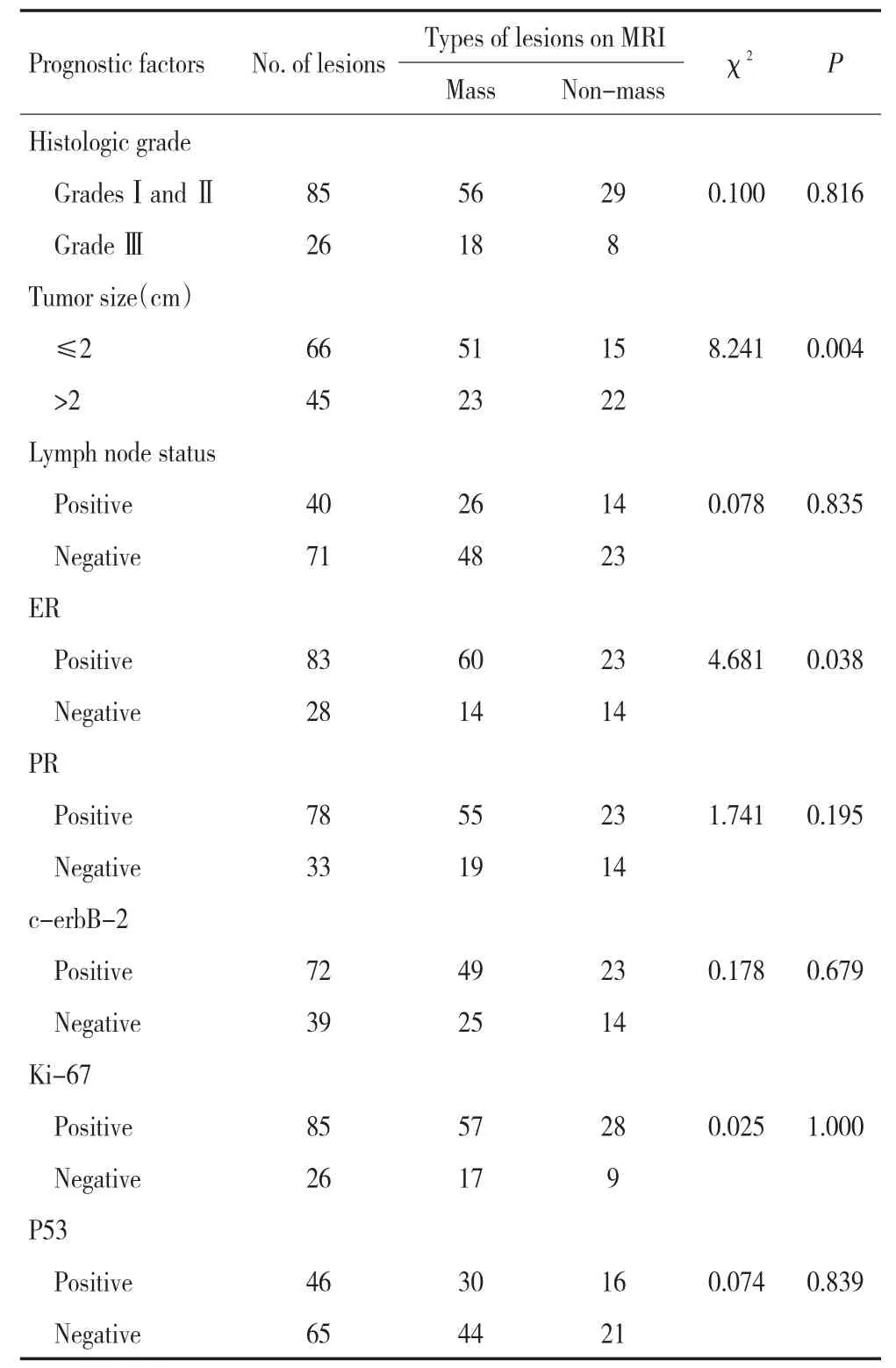
表1 MRI不同类型病变与预后因子的关系Table 1 Correlations between mass-like or non-mass-like breast lesions in magnetic resonance imaging findings and prognostic factors
74个肿块病变中,肿块的形态与大小之间存在相关性(χ2=7.688,P=0.043),肿块中最大径≤2 cm约54.9%(28/51)表现为圆形;肿块中最大径>2 cm约47.8%(11/23)表现为不规则形;肿块边缘与淋巴结转移存在相关性(χ2=7.591,P=0.048);淋巴结阳性组病变为26个,其中边缘不光滑19个(73.1%),边缘毛刺5个(19.2%),边缘光滑2个(7.7%)。肿块的内部强化特征与各相关预后因子之间均无相关性。而在37个非肿块样病变中,形态学分布与组织学分级之间存在相关性(χ2=10.983,P=0.027),在组织学Ⅰ、Ⅱ级病例组和组织学Ⅲ级病例组中,段样分布的病变比例分别为24.1%(7/29)和87.5%(7/8);形态学分布与淋巴结转移、ER、PR、c-erb-B2、Ki-67和P53均无统计学相关性(P>0.05)。内部强化特征与病变大小存在相关性(χ2=8.672,P=0.034),在最大径>2 cm的非肿块病变中,不均匀强化所占比例较高,约63.6%(14/22),其次为成簇小环形强化约22.7%(5/22)。动态增强时间-信号强度曲线(TIC)类型、早期强化率与各预后因子之间的差异均无统计学意义(P>0.05,表2)。
在111个病灶中,因图像质量只有102个病灶测量到ADC值,本研究Ki-67阳性组和阴性组的ADC值(b=1 000 s/mm2)差异有统计学意义(t=-2.594,P=0.011),平均ADC值在Ki-67阳性组(76个)和Ki-67阴性组(26个)分别为(1.046 8±0.218 05)×10-3mm2/s和(1.189 6±0.303 48)×10-3mm2/s,ADC值在Ki-67阳性组较阴性组低(表2,图1~3)。

表2 动态增强MRI表现和ADC值与预后因子的相关性Table 2 Correlations between the contrast-enhanced MRI findings or values of apparent diffusion coefficient(ADC)and the prognostic factors

图1 乳腺浸润性导管癌Ki-67阳性Figure 1 Invasive ductal carcinoma with positive Ki-67 expression
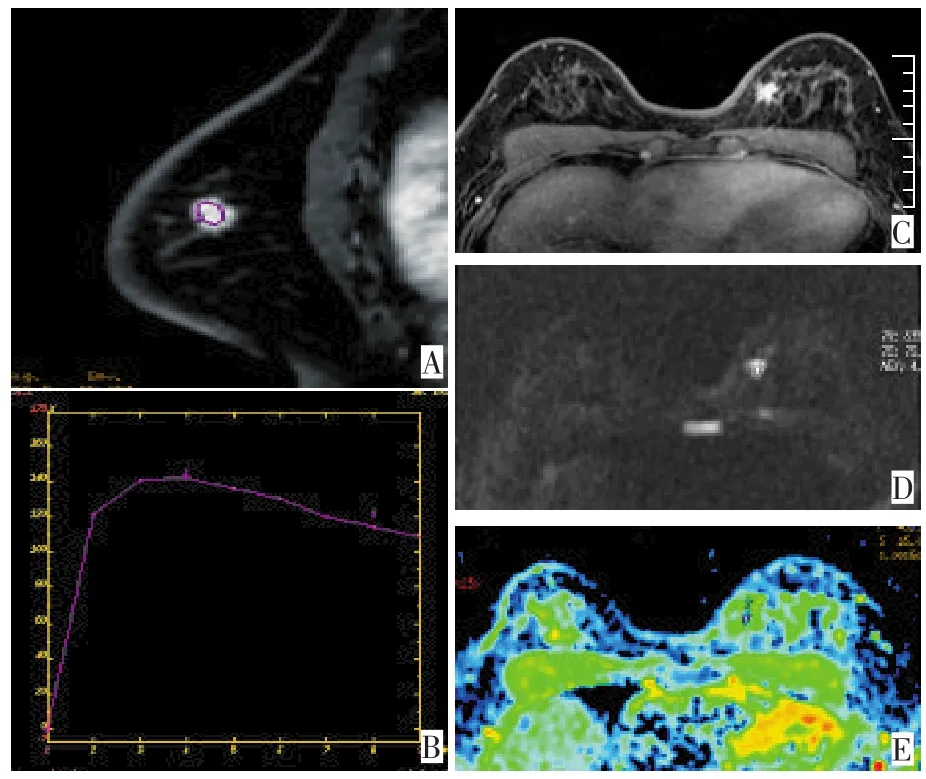
图2 乳腺浸润性导管癌Ki-67阴性Figure 2 Invasive ductal carcinoma with negative Ki-67 expression
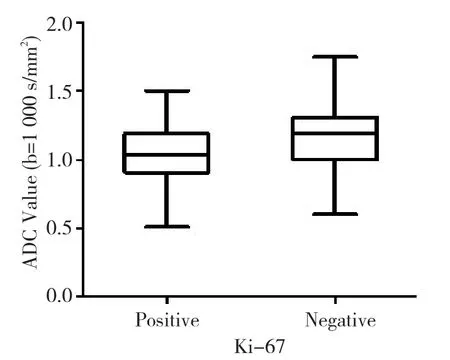
图3 Ki-67阳性组和阴性组ADC值分布情况Figure 3 Distribution of apparent diffusion coefficient values in the positive and negative Ki-67 groups
3 讨论
目前,乳腺X线摄影对乳腺微钙化的敏感性较高,虽然MRI不能显示钙化,但在相应的钙化区域MRI可较好的显示病变。MRI对钙化性病变诊断的敏感性为96.4%,在4例漏诊的病例中,1例为导管原位癌,3例为浸润性导管癌。其中1例病理为导管原位癌的X线表现为肿块伴钙化,MRI诊断为乳腺腺纤维瘤,1例病理为浸润性导管癌的X线表现为局限致密伴钙化,MRI诊断为乳腺导管乳头状瘤,以上2例病变最大径均在1 cm以下。另外2例浸润性乳腺导管癌X线分别表现为局限致密伴钙化和单纯钙化,对应于MRI均表现为局限斑片状渐进性强化,MRI均诊断为局限增生性病变。因此,MRI对于体积较小的病变和非肿块样病变的诊断尚存在一定的局限性。
乳腺X线和MRI表现与肿瘤的生长方式、生长速度以及恶性程度等因素有关,而各种预后因子的表达又从不同方面反映了乳腺癌的发生和生物学行为。肿瘤组织学Ⅰ、Ⅱ级者预后较好,Ⅲ级者预后差。肿瘤的大小可以影响淋巴结的转移率,肿瘤越大淋巴结转移率越高,并且与无复发生存率及总生存率相关[9]。ER、PR阳性表达说明癌细胞保留激素依赖性生长的特征,分化程度高,恶性程度低,预后佳,对内分泌治疗较为敏感。c-erb-B2过表达不仅提示肿瘤的侵袭性更强,预后较差,还可以用于指导治疗,c-erb-B2过表达者对曲妥单抗治疗效果佳。Ki-67反映肿瘤细胞的增殖情况,如果其阳性细胞>50%则说明复发危险率增高[10]。本研究发现肿块比非肿块样病变的ER阳性率略高,由于本组病例中,浸润性乳腺癌所占比例达84.7%(85/111),推测浸润性乳腺癌中,肿块较非肿块样病变的预后佳。此外,乳腺的不同病变类型(即肿块和非肿块样病变)与病变大小之间的差异有统计学意义(P=0.004),与Jeh等[5]研究较为一致,该研究认为肿块病变多最大径<5 cm,而非肿块样病变多最大径>2 cm。本研究中,肿块病变中最大径≤2 cm的病变所占比例为68.9%(51/74),非肿块样病变中最大径>2 cm的病变所占比例为59.5%(22/37)。肿瘤的大小作为独立的预后指标,不仅与临床手术术式的选择有关,还与无复发生存率和总生存率有关[9]。关于非肿块样病变的大小范围,术前影像学评估尚存在局限性,一般不建议临床选择保乳手术。Esserman等[11]比较了乳腺导管原位癌的生物学因子与MRI表现的相关性,认为较大的肿瘤多表现为不规则形且与肿瘤ER阴性表达和高增殖活性有关,因此,肿块形态不规则形提示预后不良。Jeh等[5]研究发现,肿块边缘与淋巴结转移、ER、PR、c-erb-B2和EGRF均存在相关性。而本研究中仅提示肿块边缘与淋巴结情况存在弱相关性。对非肿块样病变来说,形态学分布与组织学分级之间存在相关性(P=0.027),在组织学Ⅰ、Ⅱ级病例组中,段样分布的病变占24.1%(7/29),在组织学Ⅲ级病例组中,段样分布的病变占87.5%(7/8),由此推测非肿块样病变中段样分布者组织学级别较高,由于组织学Ⅲ级病灶所占比例较少(仅23.4%),因此需进一步研究。非肿块样病变的内部强化特征与病变大小存在相关性。关于非肿块样病变特点与预后因子的相关性研究目前报道较少,由于本研究非肿块病例数较少,有待收集更多病例进一步研究。
TIC曲线能形象直观地反映病灶的血流动力学特点,本研究结果显示,TIC曲线类型与各预后因子之间均无相关性,与Matsubayashi等[12]的研究结果一致。但Oshida等[13]认为TICⅢ型曲线与高组织学分级呈正相关,更易发生淋巴结浸润和转移。动态增强参数早期强化率反映微血管容量和渗透性变化,即肿瘤的血供越丰富,基底膜越不完整,早期强化率越高[14]。但是本研究亦未发现与早期强化率有关的预后因子。
目前,关于ADC值和生物学分子之间的相关性研究,各研究结果不一致。由于DWI反映水分子的扩散程度,肿瘤细胞增殖快,则细胞密度大,细胞外容积减少,水分子活动受限,恶性病变的低ADC值与肿瘤细胞增殖有关。本研究结果发现Ki-67阳性组比阴性组的ADC 值低(P=0.011),Choi等[2]研究以Ki-67≥15%阳性细胞作为阳性界值,与本研究结果一致。Martincich等[15]研究中定义的Ki-67阳性界值与本研究一致,未发现Ki-67与ADC值之间存在相关性。而Jeh等[5]认为,乳腺癌平均ADC值与ER、c-erb-B2存在相关性,与PR、Ki-67、EGFR之间无相关性。
总之,钙化性乳腺癌的MRI表现特点和ADC值在一定程度上可反映乳腺癌的生物学行为和预后。但本研究仍存在以下局限性:1)本研究样本的病理类型中76.7%(85/111)为乳腺非特殊型浸润性导管癌,其他病理类型所占比例过少,未对不同病理类型病变进行分组分析;2)对于部分有统计学意义的相关因素,未进一步行多因素Logistic回归分析;3)由于本组病例仅收集了钙化性乳腺癌的病例,对于钙化性乳腺癌和非钙化性乳腺癌的MRI表现及其与预后因子的相关性分析有待进一步研究。
1 Tabár L,Chen HH,Duffy SW,et al.A novel method for prediction of long-term outcome of women with T1a,T1b,and 10-14 mm invasive breast cancers:a prospective study[J].Lancet,2000,355(9202):429-433.
2 Choi SY,Chang YW,Park HJ,et al.Correlation of the apparent diffusion coefficiency values on diffusion-weighted imaging with prognostic factors of breast cancer[J].Br J Radiol,2012,85(1016):e474-479.
3 Koo HR,Cho N,Song IC,et al.Correlation of perfusion parameters on dynamic contrast-enhanced MRI with prognostic factors and subtypes of breast cancers[J].J Magn Reson Imaging,2012,36(1):145-151.
4 An YY,Kim SH,Kang BJ.Characteristic features and usefulness of MRI in breast cancer in patients under 40 years old:correlations with conventional imaging and prognostic factors[J].Breast Cancer,2012[Epub ahead of print].
5 Jeh SK,Kim SH,Kim HS,et al.Correlation of the apparent diffusion coefficient value and dynamic magnetic resonance imaging findings with prognostic factors in invasive ductal carcinoma[J].J Magn Reson Imaging,2011,33(1):102-109.
6 Kim SH,Cha ES,Kim HS,et al.Diffusion-weighted imaging of breast cancer:correlation of the apparent diffusion coefficient value with prognostic factors[J].J Magn Reson Imaging,2009,30(3):615-620.
7 Hammond ME,Hayes DF,Dowsett M,et al.American society of clinical oncology/college of American pathologists guideline recommendations for immunohistochemical testing of estrogen and progesterone receptors in breast cancer[J].Arch Pathol Lab Med,2010,134(6):907-922.
8 胡夕春,王碧芸,邵志敏.2011年《St.Callen早期乳腺癌初治治疗国际专家共识》与中国抗癌协会乳腺癌专业委员会指南之比较[J].中华乳腺病杂志(电子版),2011,5(4):404-407.
9 王中吉.乳腺癌预后指标的临床意义[J].肿瘤学杂志,2002,8(4):233-235.
10 Hammond ME,Hayes DF,Wolff AC.Clinical notice for American society of clinical oncology-college of American pathologist guideline recommendations on ER/PgR and HER-2 testing in breast cancer[J].J clin Oncol,2011,29(15):e458.
11 Esserman LJ,Kumar AS,Herrera AF,et al.Magnetic resonance imaging captures the biology of ductal carcinoma in situ[J].J Clin Oncol,2006,24(28):4603-4610.
12 Matsubayashi R,Matsuo Y,Edakuni G,et al.Breast masses with peripheral rim enhancement on dynamic contrast-enhanced MR images:correlation of MR findings with histologic features and expression of growth factors[J].Radiology,2000,217(3):841-848.
13 Oshida K,Nagashima T,Ueda T,et al.Pharmacokinetic analysis of ductal carcinoma in situ of the breast using dynamic MR mammography[J].Eur Radiol,2005,15(7):1353-1360.
14 Fernández-Guinea O,Andicoechea A,González LO,et al.Relationship between morphological features and kinetic patterns of enhancement of the dynamic breast magnetic resonance imaging and clinicopathologicl and biological factors in incasive breast cancer[J].BMC Cancer,2010,10:8.
15 Martincich L,Deantoni V,Bertotto I,et al.Correlations between diffusion-weighted imaging and breast cancer biomarkers[J].Eur Radiol,2012,22(7):1519-1528.

