血肿微创清除术临床治疗颅内血肿52例的体会
北京市密云县中医院(101500)徐东
我院外科自2010年3月~2012年4月应用血肿微创清除术治疗各种类型的颅内血肿患者52例,其中高血压脑出血44例,外伤性颅内血肿8例。患者经血肿微创清除术治疗后收到较好效果,现将我院外科在治疗颅内血肿实践工作中的经验进行总结,以期为临床工作者提供一个参考。
1 临床资料
1.1 一般资料 本组患者共52例,其中男性37例,女性15例。年龄25~71岁,平均年龄48岁,60岁以上15例(占28.8%)。发病至就诊时间:≤7小时20例,8~24小时26例,>24小时6例。
1.2 症状与体征 起病后头痛45例;呕吐39例;一侧肢体无力25例;癫痫发作5例;原发昏迷32例;就诊时双侧瞳孔散大2例;一侧瞳孔散大6例;运动性失语6例;混合性失语2例。
1.3 CT所见 高血压出血:壳核出血37例,外囊19例,内囊18例,破入脑室8例;丘脑出血2例,均破入脑室;额叶1例,颞顶叶1例,顶枕叶2例,小脑1例。依据多田氏公式计算血肿量25~120mL不等。外伤性脑出血:硬膜外血肿4例,血肿量为30~60mL;硬膜下血肿2例,血肿量30~40mL,其中1例合并同部位脑内血肿;脑内血肿3例,血肿量30~60mL。
1.4 治疗方法 应用YL-1型一次性使用颅内血肿穿刺针,依据CT摄片(基线、层距等)确定血肿中心的颅表定位(摄片前在耳尖用胶布固定一U型金属丝作标记定位更为准确),选择合适长度的穿刺针,钻芯(头)套入穿刺针内经针尾螺丝固定在一起,钻杆尾端接电钻,针钻一体送入血肿中心,退下钻芯,内径3mm不锈钢穿插刺针固定在颅骨上,项端退出血肿的三分之二或二分之一左右停止,血肿腔内注入含尿激酶1~2万单位的生理盐水3~5mL液化血肿,保留4小时后放开引流,术后1、3、5、7天CT复查,了解血肿残余量与针位,残余量较大的可用针型血肿粉碎器粉碎血肿后液化引流。血肿破入脑室者,单纯破入一侧脑室者只穿刺血肿,血性脑脊液可从穿刺针流出,尿激酶亦可以经脑室内游入血凝块。破入双侧脑室且第三、第四脑室铸型者可同时行双侧室穿刺引流。
1.5 术后并发症 继发出血2例,肺部感染者10例,上消化道出血者5例,肾功能衰竭者1例。
1.6 治疗结果及预后 根据术后CT摄片结果判断血肿基本清除时间,3天3例,5天19例,7天23例,10天2例;3天内死亡3例(其中1例为再出血),4~7天死亡2例(1例死于上消化道出血,1例死于肾功能衰竭)。
对侧肢体瘫痪12小时内好转2例,7天内明显恢复10例,2周内完全恢复9例,3周内完全恢复29例。
术后3个月随访到35例,男性21例,女性14例,根据ADL(日常生活能力)分级法[1],Ⅰ级:完全恢复日常生活,11例;Ⅱ级:部分恢复或可独立生活,17例;Ⅲ级:需人帮助,扶拐可走,3例;Ⅳ级:卧床,但保持意识,3例;Ⅴ级:植物生存状态,1例。
2 讨论
颅内血肿是神经系统疾病中较为严重的一类病变,外伤性颅内血肿、高血压脑出血、动脉瘤及其他脑血管畸形引起的颅内血肿均有较高的致死率、重残率。传统的治疗方法包括保守疗法和手术治疗两种(保守治疗方法、手术治疗方法和穿刺治疗方法对44例高血压脑出血血肿清除疗效比较情况,详见附表所示):对于60mL以上的颅内血肿,内科保守治疗,病人的存活率接近为零;开颅血肿清除术损伤较大,对深部及重要功能区的手术较困难,高血压脑出血血肿清除手术后死亡率仍达20~65%,重残率达40%以上[2]。
应用YL-1型一次性颅内血肿穿刺针治疗,穿刺于CT摄片简易定位,25mL以上的颅内血肿均能做到穿刺血肿中心或至血肿中心附近,穿刺于CT扫描后(标志物定位)于病房床边立即进行,方法简便易行[3][4][5]。10~20分钟内即可完成穿刺。病人创伤小,痛苦轻,既能有效地清除血肿,又可以避免全麻的副损害及大型开颅手术创伤大、持续时间长的弊端[2]。减小了各种因手术、麻醉而产生的附加风险。在经济上对患者及院方均是一种有效的节约。术后可根据CT显示的结果及时调整穿刺针的位置,同时决定是否需一次或多次应用血肿液化剂。
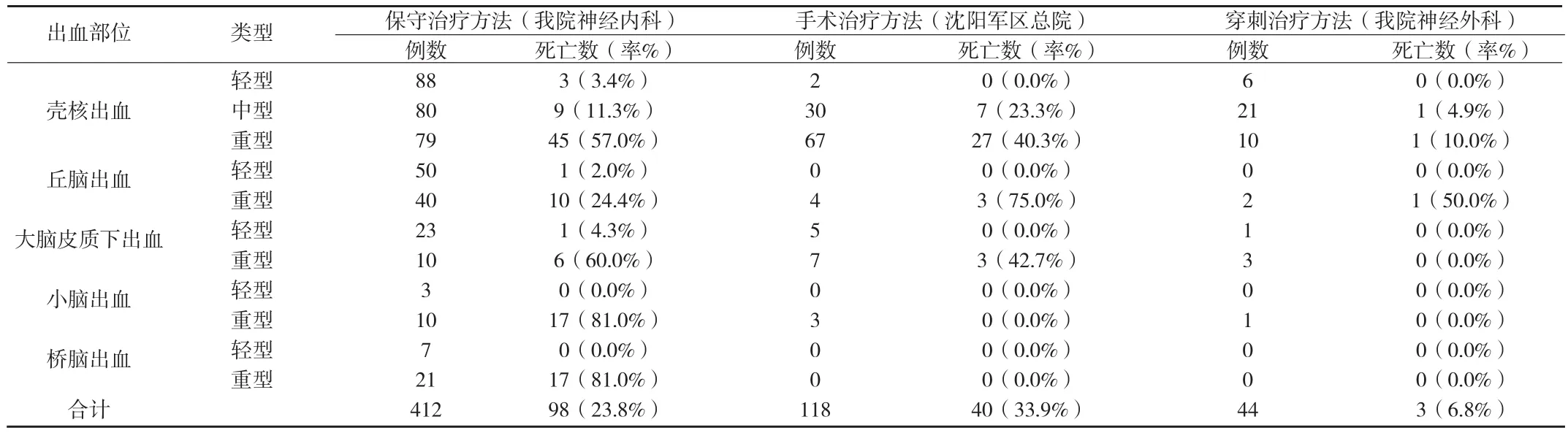
附表 44例高血压脑出血血肿清除疗效比较
2.1 再出血的问题 各种颅内穿刺术虽都尽量让穿刺针道避开脑表面、颅内重要血管区,但仍不可避免的会对微、小血管产生损伤。在穿刺操作者对颅内解剖立体定位不明确、情绪急躁、方法粗暴及反复多角穿刺时容易出现上述问题。而再出血往往可以形成新的颅内血肿,使原血肿移位,同时增加颅内压,加重继发性损害,因此而使病人失去再次手术的时机。YL-1型一次性颅内血肿穿刺针在穿刺方法上较以前有较大的改进。一次穿刺到位,针杆固定不摆动,大大减少了穿刺再次出血的机会,但在术后调整针位时仍需注意。
本组52例患者中有3例患者在穿刺成功血肿清除后仍有新鲜的出血,分析其原因主要为:①原出血灶凝血块被清除后再出血。②穿刺引起副损伤。3例患者中1例死亡,余2例有瘫痪和失语,较无再出血组预后明显为差。因此,一定要避免再出血。其防治方法总结为:对于高血压脑出血患者,穿刺治疗越早越好,如出现血肿抽吸后新鲜出血不止,可经穿刺针注入凝血酶或立止血等药物止血,稳定后再注入尿激酶等液化引流。对于外伤性颅内血肿,脑内血肿>25mL,硬膜下血肿>35mL应早期穿刺治疗,如出现再出血治疗方法同前。若出血量较小,患者无典型脑疝者可先行保守治疗,到亚急生期再行穿刺。
2.2 影响预后的因素
2.2.1 手术时机的选择。
2.2.2 穿刺点的准确 穿刺点是否精确的抵达血肿的中心,对方法的疗效有明显的影响。在我科应用本方法的初期,因经验不足,有两三例患者穿刺未能抵达血肿中心,导致远离血肿中心一侧血肿清除不彻底,患者必需自行吸收,疗效不满意。
2.2.3 患者的一般性治疗中需注意的问题
2.2.3.1 血压的控制 对于高血压出血的患者能否成功地控制血压是手术成功与否的关键,恶性的、持续性的血压偏高或血压忽高忽低,往往是导致再出血和其他方面病情恶化的重要因素。我科的经验总结显示,患者入院后应立即单独开放一条静脉通路,由硝普钠、压宁定持续控制血压,并进行血压监测,在其峰值处给予小壶加药;对于意识清醒的患者,可配合口服给药者口服药物控制血压。
2.2.3.2 水、电解质平衡的调节 对于高血压合并蛛网膜下腔出血的患者,如果合并低钠血症则为混合性卒中的好发患者。如出血后继发梗塞,则预后明显较差,即使存活也是重残或植物生存状态。
2.2.4 及时复查CT,调整治疗方案。
2.2.5 并发症的预防。
2.2.6 血肿的大小及部位。
2.2.7 病人的年龄及一般情况。
2.2.8 血肿液化剂的选择及应用 多项试验说明,尿激酶是溶解血肿的最佳药物,尿激酶可使纤溶酶原降解为纤溶酶,后者可使纤溶蛋白分解而使血凝块液化。尿激酶无抗原性及毒性,小剂量应用短时间内可达到分解血凝块的作用。本组中有1例患者使用透明质酸酶而出现癫痫。
综上所述,对于颅内血肿的患者在治疗时,首先要明确致病原因,同时针对病因给予对症治疗非常重要。如患者是因高血压而导致的颅内血肿,则应及时给予积极有效地控制血压的对症治疗;而对于各种颅内穿刺术应尽量让穿刺针道避开脑表面和颅内的重要血管区域,尽量将创伤降低到最小化,避免因治疗性的操作而引起再出血。

