右美托咪定对妇科腹腔镜手术患者的麻醉深度及苏醒质量的影响
杨加兵,刘成龙,郑 杰
(江苏省高邮市人民医院麻醉科,江苏高邮,225600)
妇科腹腔镜手术具有创伤小、手术时间短、恢复快的特点,但是手术过程中二氧化碳(CO2)气腹的建立会诱发强烈应激反应,导致血流动力学改变,过去多给予加大麻醉剂量的处理方法,但过深的麻醉程度会使得苏醒时间受到明显影响。右美托咪定为α 2-肾上腺素受体激动剂,具有高选择性,可作用于中枢及外周神经系统,产生稳定的抗交感、镇静和镇痛的作用,还可减少麻醉药物的剂量,对呼吸系统的抑制效应较为轻微[1-2]。本院在妇科腹腔镜手术过程中应用右美托咪定,以探讨该药对麻醉深度及苏醒质量的影响,现报告如下。
1 资料与方法
选择2011年5月—2012年12月在本院择期行妇科腹腔镜手术的患者86例,美国麻醉师协会(ASA)分级均为Ⅰ~Ⅱ级,且经本院伦理委员会批准并自愿签署知情同意书;排除严重呼吸系统、心血管系统、肝肾功能异常以及体质量指数>30 kg/m2的患者。年龄 22~65岁,平均(43.5±6.8)岁;体质量指数18~28 kg/m2,平均(20.1±2.8)kg;麻醉时间100~129 min,平均(115.2±35.2)min;手术时间64~123 min,平均(83.5±21.6)min。按照随机数字表法,将86例患者随机分为观察组及对照组,每组43例,2组患者年龄、体质量指数、手术及麻醉时间比较,差异无统计学意义(P>0.05),具有可比性。
2组患者均于术前10~12 h开始禁食禁饮,采用静吸复合全身麻醉,术前30 min常规肌注阿托品0.5 mg、苯巴比妥钠0.1 g。入室后取平卧位,前臂留置20 G留置针开放静脉,监测血压(BP)、心率(HR)、指脉氧饱和度(SpO2)、呼气末CO2值(PETCO2),并持续输注复方乳酸钠10 mL/(kg·h)。麻醉诱导:3组患者均依次给予咪达唑仑0.05 mg/kg、舒芬太尼0.5 μ g/kg、丙泊酚1.5 mg/kg、维库溴铵0.15 mg/kg。之后行气管内插管,顺利完成后予机械通气辅助呼吸,调节呼吸参数(潮气量8~10 mL/kg,呼吸频率10~12次/min,并采用麻醉气体监护仪监测呼出气体浓度,维持PETCO2在35~45 mmHg。麻醉维持:持续泵注丙泊酚 80 μ g/(kg·min)、瑞芬太尼0.1μ g/(kg·min),并间断 静注维 库溴铵0.03mg/kg,维持七氟醚起始呼气末浓度在0.5 MAC。手术开始前10 min时,观察组给予右美托咪定0.5 μ g/kg静脉泵注,对照组以相同方式静脉泵注生理盐水,泵注时间均为10 min。手术完成前10 min时停用所有麻醉药物,手术完成后将患者转送至麻醉恢复室(PACU)进行麻醉恢复监测。待呼吸恢复、自然苏醒、肌张力恢复后进行拔管。
2 结 果
2.1 各时段HR、血压及BIS的变化
2组患者入室时HR、DBP、SBP及BIS无显著差异。观察组HR、DBP及SBP在各时间段无显著变化;对照组切皮时和拔管时HR、DBP及SBP均显著高于入室时,至离开PACU时恢复至接近入室时水平(P<0.05或P<0.01)。2组患者切皮时BIS均显著低于入室时,而拔管时显著高于切皮时,但仍低于入室时(P<0.01),至离开PACU时恢复至接近入室时水平。观察组切皮时及拔管时各指标水平均显著低于对照组(P<0.01)。见表 1。
表1 2组患者各时段HR、血压及BIS的变化比较(n=43,)
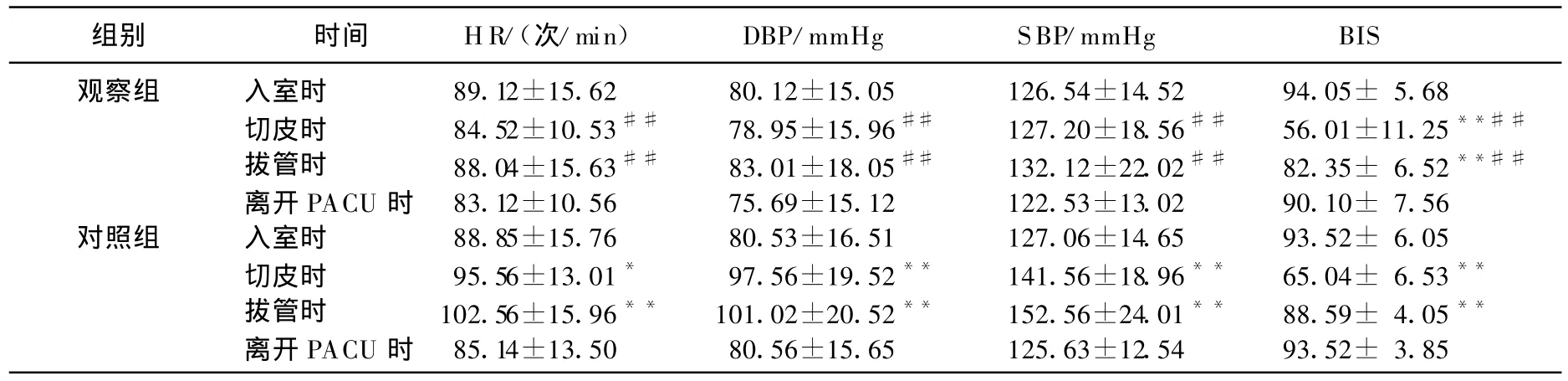
表1 2组患者各时段HR、血压及BIS的变化比较(n=43,)
与入室时比较,*P<0.05,**P<0.01;与对照组比较,##P<0.01。
组别 时间 HR/(次/min) DBP/mmHg SBP/mmHg BIS观察组 入室时 89.12±15.62 80.12±15.05 126.54±14.52 94.05± 5.68切皮时 84.52±10.53## 78.95±15.96## 127.20±18.56## 56.01±11.25**##拔管时 88.04±15.63## 83.01±18.05## 132.12±22.02## 82.35± 6.52**##离开PACU时 83.12±10.56 75.69±15.12 122.53±13.02 90.10± 7.56对照组 入室时 88.85±15.76 80.53±16.51 127.06±14.65 93.52± 6.05切皮时 95.56±13.01* 97.56±19.52** 141.56±18.96** 65.04± 6.53**拔管时 102.56±15.96** 101.02±20.52** 152.56±24.01** 88.59± 4.05**离开PACU时 85.14±13.50 80.56±15.65 125.63±12.54 93.52± 3.85
2.2 苏醒时间、拔管时间及离开PACU时间
观察组拔管时间显著短于对照组(P<0.01),苏醒时间及离开PACU时间2组无显著差异(P>0.05),见表2。
表2 2组患者苏醒时间、拔管时间及离开PACU时间比较() min
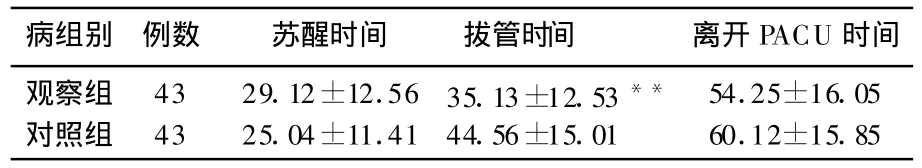
表2 2组患者苏醒时间、拔管时间及离开PACU时间比较() min
与对照组比较,**P<0.01。
病组别 例数 苏醒时间 拔管时间 离开PACU时间观察组 43 29.12±12.5635.13±12.53** 54.25±16.05对照组 43 25.04±11.4144.56±15.01 60.12±15.85
2.3 不良反应
观察组苏醒期躁动、疼痛发生率显著低于对照组(P<0.01),而恶心呕吐及寒战发生率2组无显著差异(P>0.05),见表3。

表3 2组不良反应情况比较[n(%)]
3 讨 论
右美托咪定是美托咪定的活性右旋异构体,其对中枢α 2-肾上腺素受体激动的选择性显著强于美托咪定和可乐定,被认为是α 2受体完全激动药,且该药半衰期短,用药剂量小,具有显著优势。右美托咪定抗交感神经兴奋,使神经节突触前膜上α 2-肾上腺能受体得到激活,从而抑制节前神经细胞肾上腺素的合成与释放,抑制节后交感神经兴奋;另外,该药还可使神经节突触后膜上α 2-肾上腺能受体得到激活,诱发节后交感神经细胞膜超极化,从而抑制节后神经细胞去甲肾上腺素的合成与释放,抑制交感神经兴奋。上述作用相辅相成,共同发挥镇静、止痛、抗焦虑的作用[3-4]。
本研究选择手术前10 min时静脉泵注右美托咪定(观察组),并与同一时间、同一方法静脉泵注生理盐水(对照组)进行对照分析,结果显示观察组HR、DBP及SBP在各时间段无显著变化,而对照组切皮时和拔管时HR、DBP及SBP均显著高于入室时,且观察组切皮时及拔管时HR、DBP、SBP及BIS水平显著低于对照组,拔管时间亦显著短于对照组。以上结果说明,术前静脉泵注右美托咪定可使患者血压、心率处于更加稳定的状态,而且缩短了拔管时间,与上述观点及其他文献报道[5-7]基本相符。
蓝斑核是右美托咪定发挥催眠麻醉作用的重要部位,可使人体处于类似于睡眠的可唤醒状态。右美托咪定所引起的血流信号改变与自然睡眠时相似,因此不会产生呼吸抑制。BIS在临床上可较为准确地反映机体意识状态,其与镇静水平呈负相关,可使医务人员客观地判断患者麻醉深度及苏醒情况。本研究中,2组患者切皮时BIS均显著低于入室时,而拔管时显著高于切皮时,但仍低于入室时(P<0.01),至离开PACU时恢复至接近入室时水平,但是,观察组切皮时及拔管时BIS水平显著低于对照组。说明术前应用右美托咪定可达到满意的术中镇静效果,且不会导致呼吸抑制,还能缩短拔管时间,是良好的麻醉辅助镇静药物[8-12]。
[1]Hoy S M,Keating G M.Dexmedetomidine:a review of its use for sedation in mechanically ventilated patients in an intensive care setting and for procedural sedation[J].Drugs,2011,71(11):1481.
[2]Riker R R,Shehabi Y,Bokesch P M,et al.Dexmedetomidine vs midazolam for sedation of critically ill patients:a randomized trial[J].JAMA,2009,301(5):489.
[3]尚宇,康万军,李悦,等.预注右旋美托咪定用于喉显微手术麻醉的临床研究[J].临床麻醉学杂志,2010,26(5):385.
[4]Chrysostomou C,Schmitt C G.Dexmedetomidine:sedation,analgesia and beyond[J].Expert Opin Drug Metab Toxicol,2008,4(5):619.
[5]王万根,沈晓凤,袁红梅.右美托咪啶用于妇科腹腔镜手术的临床观察[J].江苏医药,2011,37(12):1461.
[6]徐枫,仲吉英,杨承祥,等.不同剂量右美托咪定对腹腔镜子宫肌瘤剔除术患者呼气末异氟烷浓度的影响[J].广东医学,2012,33(1):117.
[7]He L,Xu J M,Dai R P.Dexmedetomidine reduces the incidence of fentanyl-induced cough:a double-blind,randomized,and placebo-controlled study[J].Ups J Med Sci,2012,117(1):18.
[8]Afonso J,Reis F.Dexmedetomidine:current role in anesthesia andintensive care[J].Rev Bras Anestesiol,2012,62(1):118.
[9]Aydogan M S,Yǜcel A,Begec Z,et al.T he Hemodynamic Effects of Dexmedetomidine and Esmolol in Electroconvulsive T herapy:A Retrospective Comparison[J].J ECT,2013:[Epub ahead of print].
[10]Whalin M K,Lopian S,Wyatt K,et al.Dexmedetomidine:a safe alternative to general anesthesia for endovascular stroke treatment[J].J Neurointerv Surg,2013:[Epub ahead of print].
[11]Ok H G,Baek S H,Baik S W,et al.Optimal dose of dexmedetomidine for sedation during spinal anesthesia[J].Korean J Anesthesiol,2013,64(5):426.
[12]Kim J E,Kim N Y,Lee H S,et al.Effects of intrathecal dexmedetomidine on low-dose bupivacaine spinal anesthesia in elderly patients undergoing transurethral prostatectomy[J].Biol Pharm Bull,2013,36(6):959.

