颈椎棘突骨折三维重建分型及意义的初步探讨
沈彦 ,王朝阳 ,孙军健 ,贾永鹏 ,彭林 ,程李峰 ,包爱敏 ,袁文
(1.中国人民解放军第98医院全军创伤骨科修复重建中心,浙江 湖州 313000;2.第二军医大学附属长征医院骨科,上海 200433)
单纯的颈椎棘突骨折通常被认为是无关紧要的,很少引起重视。尽管它可以引起疼痛,保守治疗基本可以获得无残留症状的恢复,而且很少引起神经症状。因此,当一系列颈椎损伤发生的时候,特别是在其他颈椎部分骨折被发现的时候,棘突骨折很少被关注到[1]。然而,随着建筑业、交通业的不断发展,导致颈椎棘突骨折病例数量剧增,同时不断有保守治疗致疼痛残留、骨折延迟愈合及不愈合病例的报道[4,10-13],引发了我们对颈椎棘突骨折诊治新的思考。笔者整理2010-09-2012-06我科收治的颈椎棘突骨折患者资料15例,探讨其骨折分型及临床意义。
1 资料与方法
1.1 一般资料
本组共15例,男10例,女5例;年龄16~63岁,平均31.2岁。其中车祸伤8例,坠落伤4例,砸伤2例,疲劳性损伤1例。患者均无严重的颈髓损伤。
1.2 影像学检查
本组均行X线摄片及颈椎CT螺旋CT(平扫及三维重建),合并颈髓过伸伤患者行颈椎MRI检查。
1.3 观察内容
1.3.1 X线片与螺旋CT对骨折显示的对比分析
统计骨折的方法:①X线片与螺旋CT都显示的骨折;②仅在X线片或螺旋CT上显示的骨折,以此来计算X线片与螺旋CT对骨折诊断的检出率。
1.3.2 骨折分型系统的建立
颈椎棘突骨折国内外尚无骨折分型系统,我们以颈椎棘突的解剖特点及骨折情况进行分型。根据骨折端是否存在移位(无移位骨折、移位骨折)将其分为2型(Ⅰ、Ⅱ),然后根据骨折线位于棘突的位置(尖部、体部、基底部、基底部累及椎板)将以上4个亚型(A~D),另外,棘突骨折的节段以数字(2~7,并以上标表示),例如:ⅡC7表示颈7棘突基底部移位骨折(图1);多发棘突骨折(骨折棘突数≥2)以每单个棘突骨折为分型,并以“+”连接。例如,ⅡB6+ⅡC7表示颈6棘突体部移位骨折及颈7棘突基底部移位骨折(图2),以此类推。
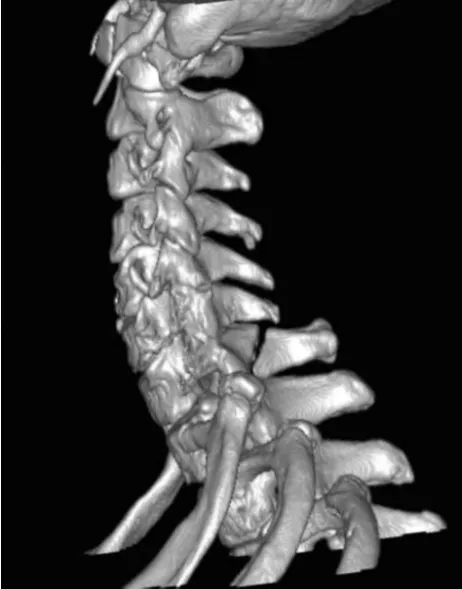
图1 ⅡC7:颈7棘突基底部移位骨折
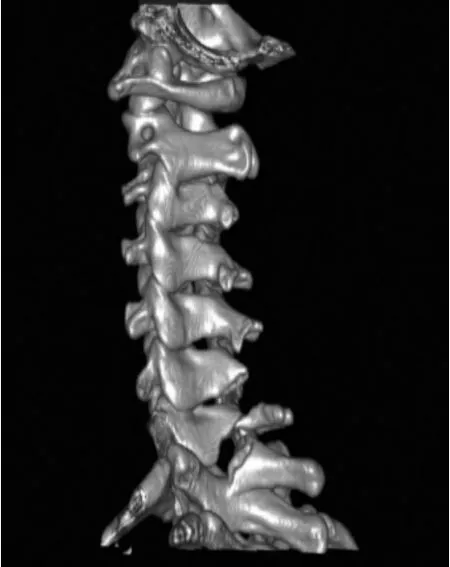
图2 ⅡB6+ⅡC7:颈6棘突体部移位骨折及颈7棘突基底部移位骨折
1.4 统计学分析
采用x2检验比较,X线片与CT平扫(x2=4.66,P<0.05)及 X 线片与三维重建(x2=7.50,P<0.025)的检出率差异有显著性意义,CT平扫及三维重建的检出率无显著性差异(x2=1.03,P>0.1)。
2 结果
15例患者均进行了正、侧位X线片检查,发现骨折11例,未发现骨折者7例。15例患者行CT平扫和三维重建,CT平扫发现骨折14例,三维重建检查均发现了骨折。根据我们自拟的骨折分型系统,其中ⅠA型2例;ⅠB型2例;ⅠC型 1例;ⅠD型 1例;ⅡA型3例;ⅡB型5例;ⅡC型1例;ⅡD型1例。
CT扫描能够提供没有组织重叠的横断面图像。1例ⅠA型棘突骨折由于骨折块较小,且其骨折线基本与扫描线平行,不易确定是否骨折,其他14例都得到了确定诊断。而三维重建图像全部获得确切诊断,并且可以清楚地显示骨折的部位、骨折线方向、移位情况及三维立体形态。
X线片、CT平扫与三维重建对骨折的检出率:15例颈椎棘突骨折患者中,经X线片检查发现9例骨折,占60.00%;CT平扫发现14例,占93.33%;三维重建均发现骨折,其检出率为100%。
3 讨论
3.1 颈椎棘突骨折的机制
颈椎棘突骨折发生的机制有很多种,Meyer[2]等报道了直接的暴力引起的损伤,同时也报道了伴随其他后方结构的骨折。颈椎的过度屈伸是导致棘突骨折的原因之一,通常是因为棘间韧带和棘上韧带的牵拉撕脱引起。Nieminen[3]报道25例因为车祸或高处跌落C3~7棘突骨折患者,其中有20例为单个椎体棘突骨折,2个相邻棘突的骨折有4例,连续3个相邻椎体骨折1例。Gershon-Cohen[4]报道38例,其中14例为车祸患者,对其尸检时显示棘突骨折主要原因为颈部瞬间的过度屈伸运动。另外,持续的肩部及上肢运动导致肌肉和韧带牵拉棘突造成疲劳性骨折也是一种致伤原因,这类骨折常被称为“铲土者骨折[5]”,Dong-Hun Kang等[6]报道的1例高尔夫运动员出现多发颈椎棘突骨折也属于此类损伤。另外,近年来也有颈椎棘突间动态稳定系统术后出现棘突骨折的报道[7]。
3.2 颈椎棘突骨折的诊断与分型
颈椎棘突骨折的诊断最有效诊断依据仍是影像学资料,C7-T1水平的棘突骨折因为肩部的遮挡容易漏诊。X线在前后位片通常提示在损伤阶段的双棘突影以及侧位片上的骨折块向下分离移位(棘突椎板线,spinolaminar line,SLL),是评价颈椎稳定性和测量颈椎管矢状径的重要标志。Luke[8]等将其用来评价颈椎棘突骨折,认为当棘突基底部骨折累及棘突椎板线时称为棘突椎板断裂征(spinolam-inar breach,SLB),预示颈椎存在潜在的不稳定,不应将此类棘突骨折视为单纯的棘突骨折。Dellestable[9]等将这种累及椎板和椎管的棘突骨折称为不典型铲土者骨折,并指出有潜在的脊髓损伤的可能,但同时认为这种骨折是稳定的。秦德安等[10]认为应将颈椎棘突骨折分为未累及椎板和累及椎板两种类型,对后者加做颈椎过伸过屈侧位X线片,判断稳定性,及早手术,避免迟发不稳。CT和MRI的检查通常可以发现更严重的骨折以及软组织损伤。MRI在韧带损伤的诊断上更为有效。另外,MRI还能显示因过伸伤导致的前纵韧带及前方纤维环的损伤。颈椎棘突骨折在C7最常见,其次为C6和C2。超过一半的骨折发生C7,而16%的患者不止单个棘突骨折。棘突任何部位都可能发生骨折,而大多数位于棘突中部,骨折类型也不固定,从简单的裂缝骨折到明显的移位。屈曲型损伤骨折线多斜向前下方,而伸直型损伤的骨折线则多垂直型[11]。目前国内外尚无对颈椎棘突骨折分型的相关报道。
3.3 颈椎棘突骨折治疗方法的选择
颈椎棘突骨折最常见的症状就是颈部的持续疼痛,患者试图上举或拉伸上臂、或屈伸颈部时疼痛加重,疼痛常常放射至头部或肩部,偶尔可在活动颈肩部时会听到声响。查体可以触及颈后方压痛及肌紧张感,骨折块的移动偶尔也会触及,如果存在神经症状,常常提示另外的脊柱损伤。
颈椎棘突骨折的治疗通常以限制颈部活动来缓解疼痛,一般通过颈托固定4~6周后待疼痛基本缓解即可开始活动。2~4个月基本可允许正常劳动。1年左右,不适症状基本会消失。因此大多数学者认为棘突骨折并不需要手术干预。然而,Leonard[12]在1991报道了1例因C2棘突骨折引起长期顽固的疼痛,最后通过手术治疗才得以缓解。虽然制动可以有效缓解疼痛,但骨折愈合却很少发生。Matthers[13]报道107例采用保守治疗的棘突患者,骨折愈合的只有13例。Gershon-Cohen[4]等发现38例中只有7例骨性愈合,同样,Jonasch等[14]报道240例棘突骨折患者,骨性愈合的只占30%。Debuch[15]发现在伤后1年骨折延迟愈合发生率为50%,而骨折延迟愈合或不愈合的患者常常无法获得完全的功能恢复。
我们通过建立棘突骨折的分型体系,提议一种类型的骨折适合一种治疗方法,骨折类型的正确诊断和合适患者的选择是获得良好疗效的主要因素。对于I型无移位骨折,伤后一般无严重症状,骨折稳定性较好,行颈托固定4~6周即可,但ⅠD型需加摄颈椎动力位片,若存在颈椎不稳,可根据具体情况行手术内固定治疗。对于Ⅱ型移位骨折,伤后颈部疼痛症状明显,我们建议应行手术修复,以避免颈部疼痛残留以及骨折延迟愈合、不愈合的发生。其中,ⅡA型骨折主要为棘上韧带撕脱所致,此型骨折一般发生于棘突尖端部,若骨块较小无法固定,可予以切除,但必须修复棘上韧带附着部,维持颈椎后方韧带结构稳定性;若骨块较大,可选择锚钉固定,将撕脱骨块连同附着韧带用锚钉尾部缝线一起固定于原位。ⅡB型骨折较为常见,主要发生于棘突体部,为最易发生骨不连的部位,其不愈合的因素为局部血供差、骨折未复位及固定不确实或时间不够长等,我们选择的主要固定方法为棘突重建钢板或钢丝张力带。ⅡC、ⅡD型骨折均较少见,为棘突基底部骨折或累及椎板,主要固定方法为棘突重建钢板,但需要注意的是此两型骨折内固定时需在椎板上置钉,必须严格控制钻头及螺钉长度以免损伤颈髓。
本研究因样本量较少存在一定的缺陷,同时对于各型骨折的治疗方法仅为初步探讨,前瞻性的疗效观察及随访工作仍在进行。
[1]Venable JR,Flake RE,Killian DJ.Stress frscture of the spinous process[J].JAMA,1984,881-885.
[2]Meyer PG,Hartman JT,Leo JS.Sentinel spinous process fracture[J].Surg Neurol,1982,18:174-178.
[3]Nieminen R.Fractures of spinous processes of the lower cervical spine[J].Ann Chir Gynaecol Fenn,1983,62:328-333.
[4]Gershon-Cohen J,Budin E,Glauser F.Whiplash fractures of cervicodorsal spinous processes.Resemblance to shoveler’s fracture[J].JAMA,1954,155:560-561.
[5]Hall RDM.Clay-shoveler’s fracture[J].J Bone Joint Surg,1940,22:63-75.
[6]Dong-Hun Kang,Sun-Ho Lee.Multiple Spinous Process Fractures of the Thoracic Vertebrae(Clay-Shoveler’s Fracture) in a Beginning Golfer.A Case Report[J].Spine,2009,34:534-537.
[7]David H,Kim MD,Mark-Tantorski DO,et al.Occult spinous process fractures associated with interspinous process spacers[J].Spine,2011,36:1080-1085.
[8]Luke D,Helms CA,Richardson WJ. “Spinolaminar breach”:An important sign in cervical spinous process fractures[J].Skeletal Radiol,2000,29:75-80.
[9]Dellestable F,Gaucher A.Clay-Shoveler's fracture.stress fracture of the lower cervical and upper thoracic spinous processes[J].Rev Rhum Engl Ed,1998,65:575-582.
[10]秦德安,张佐伦,崔新刚,等.颈椎棘突骨折与颈椎稳定性[J].中国骨与关节损伤杂志,2006,9(21):687-689.
[11]Solaro lu I,Kaptano lu E,Okutan O,et al.Multiple isolated spinous process fracture (Clay-Shoveler's fracture) of cervical spine:A case report[J].Ulus Travma Acil Cerrahi Derg 2007,13:162-164.
[12]Leonard F,Hirsh LF,Duarte LE,et al.Isolated symptomatic cervical spinous process fracture requiring surgery[J].Case report.J Neurosurg,1991,75(1):131-133.
[13]Metthes HG.Unsere Erfahrungen bei der Schipperkrankheit[J].Arch Orthop Unfallchir,1976,37:232-245.
[14]Jonasch E.Isolierte dorn and querfortsatzbruche[J].Monatsschr Unfallheilkd,1970,108:123-124.
[15]Debuch L.Die schipperkrankheit und ihre behandlung[J].Arch Orthop Unfallchir,1936,37:223-231.
——壮肾

