白塞病伴发恶性肿瘤41例临床分析
李国华,郑文洁,林 毅,张奉春
(中国医学科学院北京协和医院1.风湿免疫科;2.肿瘤内科,北京100032)
白塞病(Behcet's disease,BD)是一种不明原因的系统性血管炎,主要表现为复发性口腔溃疡、生殖器溃疡、眼炎及皮肤损害,也可累及血管、神经系统、胃肠道和关节等器官。国外报道BD有伴发恶性肿瘤的风险[1-4],国内尚未见类似的总结。本研究回顾性分析北京协和医院住院的41例BD伴发恶性肿瘤患者的临床资料,以期提高对白塞病伴发恶性肿瘤的认识。
1 资料与方法
1.1 临床资料
分析1995年12月—2012年6月北京协和医院收治的BD伴发恶性肿瘤的患者,采集以下临床资料:恶性肿瘤的类型、患者的性别、年龄、BD与恶性肿瘤的间期、BD的临床表现、BD的治疗、恶性肿瘤进展时BD是否有活动迹象。为评估BD伴发恶性肿瘤的危险因素,随机抽取北京协和医院105例不伴恶性肿瘤的白塞病患者临床资料做对比分析。BD诊断(分类)采用1990年国际研究小组(ISG)标准[5],恶性肿瘤的诊断需要有病理学依据。
1.2 统计学分析
计量资料的比较用秩和检验,分类资料用卡方检验,应用SPSS 11.5软件进行统计分析。
2 结果
2.1 一般资料
BD伴发恶性肿瘤41例,占北京协和医院同期BD住院患者(651例)的6.3%。其中男16例,女25例,年龄16~77岁,平均44.4±13.3岁。BD确诊年龄21~75岁,平均37.2±13.8岁。BD与恶性肿瘤的间期为0~26年,平均8.3±8.0年,其中BD发生在恶性肿瘤之前的间期为1月~26年,平均9.9±8.1年;BD与恶性血液病的间期为0~21年,平均6.7±7.0年,其中BD发生在恶性血液病之前的间期为1月~22年,平均6.9±7.4年;BD与实体肿瘤的间期为4月~26年,平均12.9±9.0年,其中BD发生在实体肿瘤之前的间期为4月~26年,平均12.5±9.2年。29例BD伴发恶性血液病中,19例BD确诊在前,BD与恶性肿瘤同时诊断者5例,均为BD合并骨髓增生异常综合征(myelodysplastic syndrome,MDS)患者,另3例 MDS和2例再生障碍性贫血确诊在BD之前;伴发实体肿瘤的13例患者中,12例是确诊BD在前,仅有1例是确诊实体肿瘤在前。
2.2 肿瘤类型
恶性血液病29例(70.7%),MDS占20例,其中1例合并了乳腺癌,1例6月后转化为急性髓系白血病(acute myeloid leukemia,AML)。其次是白血病7例,其中AML 5例(1例由MDS转化而来),T-大颗粒淋巴细胞白血病(T-cell large granular lymphocyte leukemia,T-LGL)和慢性淋巴细胞白血病(chronic lymphocytic leukemia,CLL)各 1例。另再生障碍性贫血2例和淋巴瘤1例。
实体肿瘤13例(31.7%),结直肠癌占3例(其中1例合并子宫内膜癌),膀胱癌2例,另外食管癌、胃癌、胰腺癌、甲状腺癌、乳腺癌、宫颈癌、肾癌和转移性腺癌各1例。
2.3 临床特点
41例患者都有口腔溃疡,其次是外阴溃疡31例和皮损29例,消化道溃疡15例,针刺反应阳性12例,眼部受累10例,关节炎9例,血管受累4例。
BD伴与不伴恶性肿瘤的特点(表1)比较,伴有恶性肿瘤的患者年龄偏大、消化道受累多见(P<0.05)。
BD伴恶性血液病或实体肿瘤的比较(表2),两组间年龄、BD与肿瘤的间期(除外恶性肿瘤发病在BD之前的病例)有显著差异(P<0.05)。恶性肿瘤进展时,共有27例(65.9%)患者BD也有活动迹象,其中恶性血液病24例,分别是18例MDS,3例AML,1例 T-LGL,1例 CLL,1例淋巴瘤;实体肿瘤3例,分别是1例甲状腺乳头状癌,1例胃低分化腺癌,1例食管中分化癌。两组比较有显著差异(P<0.05)。
确诊恶性肿瘤前,BD患者没有用药者4例,不详2例,其余均使用了糖皮质激素和(或)免疫抑制剂等治疗,免疫抑制剂的使用情况(表3)。

表1 BD伴与不伴恶性肿瘤的特点Table 1 Characteristics of the patients with BD with and without malignancies
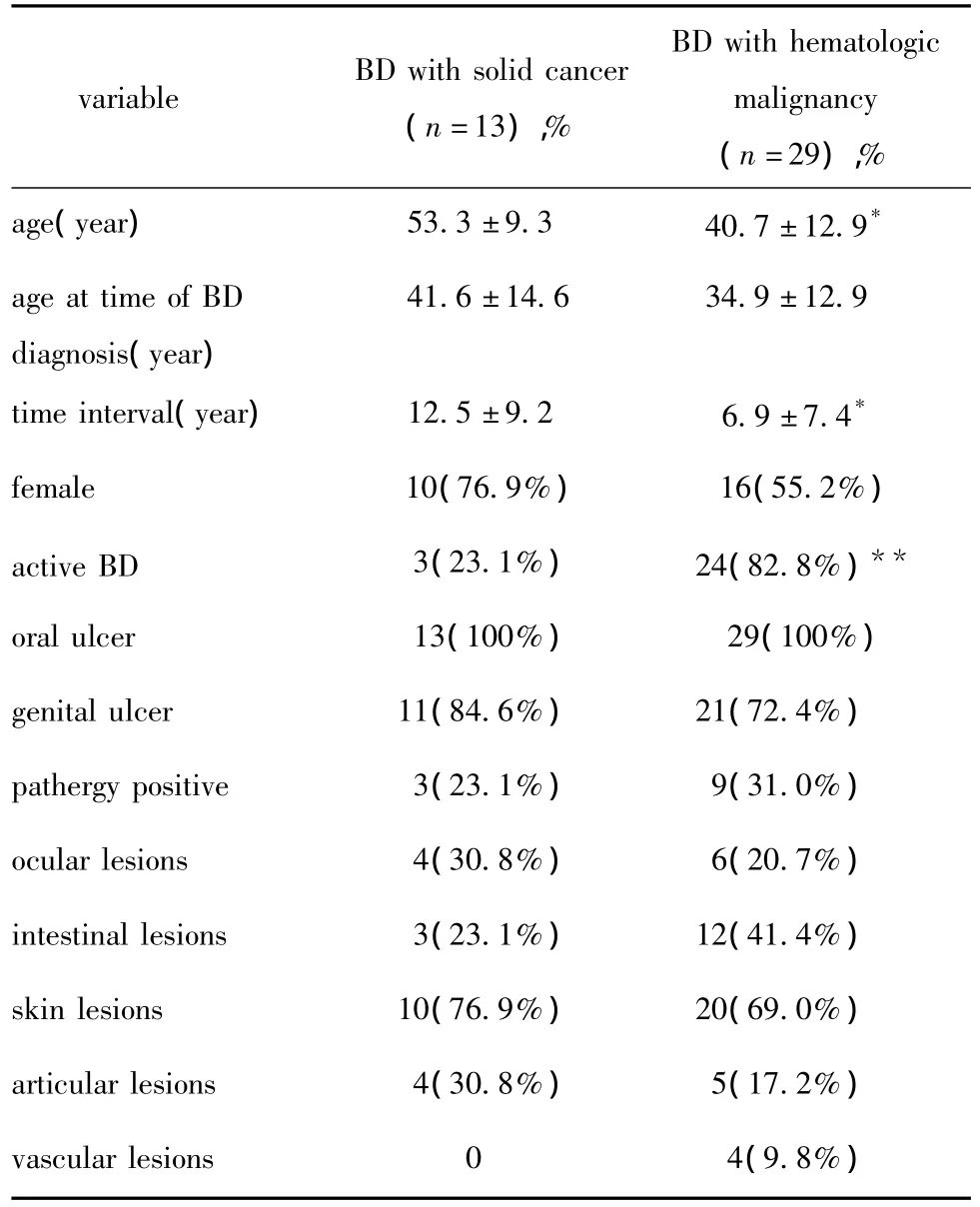
表2 BD伴恶性血液病与实体肿瘤的特点Table 2 Characteristics in patients with BD with solid cancer and hematologic malignancy
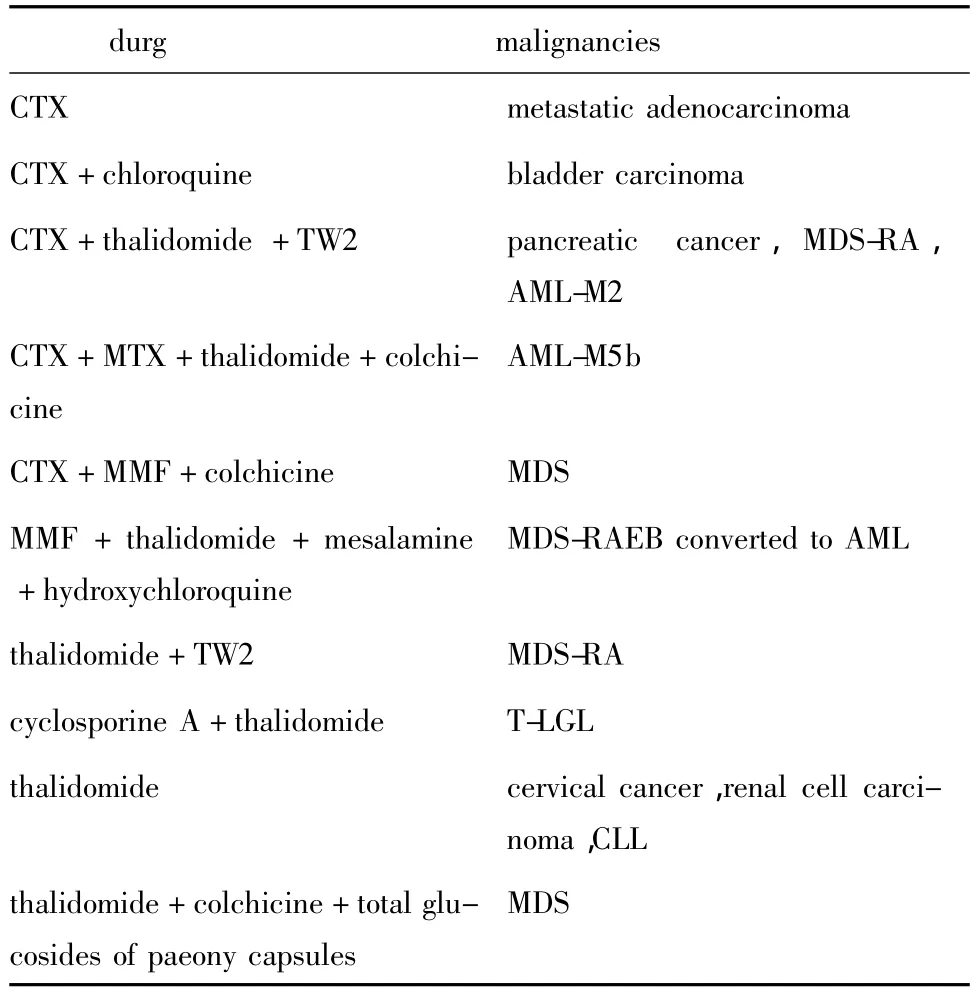
表3 恶性肿瘤确诊前使用的免疫抑制剂Table 3 Immunosuppressive drugs administered for BD before the diagnosis of malignancies
3 讨论
近年来,结缔组织病与恶性肿瘤的相关性已引起重视。国外有研究评估了BD与恶性肿瘤的相关性,其中恶性血液病与实体肿瘤所占的比例不一,但是总的来说,恶性血液病稍居多[1-4]。韩国报道了1769例BD患者[4],1.8%伴发恶性肿瘤,较本研究的发生率6.3%低,可能与本组纳入病例为住院患者,病情较重有关。但是也有3项研究比较了BD进展为恶性肿瘤的发生率,认为与正常人群相比并无统计学差异[1-3]。因此BD与恶性肿瘤的相关性还是有争议的。
BD与恶性肿瘤伴发的机制不清,其主要原因可能包括[3]:1)染色体异常:核型分析发现,8号染色体3体是BD合并MDS患者最常见的核型异常;2)机体免疫功能紊乱:微生物感染诱导热休克蛋白65(HSP65)表达,BD患者体内γδ+和αβ+T细胞增加,淋巴细胞、巨噬细胞和中性粒细胞活化;B细胞淋巴瘤发生增加。3)免疫抑制剂的长期使用,药物直接作用于DNA复制,或间接作用在细胞调节机制,诱发肿瘤发生。
本研究表明,BD合并恶性肿瘤中以恶性血液病居多,其中MDS是BD最常伴发的恶性血液病,其次是白血病,与参考文献[4]报道一致。因风湿病常合并慢性贫血,同时免疫抑制剂的应用可引起白细胞下降,故病程早期出现的血液系统表现,可能不易引起临床医师的重视。临床对于BD持续性白细胞或血红蛋白减低,应警惕伴发恶性血液病的可能,必要时及早做骨穿助诊。同时,对这种患者的治疗应慎用骨髓抑制作用较强的药物。
BD伴发的实体肿瘤是多种多样的。有学者总结了PubMed(1991—2003年)报道的54例BD发生实体肿瘤的患者,男33例,女21例,年龄13~69岁,中位数38.9岁。其中51例BD进展为实体肿瘤的间期为2月~43年,中位数9.5年。2例实体肿瘤患者分别在4年和5.6年后发生了BD,1例BD与肿瘤几乎是同时发生,其他都是BD起病在前。伴发的实体肿瘤主要包括膀胱癌7例,乳腺癌5例,甲状腺癌、胃癌各4例,子宫癌、肝癌、肺癌、结肠癌、胰腺癌各3例,卵巢癌、基底细胞癌、卡波西肉瘤、肾癌、恶性组织细胞瘤和嗜铬细胞瘤各2例,其他少见恶性肿瘤如恶性横纹肌样瘤,精原细胞瘤等也有报道[3]。本研究表明,消化系统肿瘤是BD最常伴发的实体肿瘤,占6例,其中结直肠癌3例,食管癌、胃癌、胰腺癌各1例,这一结果是否与BD胃肠道受累有关,还有待进一步研究。
来自韩国报道显示,肠道受累可能是BD患者发生恶性血液病的危险因素[4]。本研究表明,与不伴恶性肿瘤的BD患者相比,BD伴发恶性肿瘤者年龄偏大、消化道受累多见。推测可能的原因为BD的胃肠道屏障破坏可能导致暴露于各种微生物抗原危险性增加,随后的免疫调节障碍导致了肿瘤的发展。BD胃肠道受累与肿瘤的因果关系还需要更多的数据来建立。有消化道受累的高龄BD患者,临床应注意筛查恶性肿瘤,尤其是消化道肿瘤的发生。
本病例恶性血液病进展时,患者的BD也多有活动迹象(占82.8%),提示二者的发生存在一定关联性。比如白血病,有学者认为其机制可能是肿瘤相关的抗原形成免疫复合物介导的血管损害;白血病细胞直接作用于血管壁;或者抗白血病细胞抗体直接引起血管损害,并与血管内皮细胞交叉反应[6]。实体肿瘤进展时,仅有23.1%的BD有活动迹象,同时BD伴发实体肿瘤年龄偏大,且间期跨度也较恶性血液病长,这提示BD与实体肿瘤的关系有待进一步探讨。
免疫抑制剂的使用是BD伴发恶性肿瘤可能的诱发因素,相关药物有烷化剂、沙利度胺、秋水仙碱、肿瘤坏死因子 α 等[7],但是也有学者认为与药物无关[8]。本研究有4例患者在确诊肿瘤之前没有使用任何药物,所以免疫抑制剂的致癌性可能还伴有许多因素,比如骨髓发育不全、染色体异常、致白血病病毒的潜在激活、以及免疫抑制状态下反复的抗原刺激[3]。
总之,BD伴发恶性肿瘤有一定的风险和特点,高龄、消化道受累可能是BD伴发恶性肿瘤的危险因素。二者的关联性尚不清楚,需要在临床工作中进一步总结。
[1]Cenzig M,Altundag MK,Zorlu AF,et al.Malignancy in Behcet's disease:a report of 13 cases and a review of the literature[J].Clin Rheumatol,2001,20:239 -244.
[2]Kural-Seyahi E,Fresko I,Seyahi N,et al.The long-term mortality and morbidity of Behcet syndrome:a 2-decade outcome survey of 387 patients followed at a dedicated center[J].Medicine(Baltimore),2003,82:60 -76.
[3]Kaklamani VG,Tzonou A,Kaklamanis PG.Behcet's disease associated with malignancies.Report of two cases and review of the literature[J].Clin Exp Rheumatol,2005,23(4 Suppl 38):S35-41.
[4]Ahn JK,Oh JM,Lee J,et al.Behcet's disease associated with malignancy in Korea:a single center experience[J].Rheumatol Int,2010,30:831 -835.
[5]International Study Group for Behcet's Disease.Criteria for diagnosis of Behcet's disease[J].Lancet,1990,335:1078-1080.
[6] Bozi E,Katoulis AC,Stavrianeas NG.Association of Behcet's disease with hematologic malignancies[J].Int J Dermatol,2007,46:333 -334.
[7]Ozdogu H,Boga C,Yilmaz Z,et al.Long-term colchicine therapy in a patient with Behcet's disease and acute promyelocytic leukemia[J].Rheumatol Int,2007,27:763 -765.
[8]Kaloterakis A,Stavrianeas NG,Karagianni IN,et al.Adamantiades-Behcet's disease coexisting with acute myeloblastic leukaemia[J].Br J Dermatol,1997,137:317 -318.

