北京市耐多药肺结核控制5年结果分析
洪峰 高志东 李波 孙闪华 赵鑫
·论 著 ·
北京市耐多药肺结核控制5年结果分析
洪峰 高志东 李波 孙闪华 赵鑫
目的 调查北京市疑似耐多药肺结核(multidrug-resistant tuberculosis,MDR-TB)患者中抗结核药物耐药谱,评估国产药物组方化疗MDR-TB患者的疗效,探索适合北京市的MDR-TB控制策略。方法 2008年4月至2013年3月,全市各结核病防治(简称“结防”)机构对21 651例活动性肺结核患者治疗管理中,通过痰培养发现的1124例疑似MDR-TB患者。对885例属结核分枝杆菌复合群的疑似MDR-TB患者的阳性培养物开展抗结核药物药敏试验。确诊的277例MDR-TB患者,进行国产药物组方化疗,根据患者情况分类选择治疗管理方式,观察其不良反应和治疗效果。结果 5年间,属结核分枝杆菌复合群的疑似MDR-TB患者中,284例MDR-TB患者(7例为治疗期间重做药敏,实际发现为277例患者)占32.1%(284/885),对一、二线药物全敏感者占21.4%(133/620)。对277例MDR-TB患者采用分类治疗管理的方法,其中在结防机构使用二线MDR-TB方案治疗者占45.9% (127/277),其中59.8%(76/127)的患者出现不良反应,已获得转归信息患者的治愈率为63.4%(59/93);维持原方案治疗及转诊专科医院的比率分别为17.7%(49/277)和13.0%(36/277)。结论 及时对发现的疑似MDR-TB患者进行一、二线抗结核药物药敏试验非常必要。北京市MDR-TB患者分类治疗管理的效果较为理想。
结核,肺/预防和控制; 结核,肺/药物疗法; 抗药性,多种,细菌; 微生物敏感性试验; 临床方案; 北京市
结核病是一种慢性呼吸道传染病,是全球最为关注的重大公共卫生问题之一。由于在控制结核病上的投资不足、对肺结核患者督导管理还存在问题、抗结核药物的管理混乱及耐药结核分枝杆菌的传播和流行,每年导致大量的耐多药结核病(multidrugresistant tuberculosis,MDR-TB)患者出现,2011年全球登记的肺结核患者中MDR-TB患者估计高达31万例[1]。MDR-TB因传染期长、诊断治疗技术复杂、疗效差、治疗费用高[2],而成为目前结核病控制工作面临的巨大挑战之一。中国既是全球结核病高负担国家,也是MDR-TB高负担国家,结核病是我国死亡和发病例数最多的重大传染病之一。为探索适合我国国情的MDR-TB治疗管理经验,有效控制耐药结核分枝杆菌在首都的传播和流行,2008年北京市启动了 “北京市耐多药肺结核控制项目”,在全市18个区县(2008年项目启动之初仍为18个区县)开展MDR-TB患者的发现、治疗及管理工作。为总结分析项目实施经验,现对“北京市耐多药肺结核控制项目”5年来的工作进行回顾分析。
资料和方法
一、对象
2008年4月至2013年3月期间全市各结核病防治(简称“结防”)机构发现的疑似MDR-TB患者1124例和确诊MDR-TB患者277例。疑似MDR-TB患者为满足下列任一条件的患者:(1)所有痰培养阳性的复治肺结核患者(复发、返回、初治失败等);(2)治疗2个月及以上痰培养仍阳性的初治肺结核患者;(3)有MDR-TB接触史,治疗前痰培养阳性的初治肺结核患者。确诊MDR-TB患者指肺结核患者感染的结核分枝杆菌体外被证实至少同时对异烟肼和利福平耐药。
二、方法
1.通过痰培养发现疑似MDR-TB患者:各结防机构对登记管理的21 651例活动性肺结核患者在抗结核治疗前以及治疗前菌阳肺结核患者在治疗2个月末和5个月末均进行痰培养检查。根据患者的痰培养结果,判断其是否符合疑似MDR-TB标准。
2.初步菌种鉴定:对疑似MDR-TB患者的痰培养阳性菌株经涂片染色确定为抗酸杆菌后,以对硝基苯甲酸培养基作为鉴别培养基,进行菌种初步鉴定,判断是否属于结核分枝杆菌复合群。
3.药物敏感性试验(drug susceptibility test,DST):采用比例法对疑似MDR-TB患者的痰培养阳性菌株进行抗结核药物的DST。若耐药率大于1%,则判断为受试菌对该抗结核药耐药(耐药率=含药培养基上生长的菌落数/对照培养基上生长的菌落数×100%)。从2011年起,对所有疑似MDR-TB患者都进行一线(异烟肼、利福平、链霉素和乙胺丁醇)、二线抗结核药物(阿米卡星、卷曲霉素、丙硫异烟胺、对氨基水杨酸和左氧氟沙星)的DST。共对1037例疑似MDR-TB患者的痰阳性培养物进行了DST。
4.确诊MDR-TB患者:共获得967例疑似MDR-TB患者的DST结果,其中经初步菌种鉴定为非结核分枝杆菌群的比率为8.5%(82/967)。属于结核分枝杆菌复合群的疑似MDR-TB患者,如果DST结果显示同时对异烟肼和利福平耐药,则被诊断为MDR-TB;如果同时对异烟肼、利福平、阿米卡星和(或)卷曲霉素、左氧氟沙星耐药则被诊断为广泛耐药(extensively drug-resistant tuberculosis,XDR)。
5.确定MDR-TB患者治疗方案:在患者知情同意的原则下,根据患者的病情、配合治疗的意愿等确定患者治疗及管理方案,免费耐多药参考方案为6 EZLfxPto Am/18 EZLfxPto,即6个月注射期使用乙胺丁醇、吡嗪酰胺、左氧氟沙星、丙硫异烟胺及阿米卡星,18个月的继续期只减少阿米卡星。根据患者的DST结果和(或)药物不良反应史可进行个别药物的替代。所有抗结核药物均选用国产药物。
6.MDR-TB患者督导服药管理:对所有治疗的MDR-TB患者均实行督导服药管理,根据患者情况实施由医护人员或家庭成员负责的直接面视下服药的全程督导化疗,并观察药物不良反应。治疗以不住院治疗为主,当患者病情需要住院治疗时,将患者转诊到北京胸科医院进行短期住院治疗。
7.MDR-TB患者治疗过程中的检查:MDRTB患者在治疗过程中,至少每月复诊1次(有不良反应时及时就诊),按照WHO推荐的MDR-TB患者治疗检查要求,为患者提供痰检、X线胸片及肝肾功能等免费检查。
8.资料收集:通过“结核病管理信息系统”、疑似MDR-TB患者登记表、确诊MDR-TB患者登记表收集1124例疑似MDR-TB和277确诊MDR-TB患者的基本情况、痰培养、DST结果和治疗方案等信息。通过确诊 MDR-TB患者信息调查表收集277例MDR-TB患者的抗结核治疗史、治疗方案的变更和不良反应发生情况。
9.医学伦理学:本项目的立项及实施通过了北京结核病控制研究所的伦理学委员会审查,所有疑似MDR-TB及确诊MDR-TB患者的治疗管理方法都经患者知情同意后实施。
10.质量控制:为了保证项目实施的质量,在项目实施前对所有参与项目的人员进行实施方案的培训,在项目实施过程中,每年对项目实施情况进行督导检查、阶段总结和实施方案的培训。
三、统计学分析
患者登记表使用Excel软件整理,患者调查表使用EpiData 3.1进行数据录入。采用SPSS 13.0统计软件进行统计分析,分类资料组间差异使用卡方检验,当P<0.05时判断为差异有统计学意义。
结 果
一、结核分枝杆菌复合群疑似MDR-TB患者的耐药情况
结核分枝杆菌复合群的885例疑似MDR-TB患者中,一线抗结核药物的耐药率都超过25.0%,异烟肼和利福平耐药率接近40.0%(表1);根据对620例二线药物DST结果判断,丙硫异烟胺的耐药率高达45.5%,左氧氟沙星耐药率为17.4%(表2)。

表1 不同一线药物对结核分枝杆菌复合群(885例患者)疑似MDR-TB患者的耐药情况

表2 不同二线药物对结核分枝杆菌复合群(620例患者)疑似MDR-TB患者的耐药情况
疑似 MDR-TB的耐药类型,根据一线药物DST判断,一线药物全敏感者占45.0%(398/885),MDR-TB患者占32.1%(284/885),79.6%(226/284)的MDR-TB患者还耐乙胺丁醇和(或)链霉素;根据一、二线药物DST结果判断,对一、二线药物全敏感者的比率下降到21.4%(133/620),XDR-TB者占3.1%(19/620)(表3),69.0%(154/223)的MDR-TB患者对至少一种二线抗结核药物耐药。
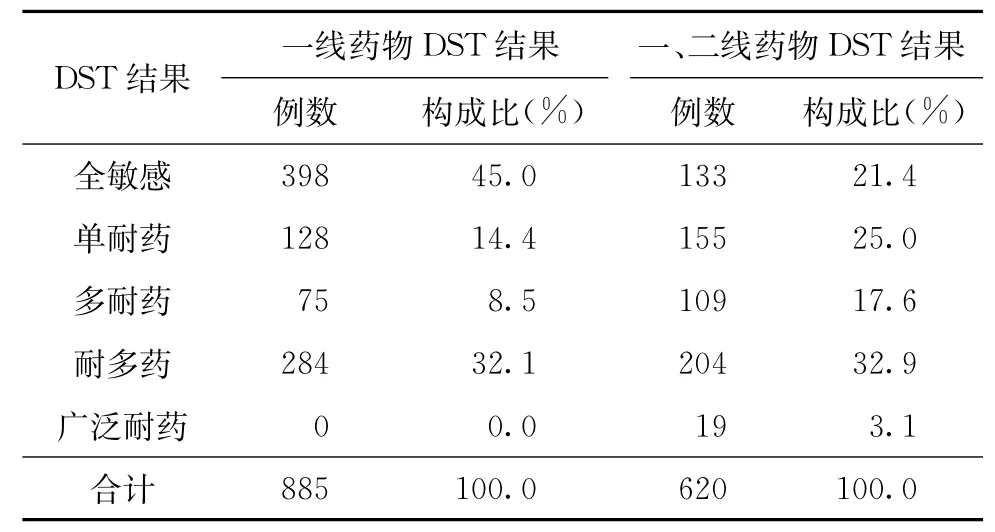
表3 不同DST结果在疑似MDR-TB患者中的分布
二、MDR-TB患者的发现情况
根据DST结果共确诊284例MDR-TB患者,其中7例为已知MDR-TB患者在治疗期间因痰菌未阴转又重新进行了DST,故实际发现的MDR-TB患者数为277例,其中复治患者占71.8%(199/277),男∶女=2.8∶1(男205例,女72例),患者年龄在15~90岁之间,其中20~59岁患者占83.4%(231/277)。MDR-TB患者登记分类情况见表4。
三、MDR-TB患者的治疗管理情况
发现的277例MDR-TB患者,在患者知情同意的原则下,根据患者的病情、药物不良反应发生、配合治疗的意愿等选择不同的治疗管理方式(表5)。
1.在结防机构治疗:127例使用由二线抗结核药物组成的MDR-TB方案进行治疗,占全部发现MDR-TB患者例数的45.9%(127/277);17.7% (49/277)的MDR-TB患者因在获得DST结果前,痰菌已阴转且病情好转,而继续维持原一线方案进行治疗,但疗程适当延长至1年以上。
2.转诊到专科医院治疗:13.0%(36/277)的MDR-TB患者在获得DST结果后,因病情较重或不愿在结防机构继续治疗,被转诊到北京胸科医院或解放军第309医院就诊。
3.无有效治疗管理措施:因患者回原籍、拒绝或不配合至少2年的治疗管理,以及耐药种类多或不能耐受部分药物无法组成有效治疗方案等原因,使得23.4%(65/277)的MDR-TB患者没有在发现机构接受有效的治疗管理。
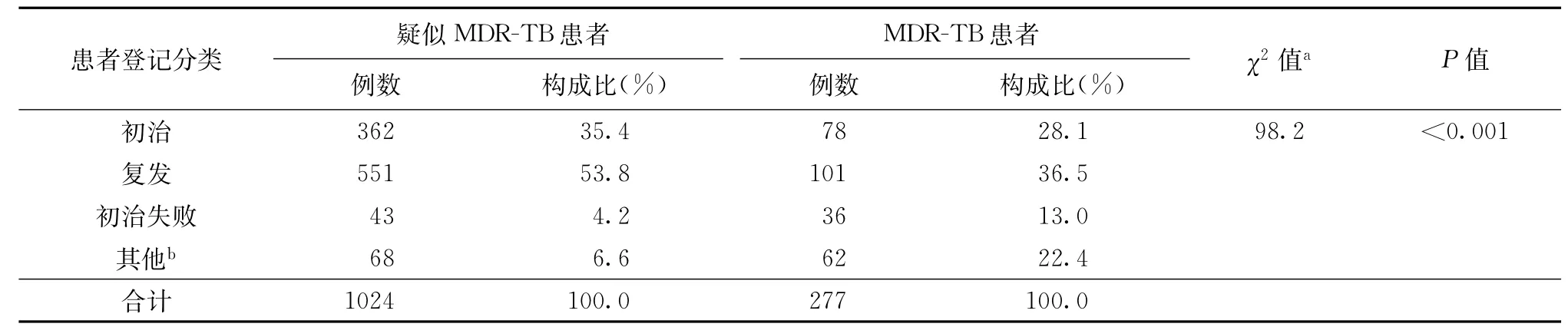
表4 不同患者登记分类情况在疑似MDR-TB和MDR-TB患者中的分布
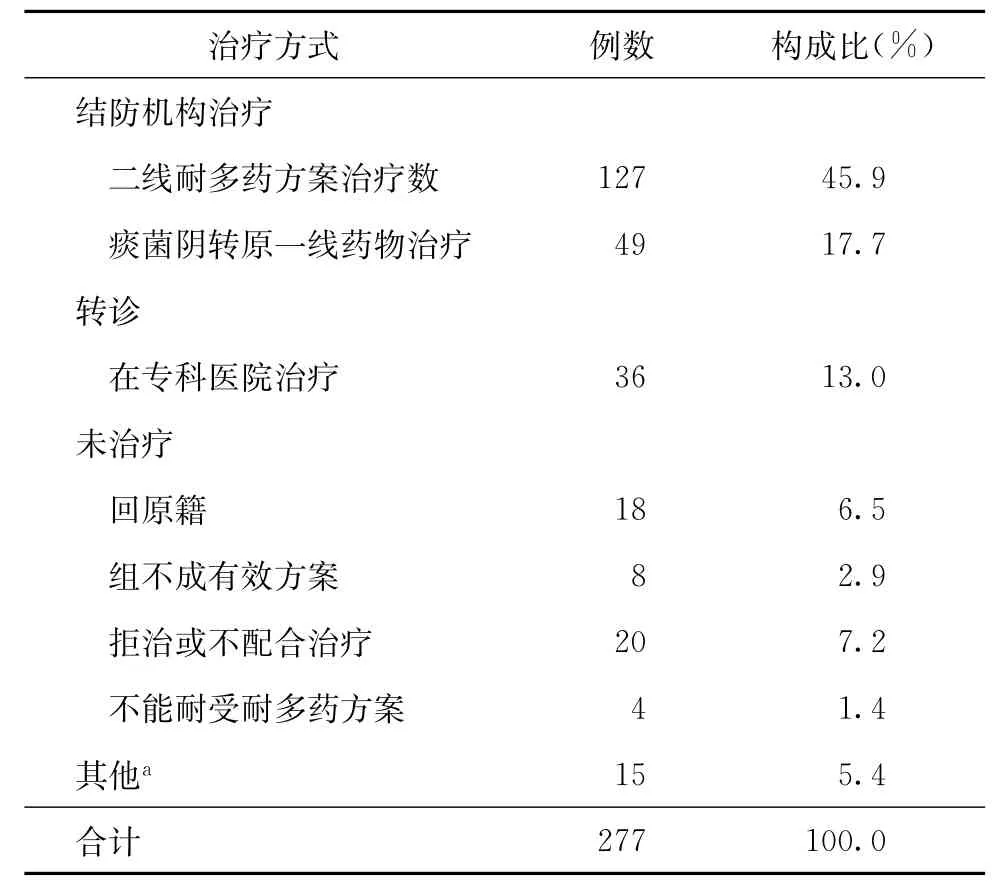
表5 不同治疗方式在MDR-TB患者治疗管理中的分布
四、不良反应发生情况
127例在结防机构使用免费二线MDR-TB方案治疗的患者中,药物不良反应的发生率较高,59.8%(76/127)的患者共计出现119例次的药物不良反应(表6)。其中高尿酸血症和肝功能异常的发生率较高。但药物不良反应对耐多药治疗的影响较小,因药物不良反应而停止治疗及更改治疗方案者分别占3.9%(5/127)和15.0%(19/127)。
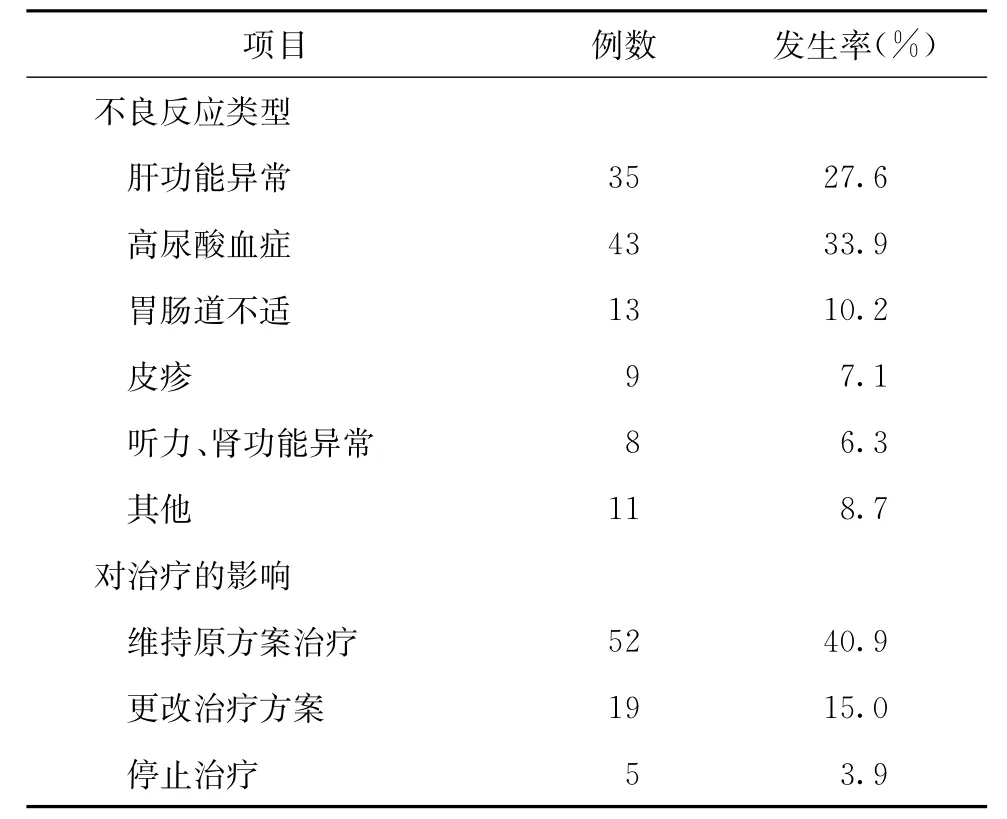
表6 127例患者使用二线MDR-TB方案治疗的药物不良反应发生情况
五、治疗转归
1.在结防机构治疗患者的转归:127例在结防机构使用二线MDR-TB治疗患者中,已获得有转归信息者共93例,治愈率为63.4%(59/93),治疗成功率为65.6%(61/93)。维持原一线方案治疗的MDR-TB患者的治愈率和治疗成功率分别为63.3%(31/49)和73.5%(36/49)。
2.转诊专科医院治疗患者的转归:转诊到专科医院治疗的MDR-TB患者,通过患者访视获得14例患者转归信息,治疗成功8例。
讨 论
近年来,MDR-TB的流行,对结核病控制规划目标的实现构成严重威胁。据WHO估计,目前全球约1/3的人感染了结核分枝杆菌,其中约5000万例感染了耐药结核分枝杆菌[3-4]。2011年估计全球新发结核病患者870万例,死亡140万例,新发31万例MDR-TB患者,在84个国家和地区发现XDR-TB[1]。2006年,在南非XDR-TB暴发流行的报道[5],促使WHO将其列为严重的公众健康威胁。XDR-TB的出现使得敏感结核病的流行被另一种治疗选择严重受限的结核病所代替的可能性增加,如此,既削弱了近年来在控制结核病上所取得的成就,也会给HIV感染防治的计划带来威胁[6-7]。
我国2007—2008年结核病耐药基线调查结果显示,肺结核患者中的MDR-TB率为8.32%,XDR-TB率为0.68%[8],我国每年新发大约12万例MDR-TB患者。MDR-TB和XDR-TB的防治已成为我国严重的公共卫生和社会问题。实施现代结核病控制策略(DOTS策略)是预防和减少MDR-TB发生的最有效措施,WHO提出在实施好DOTS策略的基础上,使用二线药物治疗MDR-TB的方案,即DOTS-plus策略[9-10]来控制耐药结核病。北京市从1978年起开始实施DOTS策略,从1985年起,全市的结防机构普遍开展分枝杆菌的分离培养工作,市级实验室开展了分枝杆菌的DST[11],这为在北京市顺利实施MDR-TB控制工作提供了保证。
北京市5年MDR-TB控制工作的结果显示,北京市疑似 MDR-TB患者中,非结核分枝杆菌占8.5%;结核分枝杆菌复合群感染的患者中,耐药和MDR-TB分别占78.5%和32.1%。因此,对疑似MDR-TB患者的培养菌株及时进行DST,以便及早发现MDR-TB患者并为其制定合适的治疗方案,对于控制耐多药结核分枝杆菌的传播有着重要意义。目前对氟喹诺酮类药物广泛使用的现状,使得疑似MDR-TB患者对左氧氟沙星的耐药率高达17.4%,但疑似MDR-TB患者中丙硫异烟胺的耐药率高达45.5%的原因尚需进一步研究解释。因为,对个别二线药物的耐药率较高,使得根据一、二线药物DST结果判断的耐药率(78.5%)远高于单纯一线药物DST的耐药率(55.0%)。另外,DST结果显示,69.0%的MDR-TB患者耐药菌株至少对一种二线抗结核药物耐药,这证实了使用单一的标准化疗方案不能完全满足MDR-TB治疗的要求[9]。北京市从2011年起调整疑似MDR-TB患者的发现策略,直接对疑似 MDR-TB患者进行一、二线药物DST,并根据DST结果制订治疗方案,其必要性是显而易见的。
本研究对疑似MDR-TB患者的登记分类进行了比较,确诊MDR-TB患者中初治及复发患者的比率较低,而初治失败及其他复治患者的比率较高,推测在治疗过程中因各种原因引起的不规则治疗是耐多药发生的主要原因,证实加强对非耐药肺结核患者的治疗管理是控制耐药产生的关键因素。
在全部使用由国产二线抗结核药物组成的MDR-TB治疗方案进行治疗的情况下,患者的治疗成功率为65.6%(61/93),略高于国内其他同类研究结果[12],可能归因于使用的治疗方案中有效药物都达到4~5种及督导服药管理措施到位[13]。多数药物不良反应对患者治疗的影响并不严重,经过对症处理,大部分患者的不良反应症状可得到改善。对于在获得DST结果之前痰菌已持续阴转的MDR-TB患者,维持原方案并延长疗程治疗也取得了相对较好的转归,这可能归因于这部分患者病情较轻、DST结果反应的是菌群耐药而不是菌种耐药,以及在北京市目前 MDR-TB的流行情况下DST结果阳性预测值只有90%左右。同时,在使用原方案治愈的患者中,和其他同类研究一样[14],在后期的访视中发现存在复发的情况。因此,对于使用一线方案治疗患者的效果,还需要审慎的评估。部分患者因为耐药种类多、不能耐受抗结核药物、不良反应或不配合治疗,使得23.4%(65/277)的患者处于非治疗状态,尤其组不成有效治疗管理方案的患者多为XDR-TB患者;对于此类患者因缺乏有效的感染控制措施,不利于控制耐多药结核分枝杆菌的传播,对此有待进一步研究有关对应措施。
目前,北京市MDR-TB患者的发现方式采用的是高危人群策略,即根据活动性肺结核患者治疗前、菌阳患者治疗2个月和5个月末的痰培养检查结果判断是否构成疑似MDR-TB条件,这与WHO推荐的根据痰涂片检查结果判断疑似MDR-TB的标准策略有差异,表现为提高了涂阴培阳的疑似MDRTB患者的发现概率,但也加大了在治疗3个月末仍涂阳患者因无痰培养结果而漏诊的可能性。因未对所有治疗前痰培养阳性的菌株都进行DST,根据目前“北京市耐多药肺结核控制项目”收集的数据难以准确估计北京市目前耐药的流行情况。
志谢 “北京市耐多药肺结核控制项目”开展以来,各区(县)结防机构在患者发现、治疗和管理方面开展了大量的工作,北京胸科医院为住院治疗的MDR-TB患者提供了住院期间的治疗管理,在此对参与此项工作的全体同志表示衷心感谢!同时,对北京结核病控制研究所屠德华教授和安燕生教授在项目实施和总结中给予的悉心指导,在此一并表示感谢!
[1]World Health Organization.Global tuberculosis report.Geneva:World Health Organization,2012.
[2]World Health Organization.Guidelines for the programmatic management of drug resistant tuberculosis-emergency update. Geneva:World Health Organization,2008.
[3]Raviglione MC,Dye C,Schmidt S,et al.Assessment of worldwide tuberculosis control.WHO global surveillance and monitoring project.Lancet,1997,350(9087):624-629.
[4]Dye C,Espinal MA,Watt CJ,et al.Worldwide incidence of multidrug-resistant tuberculosis.J Infect Dis,2002,185(8):1197-1202.
[5]Singh JA,Upshur R,Padayatchi N.XDR-TB in South Africa:no time for denial or complacency.PLoS Med,2007,4 (1):e50.
[6]Lönnroth K,Castro KG,Chakaya JM,et al.Tuberculosis control and elimination 2010-50:cure,care,and social development.Lancet,2010,375(9728):1814-1829.
[7]World Health Organization.The Beijing“call for action”on tuberculosis control and patient care:together addressing the global M/XDR-TB epidemic[R/OL].Geneva:World Health Organization,2009(2009-04-01)[2013-07-24].http://www. who.int/tb-beijingmeeting/media/en-call-for-action.pdf.
[8]中华人民共和国卫生部.全国结核病耐药性基线调查报告(2007—2008年).北京:人民卫生出版社,2010.
[9]Dye C,Williams BG,Espinal MA,et al.Erasing the world's slow stain:strategies to beat multidrug-resistant tuberculosis. Science,2002,295(5562):2042-2046.
[10]Crofton J,Chaulet P,Maher D.Guidelines for the management of drug resistant tuberculosis.WHO/TB/96.2.10.Geneva:World Health Organization,1996.
[11]张立兴,阚冠卿.北京结核病控制规程改革15年.中华结核和呼吸杂志,1995,18(6):337-339.
[12]杜雨华,苏汝钊,周惠贤,等.116例耐多药肺结核治疗转归情况影响因素分析.中国防痨杂志,2012,34(1):21-24.
[13]Ahuja SD,Ashkin D,Avendano M,et al.Multidrug resistant pulmonary tuberculosis treatment regimens and patient outcomes:an individual patient data meta-analysis of 9153 patients.PLoS Med,2012,9(8):e1001300.
[14]谢艳光,房宏霞,闫兴录,等.黑龙江省耐多药与非耐多药肺结核患者在DOTS策略下远期治疗效果分析.中国防痨杂志,2012,34(2):73-78.
Evaluation of multidrug-resistant tuberculosis control in 5 years in Beijing
HONG Feng,GAO Zhi-dong,LI Bo,SUN Shan-hua,ZHAO Xin. Beijing Research Institute for Tuberculosis Control Administrative Office,Beijing 100035,China
GAO Zhi-dong,Email:gaozhid@sohu.com
Objective To describe drug resistance spectrums of tuberculosis(TB)isolates from multidrug-resistant tuberculosis(MDR-TB)suspects,to assess the treatment effect of domestic drug group of MDR-TB and to explore the MDR-TB control strategy which is applicable in Beijing.Methods During the period of April 2008 to March 2013,1124 MDR-TB suspects were detected by sputum culture in 21 651 patients with active tuberculosis. Drug susceptibility test(DST)was applied to the microbe-positive cultural substances of 885 MDR-TB suspects with strains of Mycobacterium tuberculosis complex,277 diagnosed MDR-TB patients were treated by domestic drug prescription,and the treatment management methods were selected according to the patient's situation,and the adverse effect and therapeutic effect were observed.Results During the 5 years of implementation,MDR-TB patients accounted for 32.1%(284/885)of the MDR-TB suspects with Mycobacterium tuberculosis strains.The proportion of the strains which were sensitive to both the first and the second-line drugs were 21.4%(133/620).Because 7 MDR-TB patients conducted DST again during treatment,there were actually 277 MDR-TB patients detected. Classified management methods were applied to the 277 MDR-TB cases,127 cases(45.9%)were treated with the second-line drugs in TB control institutes,among whom 76 cases(59.8%)had side effects.The cure rate of the 93 MDR-TB patients who had treatment outcomes were 63.4%(59/93).The proportions of MDR-TB patients maintained the original treatment regimen or referred to a specialized hospital were 17.7%(49/277)and 13.0% (36/277).Conclusion It is essential for the suspected MDR-TB to conduct DST timely to,get early detection of MDR-TB cases and to develop an appropriate treatment regimen to control the spread of multi-drug resistant TB. The classified management for MDR-TB patients gets the ideal effect.
Tuberculosis,pulmonary/prevention&control; Tuberculosis,pulmonary/drug therapy;Drug resistance,multiple,bacterial; Microbial sensitivity tests; Clinical protocols; Beijing city
2013-06-24)
(本文编辑:范永德)
首都卫生发展科研专项(首发2011-1012-01)
100035北京结核病控制研究所办公室(洪峰),防控科(高志东、李波、孙闪华、赵鑫)
高志东,Email:gaozhid@sohu.com

