妊娠期糖尿病患者血糖水平与血清炎症因子的相关性探讨
陕西省妇幼保健院 (西安710003) 吴益青 李晓燕
妊娠期糖尿病(GDM)是指妊娠期间首次发生或发现的任何程度的糖耐量异常,各国报道的发生率约1%~14%。GDM患者多数于产后能恢复正常糖代谢,但将来患糖尿病的概率增加[1]。近年来GDM的检出率越来越高,同时发现GDM对母儿的危害很大,尤其是血糖控制不佳者。由于GDM患者胰岛素抵抗(IR)比正常孕妇更为严重,存在胰岛β细胞功能受损的现象[2]。随着对胰岛素作用信号通路的深入研究,人们发现炎症及某些细胞因子与GDM的发生和发展密切相关。本研究旨在观察正常孕妇(NGT组)、确诊妊娠期糖尿病孕妇(GDM 组)的血清hs-CRP、IL-6、TNF-α及Hb A1c水平,并观察其与血糖控制水平的相关性,进而初步探讨炎症因子在GDM发生发展中的作用。
资料与方法
1 研究对象 2012年1月至2012年7月在陕西省妇幼保健院就诊并定期产前检查的82例孕妇,根据本人意愿作为志愿者参与本项目研究。孕妇均于24孕周进行口服葡萄糖耐量试验(OGTT),并根据美国糖尿病协会(ADA)2011年GDM诊断指南[3]标准:空腹、1h、2h血糖值分别为5.1、10.0、8.5 mmol/L(92、180、153 mg/dl),任何一项血糖值达到或超过上述界值,则诊断为GDM。3项全部正常者纳入NGT。排除标准:有慢性疾病史,如糖尿病、高血压、血液病、哮喘、结缔组织病、炎性肠病、慢性肝病、内分泌疾病者;长期使用类固醇激素者;产检前的2周内有急性感染者。82例孕妇NGT组26例、GDM组56例。两组孕妇年龄、孕前BMI、采血时BMI无明显差异(P>0.05)。见表1。

表1 两组孕妇一般资料比较
2 方 法 两组研究对象于分组后1周内在试验前禁食8~12h,次晨抽取肘静脉血,离心后留取血清用免疫比浊法测定hs-CRP、EILSA法测定IL-6和TNF-α。同时葡萄糖氧化酶法检测空腹血糖(FBG)、餐后2h血糖(2h PBG)。用免疫比浊法测Hb Alc。
3 统计学方法 数据用SPSS 10.0软件处理,结果以均数±标准差()表示,非正态分布数据取自然对数后进行分析,显著性检验用配对t检验,相关性检验用双变量Pearson相关分析,P<0.05为差异有统计学意义。
结 果
1 两组孕妇于24孕周血清hs-CRP、IL-6、TNF-α水平变化 见表2。结果显示GDM组血清hs-CRP、IL-6、TNF-α水平均显著高于 NGT 组,差异有统计学意义(P<0.01)。
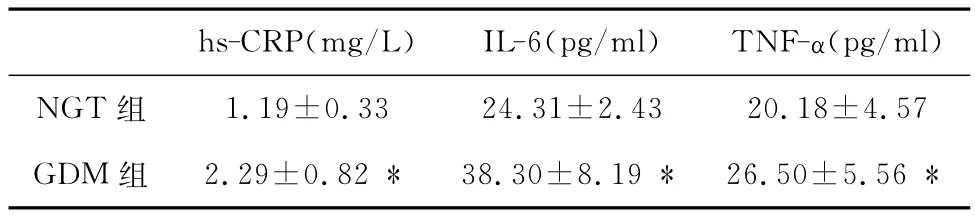
表2 两组孕妇血清 hs-CRP、IL-6、TNF-α水平比较
2 GDM患者血清炎症因子与血糖水平的相关性 将GDM患者24孕周时依据血糖水平不同分为两组:Hb Alc<7.0%,血糖控制较好组23例;Hb Alc>7.0%,血糖控制较差组33例,餐前及餐后2h血糖水平见表3。比较不同血糖控制水平与血清炎症因子的相关性,在GDM患者中血糖控制较好,Hb Alc<7.0%,hs-CRP、IL-6、和 TNF-α水平显著低于血糖控制较差,Hb Alc>7.0%的GDM 患者 (P<0.01)。见表4。

表3 GDM患者血糖控制情况

表4 GDM患者不同血糖控制水平与血清炎症因子的相关性
讨 论
当人体处于感染、炎症及外伤时,CRP急剧上升,是反应炎症的非特异性敏感指标。近来研究表明:GDM组血清CRP水平显著高于对照孕妇组,对照孕妇组显著高于非妊娠组;另外GDM组胰岛素抵抗指数显著高于其他两组[4]。同样有研究[5]显示GDM组妊娠晚期CRP水平明显高于产后4个月,并且妊娠期的高水平CRP与产后的胰岛素抵抗密切相关。因此,妊娠期CRP高水平的孕妇发展为GDM及产后发展为T2DM的风险度明显增高。Ferraz等[6]对GDM组及正常对照组孕妇研究并追踪至产后6年发现,GDM组血清CRP明显高于对照组,GDM组中有4种代谢综合征表现的孕妇其CRP水平是没有代谢综合征表现孕妇的3倍。进一步说明了炎性因子CRP参与GDM的发生、发展。
亚临床炎症可能在胰岛素抵抗和2型糖尿病发病机制中扮演了重要的角色。而2型患者血清CRP升高与胰岛素抵抗、胰岛素敏感性降低及高血糖所致的高IL-6有关[7]。另一方面免疫系统激活产生的各种炎症因子如IL-6、TNF-α和CRP等又均能诱导胰岛素抵抗的发生,导致患者出现高血糖等变化,从而促进2型的发生与发展。本结果显示:GDM组血清炎症因子(hs-CRP、IL-6、和 TNF-α)水平与 NGT组相比均明显增高(P<0.0001)。提示与2型糖尿病类似,GDM患者高水平的CRP可能参与了高血糖的发生、发展过程,GDM也是一种由细胞因子介导的急性时相反应。有学者提出CRP可以作为预测是否发生GDM的独立危险因素,用以预测GDM的发生与发展,指导临床干预高危孕妇有一定的意义。本研究结果也证实了这些观点。
IL-6是体内炎症反应和一系列病理过程的重要介素,主要由单核巨噬细胞产生,是具有多种生物学效应的细胞因子,并参与免疫过程。在GDM早期,IL-6增加促进胰岛素分泌导致高胰岛素血症,当IL-6增加到一定程度,则抑制胰岛素的分泌,且对B细胞分泌功能产生损害,进一步加重糖尿病的发生[8]。妊娠期间TNF-α主要由胎盘分泌,有研究显示健康妊娠妇女血清TNF-α水平,从妊娠25~28周到孕足月升高了55.8%,这是因为在妊娠期TNF-α主要由胎盘产生,随孕周的增长,胎盘逐渐成熟,分泌的TNF-α量也逐渐增加,至晚孕期达到最大分泌量[9]。健康妊娠时TNF-a在较低水平发挥其生物学作用,当TNF-α产生过多时,将诱发一系列妊娠相关疾病,其中包括GDM。与糖耐量正常的孕妇相比,GDM患者的胎盘可释放更多TNF-α,所以GDM患者TNF-α明显高于糖耐量正常的孕妇。而本实验结果也表明:在GDM患者中血糖控制较好,Hb Alc<7.0%,hs-CRP、IL-6和TNF-α水平显著低于血糖控制较差,Hb Alc>7.0%的GDM患者,GDM患者的血糖控制水平与炎症因子呈显著正相关。故检测孕妇hs-CRP、IL-6、TNF-α水平,可以及时发现GDM,对GDM的预防、控制及预后都有着重要的意义。
[1]乐 杰.妇产科学[M].7版.北京:人民卫生出版社,2008:150-154.
[2]徐 琳,邵东红,叶元华,等.妊娠期糖尿病孕妇胰岛β细胞功能及胰岛素抵抗受血糖影响的变化[J].中国实用妇科与产科杂志,2005,21(8):481-483.
[3]American Diabetes Association.Standar ds of Medical Care in Diabetes-2011[J].Diabetes Care,2011,34(suppl1):S11-S61.
[4]Ki m C,Newton KM,Knopp RH.Gestational diabetes and the incidence of type 2 diabetes:a systematic review[J].Diabetes Care,2002,25(10):1862.
[5]Mc Lachlan KA,O'Neal D,Jenkins A,et al.Do adiponectin,TNF-α,leptin and CRP relate to insulin resistance in pregnancy?Studies in wo men with and without gestational diabetes,during and after pregnancy[J].Diabetes Metab Res Rev,2006,22(2):131-138.
[6]Ferraz TB,Motta RS,Ferraz CL,et al.C-reactive protein and features of metabolic syndro me in Brazilian wo men wit h previous gestational diabetes[J].Diabetes Res Clin Pract,2007,78(1):23-29.
[7]Morisset AS,DubéMC,CotéJA,et al.Circulating interleukin-6 concentrations during and after gestational diabetes mellit us[J].Acta Obstet Gynecol Scand,2011,90(5):524-530.
[8]Bacha F,Saad R,Gungor N,et al.Adiponectin in youth:relationship to visceral adiposity,insulin sensitivity,and beta cell function [J].Diabetes Care,2004,27(2):547-552.
[9]贺昕红,蔺 莉.妊娠期糖尿病孕妇血中肿瘤坏死因子-α的变化[J].首都医科大学学报,2007,28(4):243-245.

