不同增强强度超声造影对肾脏肿物的诊断价值
随着影像技术的发展,许多无症状、小的肾脏肿瘤逐渐被发现。经外科切除的肾脏肿瘤中,约30%为良性;约25%为低转移可能性的恶性肿瘤,即低度恶性肿瘤,包括除透明细胞癌及Ⅱ型乳头状癌外的大部分肾脏原发肿瘤[1],对这些肿瘤可以行保守治疗[2]。常规超声检查无法定性诊断肾脏肿瘤,更无法区分肾脏肿瘤的恶性程度。与增强CT比较,超声造影评估复杂性囊性肾脏肿物有较大价值[3,4],但其对肾脏实性肿物的诊断价值尚有争议[5-7]。本研究拟通过分析不同增强强度超声造影表现的肾脏肿物,提高肾脏肿瘤的定性诊断率,探讨超声造影在判断肾脏肿瘤病理分型中的价值。
1 资料与方法
1.1 研究对象 选择2010-01~2011-11天津医科大学附属肿瘤医院泌尿外科首诊并拟行肾脏外科手术,且常规超声能显示的122例肾脏肿瘤患者。排除10例以囊性为主(囊性成分>75%)的肾脏肿瘤患者,共纳入112例实性或以实性为主的肾脏肿瘤患者,其中男71例,女41例;年龄19~79岁,平均(53.5±12.2)岁;13例可见肉眼血尿,9例腰部疼痛,其余均为体检发现。本研究经天津医科大学附属肿瘤医院医学伦理委员会批准,所有患者均知情同意并签署知情同意书。
1.2 仪器与方法 常规超声使用GE Logic 9超声诊断仪(探头频率4 MHz),由一位有经验的超声医师仔细扫查,记录肾脏肿物的常规超声特征,寻找最佳超声造影平面。超声造影剂采用声诺维(SonoVue),手动振荡成悬浊液5 ml,静脉注射1.2 ml,注射后立即团注生理盐水5 ml。嘱患者于造影剂灌注及退出过程中屏住呼吸至少30 s,屏气困难者,可进行浅呼吸。探头置于感兴趣区,动态影像保留包括灌注期(0~30 s)及灌注后期(>30 s),从注入造影剂到其后4 min。大多数动态存储时长为1 min。所有患者均行二次注射,间隔时间大于8 min,无不良反应发生。
1.3 图像分析 由2位超声专家采用双盲法共同对超声造影动态影像进行分析,主要分析峰值增强程度以及增强后有无液化坏死区等。低增强超声造影表现定义为峰值增强强度低于肾皮质,高或等增强超声造影表现定义为峰值增强强度强于或等于肾皮质。
1.4 病理检查 由肾脏肿瘤病理学专家分析肿瘤的大小、性质、组织学类型等。以病理结果作为“金标准”,评估不同增强强度超声造影表现对肾脏肿物的诊断效能,包括敏感度、特异度、阳性预测值、阴性预测值。
1.5 统计学方法 采用MedCalc 12.1.0.0软件,低增强组与高或等增强组肾脏肿物组织学类型比较采用χ2检验,乳头状癌及嫌色细胞癌与透明细胞癌增强程度的差异比较采用Fisher确切概率法,P<0.05表示差异有统计学意义。
2 结果
2.1 病理结果 112例共112个肿瘤,左肾51例,右肾61例;最大直径1.3~14.0 cm,平均(4.3±2.1)cm。49例肿瘤>4 cm,63例肿瘤≤4 cm。112例肾脏肿物中,恶性肿瘤101例,其中透明细胞癌83例(包括4例伴乳头状癌,1例伴嫌色细胞癌),多房囊性肾癌2例,Ⅰ型乳头状癌8例,嫌色细胞癌4例,肾母细胞癌1例(低度恶性),转移性肾癌2例(原发癌1例为肺癌,1例为卵巢癌),低度恶性血管平滑肌脂肪瘤1例;良性肿瘤或瘤样病变11例,其中血管平滑肌脂肪瘤8例,嗜酸细胞瘤1例,后肾腺瘤1例,肾重复畸形伴下肾萎缩1例。
2.2 超声造影分析 注射造影剂后112例肿瘤均增强,其中低增强26例(23.2%);高或等增强86例(76.8%),其中高增强54例,等增强32例。26例低增强肿物中,5例增强后有液化坏死区(包括2例乳头状癌,3例透明细胞癌);86例高或等增强肿物中,39例增强后有液化坏死区(包括36例透明细胞癌,2例多房囊性肾癌,1例血管平滑肌脂肪瘤)。
2.3 不同增强强度对肾脏肿物的诊断差异 低增强组中,13例为低度恶性,4例为良性,8例为透明细胞癌(1例伴乳头状癌,1例伴嫌色细胞癌,1例肿瘤内伴较大范围液化坏死区),1例为转移性肾癌。13例低度恶性肿瘤包括8例Ⅰ型乳头状癌(图1),4例嫌色细胞癌(图2),1例肾母细胞瘤。4例良性肿物包括2例血管平滑肌脂肪瘤(图3),1例后肾腺瘤,1例肾重复畸形伴下肾萎缩。86例肾脏肿物呈高或等增强,其中75例透明细胞癌(图4),2例多房囊性肾癌,1例转移性肾癌,1例低度恶性血管平滑肌脂肪瘤,7例良性肿瘤(1例嗜酸性腺瘤,6例血管平滑肌脂肪瘤)。低增强组与高或等增强组病理类型差异有统计学意义(χ2=28.66,P<0.01)。低增强组中,17例为低度恶性或良性肿物。本组8例乳头状癌及4例嫌色细胞癌均表现为低增强。高或等增强组中,75例为高度恶性的透明细胞癌。乳头状癌及嫌色细胞癌与透明细胞癌超声造影表现比较,低增强的声像特征差异有统计学意义(P<0.01)。
2.4 不同增强强度对肾脏肿物的诊断效能 低增强对诊断肿物是否为低度恶性或良性的敏感度为62.96%(95%CI42.37%~80.60%),特异度为 89.41%(95%CI80.85%~95.04%),阳性预测值为 65.38%(95%CI44.33%~82.79%),阴性预测值为88.37%(95%CI79.65%~94.28%)。高或等增强对诊断肿物是否为透明细胞癌的敏感度为90.36%(95%CI81.89%~95.75%),特异度为62.07%(95%CI42.26%~79.31%),阳性预测值为87.21%(95%CI78.27%~93.44%),阴性预测值为69.23%(95%CI48.21%~85.67%)。
高或等增强联合增强后有液化坏死区对诊断肿物是否为透明细胞癌的敏感度为48.00%(95%CI36.31%~59.85%), 特 异 度 为 91.89%(95%CI78.09%~98.30%), 阳 性 预 测 值 为 92.31%(95%CI79.13%~98.38%), 阴 性 预 测 值 为 46.58%(95%CI34.80%~58.63%)。
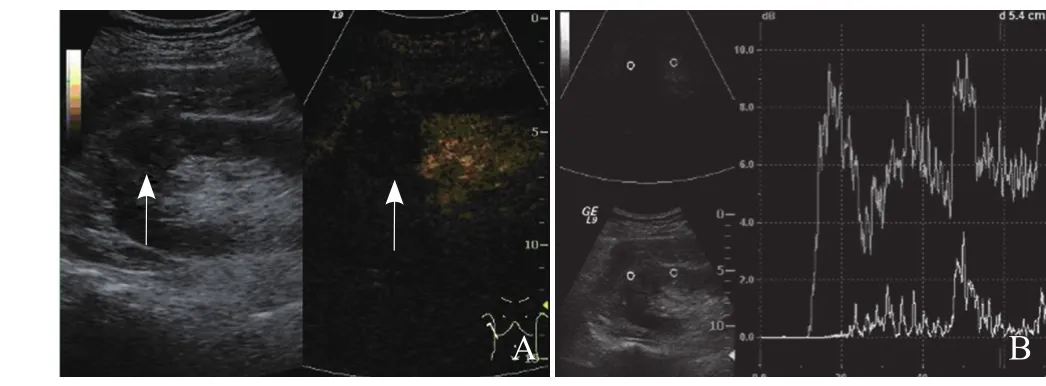
图1 A.右肾上极乳头状癌,左图为灰阶超声图像,肿物呈低回声(箭),右图为超声造影图像,注入造影剂后46 s肿物(箭)与周围肾实质比较呈低增强;B.时间-强度曲线提示,肿物(上线)增强程度低于周围肾实质(下线)。上图为超声造影图像,下图为灰阶超声图像
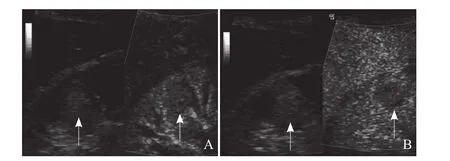
图2 A.右肾上极嫌色细胞癌,左图为灰阶超声图像,肿物呈高回声(箭),右图为超声造影图像,注入造影剂后14 s肿物(箭)与周围肾实质比较呈低增强;B.注入造影剂后46 s肿物(箭)与周围肾实质比较呈低增强。左图为灰阶超声图像,右图为超声造影图像
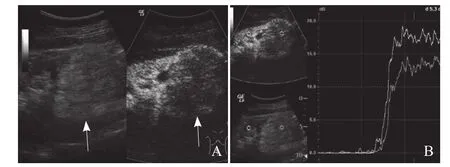
图3 A.右肾下极血管平滑肌脂肪瘤,左图为灰阶超声图像,肿物呈高回声(箭),右图为超声造影图像,注入造影剂后22 s肿物(箭)与周围肾实质比较呈低增强;B.时间-强度曲线提示,肿物(上线)增强程度低于周围肾脏实质(下线)。上图为超声造影图像,下图为灰阶超声图像
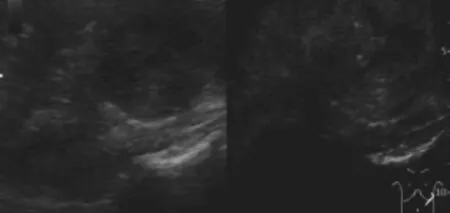
图4 左肾下极透明细胞癌,左图为灰阶超声图像,肿物呈低回声(箭),右图为超声造影图像,注入造影剂后28 s肿物(箭)与周围肾实质比较呈高增强,内部可见液性坏死区
3 讨论
随着影像技术的发展,肾脏肿瘤的发现率越来越高。偶然发现的肾脏肿瘤多经外科切除,但切除的肿瘤中部分为低度恶性或良性。低度恶性的肾脏肿瘤与透明细胞癌相比,其转移可能性低,5年生存率高[2,8]。肾细胞癌中,透明细胞癌患者的5年生存率仅为55%~60%,而乳头状肾癌和嫌色细胞癌患者的5年生存率可达80%~90%,其中嫌色细胞癌预后更佳[8]。术前明确肾脏肿瘤的性质及病理组织分型有利于临床制订治疗方案,避免不必要的根治术,从而减少术后并发症的发生,降低病死率。常规超声不能准确鉴别肾脏肿瘤的性质,也不能预测肾脏肿瘤的病理类型[9]。超声造影能显示组织或病灶内部的血供和灌注,判断病灶的内部结构,有助于判断肾脏肿瘤的性质及分型。
本研究结果显示,低增强组与高或等增强组病理类型存在差异。低增强组中低度恶性或良性病例较多(17/26),高或等增强组中高度恶性的透明细胞癌病例较多(75/86)。低增强对判断肿物是否为低度恶性或良性有意义,其敏感度为62.96%,特异度为89.41%,阳性预测值为65.38%,阴性预测值为88.37%;而高或等增强对诊断透明细胞癌有帮助,其诊断敏感度为90.36%,特异度为62.07%,阳性预测值为87.21%,阴性预测值为69.23%。高或等增强联合增强后有液化坏死区的声像特征可进一步提高诊断透明细胞癌的信心,其诊断特异度为91.89%,阳性预测值为92.31%。Gerst等[10]研究发现,低增强诊断肿物是否为非透明细胞癌的敏感度为55%,特异度为91%,阳性预测值为75%,阴性预测值为81%,认为超声造影增强强度联合其他声像特征可以鉴别透明细胞与非透明细胞肿物。
本组112例肾脏肿物中,8例Ⅰ型乳头状癌、4例嫌色细胞癌均呈低增强,二者与透明细胞癌鉴别,低增强表现有意义,与增强CT与MR结果[11-13]相符。嫌色细胞癌与乳头状癌各期CT增强强度无显著差异,影像表现多有重叠[12],但嫌色细胞癌与透明细胞癌、乳头状肾癌相比,超声造影达峰时不均匀增强的发生率较低,为乳头状肾癌的50%左右。即使嫌色细胞癌肿瘤直径很大,也不出现液化坏死及出血,多表现为均匀低增强[14]。
本组83例透明细胞癌中有75例呈高或等增强,与顾继英等[15]的研究结果一致,该研究表明肾透明细胞癌的平均峰值强度及微血管密度均高于乳头状癌与嫌色细胞癌,且峰值强度与肿瘤微血管密度呈正相关[15]。另外,本组有8例透明细胞癌呈低增强,其中1例伴乳头状癌,1例伴嫌色细胞癌,1例肿瘤内伴较大范围的液化坏死。既往研究表明透明细胞癌的低增强发生率为10%~38%[7,10,16]。Gerst等[10]研究认为低增强的透明细胞癌内部均有更大范围的液化及坏死,但该研究纳入病例数较少。低增强透明细胞癌的发生原因及预后尚待进一步探讨。然而本研究尚有一些局限性,如超声造影低增强组样本量小,未定量分析超声造影增强强度,未与增强CT及MR进行对比研究等,需进一步完善。
总之,低增强超声造影表现有助于诊断低度恶性或良性肾脏肿物,而高或等增强超声表现有助于诊断透明细胞癌。尽管应用超声造影不可能准确判断肾脏肿瘤的组织学类型,但超声造影可能有助于肾脏肿瘤患者的临床管理及预后评估。
[1]Reuter VE, Presti JC Jr. Contemporary approach to the classification of renal epithelial tumors. Semin Oncol, 2000,27(2): 124-137.
[2]Volpe A, Jewett MA. The role of surveillance for small renal masses. Nat Clin Pract Urol, 2007, 4(1): 2-3.
[3]Quaia E, Bertolotto M, Ciof fi V, et al. Comparison of contrastenhanced sonography with unenhanced sonography and contrast-enhanced CT in the diagnosis of malignancy in complex cystic renal masses. Am J Roentgenol, 2008, 191(4):1239-1249.
[4]徐勇, 张晟, 赵金坤, 等. 囊性肾肿物超声造影诊断分析.中华泌尿外科杂志, 2010, 31(10): 679-682.
[5]Li F Du L, Xing J, et al. Diagnostic efficacy of contrastenhanced ultrasonography in solid renal parenchymal lesions with maximum diameters of 5 cm. J Ultrasound Med, 2008,27(6): 875-885.
[6]Roy C, Gengler L, Sauer B, et al. Role of contrast enhanced US in the evaluation of renal tumors. J Radiol, 2008, 89(11 Pt 1): 1735-1744.
[7]Jiang J, Chen Y, Zhou Y, et al. Clear cell renal cell carcinoma:contrast-enhanced ultrasound features relation to tumor size.Eur J Radiol, 2010, 73(1): 162-167.
[8]Sheir KZ, El-Azab M, Mosbah A, et al. Differentiation of renal cell carcinoma subtypes by multislice computerized tomography. J Urol, 2005, 174(2): 451-455.
[9]Farrelly C, Delaney H, Mcdermott R, et al. Do all non-calci fi ed echogenic renal lesions found on ultrasound need further evaluation with CT? Abdom Imaging, 2008, 33(1): 44-47.
[10]Gerst S, Hann LE, Li D, et al. Evaluation of renal masses with contrast-enhanced ultrasound: initial experience. Am J Roentgenol, 2011, 197(4): 897-906.
[11]Jung SC, Cho JY, Kim SH. Subtype differentiation of small renal cell carcinomas on three-phase MDCT: usefulness of the measurement of degree and heterogeneity of enhancement.Acta radiol, 2012, 53(1): 112-118.
[12]赵金坤, 叶兆祥, 白人驹, 等. 肾癌常见病理亚型的MSCT诊断及鉴别诊断. 临床放射学杂志, 2011, 30(2): 210-214.
[13]王海屹, 张爱莲, 叶慧义, 等. 乳头状肾细胞癌的MR影像表现与病理对照分析. 中国医学影像学杂志, 2009, 17(3):198-201.
[14]黄备建, 李丛, 范培丽, 等. 超声造影在肾细胞癌亚型鉴别诊断中的价值. 中华医学超声杂志(电子版), 2011, 8(5):999-1007.
[15]顾继英, 张学梅, 杜联芳, 等. 肾细胞癌超声造影峰值强度与微血管密度的相关性研究. 临床超声医学杂志, 2009,11(9): 599-602.
[16]Haendl T, Strobel D, Legal W, et al. Renal cell cancer does not show a typical perfusion pattern in contrast-enhanced ultrasound. Ultraschall Med, 2009, 30(1): 58-63.

