甲状腺癌的诊断和外科治疗效果分析
山世岩,屈 翔,张慧明,高超英
甲状腺癌是头颈部常见的恶性肿瘤,近年来,甲状腺癌的发病率呈逐年升高的趋势,尤以女性发病率升高明显[1],其中分化型甲状腺癌约占甲状腺癌的98%[2]。甲状腺癌术前确诊率偏低,手术方式存在争议[3-4]。为了解其诊治规律,现将北京友谊医院与北京丰台医院2002—2006年手术治疗的101例甲状腺癌患者的诊治情况分析如下。
1 资料与方法
1.1 一般资料 本组患者101例,男25例(24.7%)、女76例(75.2%);年龄15~80岁,平均40岁。其中<45岁者57例(56.4%),≥45岁者44例(43.6%)。其他临床特征见表1。
1.2 临床表现 本病多以发现颈部肿物就诊,术前声音嘶哑10例,术前甲状腺功能异常3例。
1.3 观察指标 对101例患者的实验室检查、手术方式及5年生存率进行分析。
1.4 统计学方法 采用SPSS 11.5统计软件进行分析。计数资料采用相对数表示,患者生存状况采用Kaplan-Meier方法进行分析,多因素分析采用Cox回归方程分析;以P<0.05为有统计学意义。
2 结果
2.1 影像学检查 行B超检查的95例患者中实性结节49例(51.6%),囊性结节10例(10.5%),混合性结节36例(37.9%),均为中低回声团块,回声不均匀,边界欠清晰,无包膜或包膜不完整。60例包块内有明显血流信号(63.2%),19例可见细小钙化(20.0%)。其中B超发现颈侧淋巴结肿大15例,B超引导下细针穿刺活组织(FNA)检查55例〔37例(67.2%)术前确诊并和术后石蜡病理结果相同,15例可疑恶性并经术后病理证实,3例术前结果良性而术后石蜡病理为恶性〕。
行增强CT扫描18例,考虑恶性12例(70.6%)。行核素扫描89例患者中冷结节68例(76.4%)、凉结节11例(12.4%)、提示结节性甲状腺肿10例(11.2%)。
2.2 病理诊断 71例行术中冰冻检查,10例行术后石蜡病理检查,最终确诊乳头状癌77例、滤泡状癌 8例、髓样癌7例、未分化癌5例、其他癌4例(分别为甲状腺细胞相关性淋巴瘤、胸腺分化梭形细胞肿瘤、鳞状细胞癌浸润、转移性肾透明细胞瘤)。
2.3 手术方法 本组101例均行手术治疗,行肿物切除或患侧叶次全切除24例(23.8%),行甲状腺癌根治术77例(76.2%)。其中行根治加功能性颈部淋巴结清扫术者10例(9.9%),行二次手术8例(7.9%)。二次手术的原因为术中冷冻病理检查未能确诊为恶性,而术后石蜡病理确诊为恶性者。本组患者术前、术后均未输血,术后均予口服甲状腺素片。
2.4 术后并发症 声音嘶哑4例(4%),颈前及耳后持续麻木2例(2%)。经对症治疗后出院时均好转,无手术死亡。
2.5 随访 至2011年4月,共随访2~130个月,中位随访时间为70个月。死亡7例(6.9%),其中因甲状腺癌复发死亡4例(分别在术后1年、1年、2年、5年),死于其他疾病3例(分别在术后1年后死于肾癌、3年后死于其他疾病、5年后死于窒息)。共复发8例(7.9%),除死亡4例外,余4例分别为:(1)术后2周行B超检查发现颈淋巴结肿大行颈部淋巴清扫术,现随诊正常;(2)术后1个月行B超检查发现颈淋巴结肿大行颈部淋巴清扫术,现随诊正常;(3)术后半年行B超检查发现颈淋巴结肿大行颈部淋巴清扫术,1年后复发在外院就诊未手术,现随诊正常;(4)术后5年行B超检查发现颈淋巴结肿大行探查术,病理检查为淋巴结浸润,现随诊正常。术后101例患者均坚持服用甲状腺素片。
2.6 生存分析 5年无病生存率为89.1%(90/101),5年总生存率为93.06%(94/101)。甲状腺包膜外侵犯和未侵犯、完整切除和姑息切除、不同组织病理类型及手术方式患者5年总生存率间差异均有统计学意义(P<0.05,见表1)。Cox回归方程显示P均>0.05,未发现5年生存率的独立影响因素(见表2)。
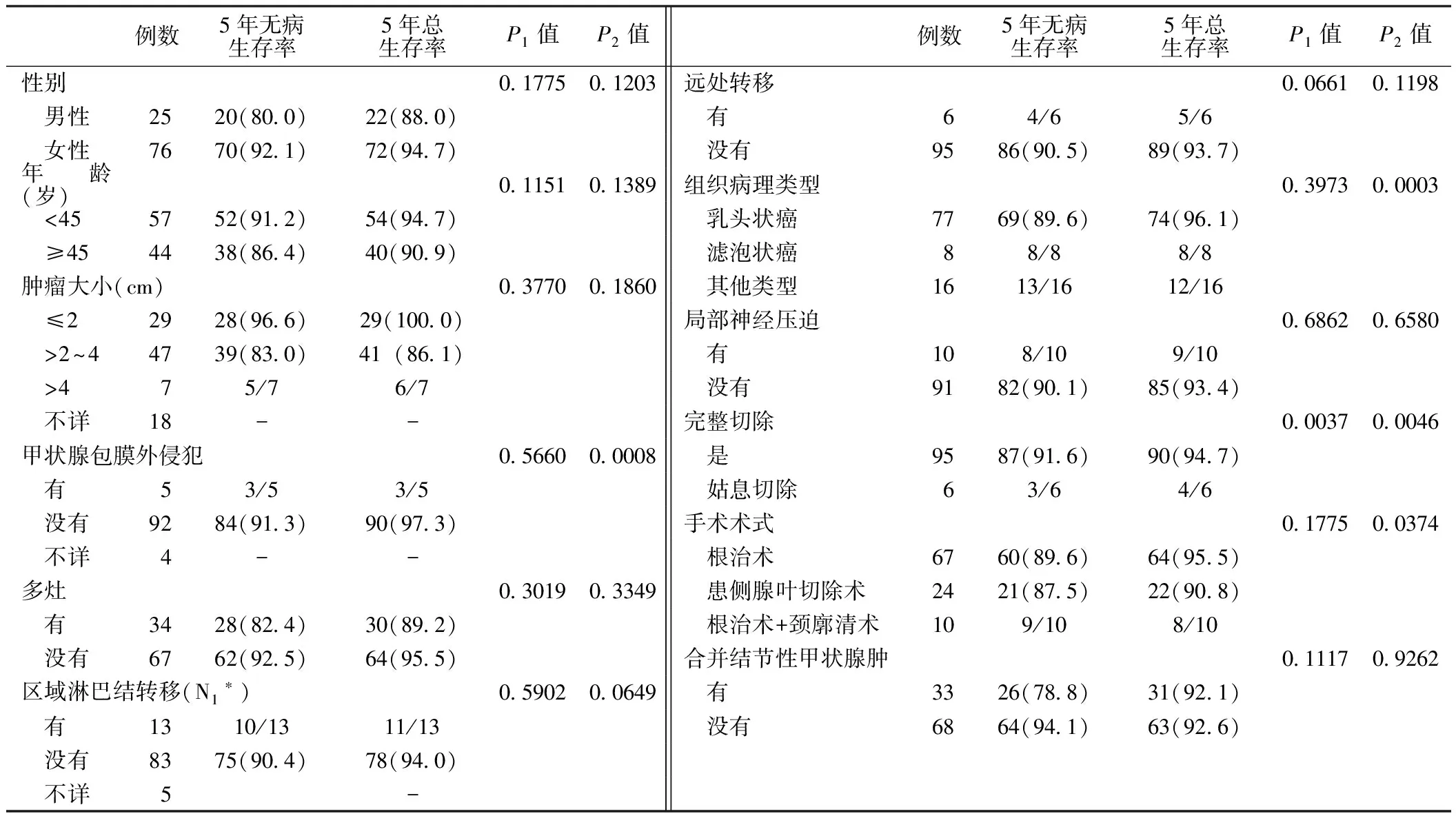
表1 101例甲状腺癌患者生存率分析〔n(%)〕
注:*根据UICC-AJCC第六版TNM分期定义;P1为5年无病生存率的比较;P2为5年总生存率的比较;-表示没有数据
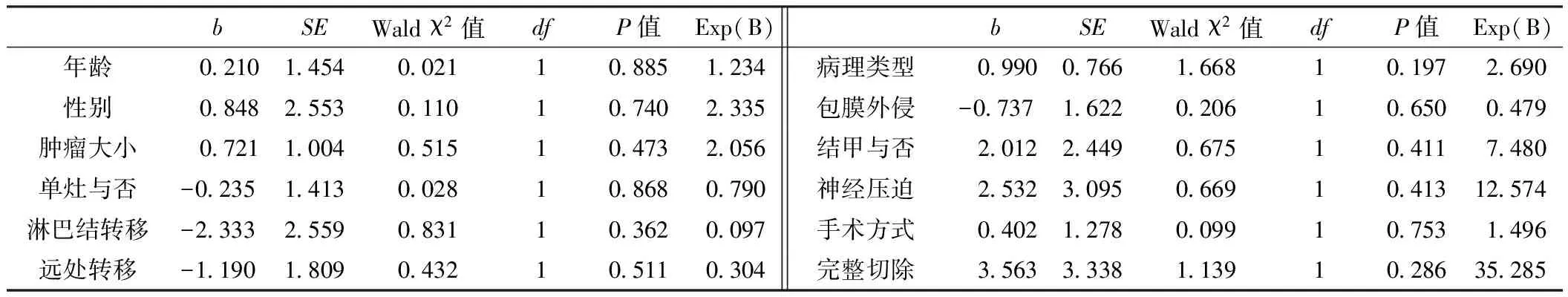
表2 5年总生存率的影响因素Cox回归分析
3 讨论
3.1 甲状腺癌的术前诊断 FNA对分辨甲状腺结节的良恶性具有重要作用,特别是超声引导下进行FNA能将细胞病理学的无法诊断率由15%降低到3%[5],已成为提高FNA准确性的主要手段。本组55例术前行B超引导下进行FNA,其中37例术前确诊并和术后石蜡病理结果相同,15例可疑恶性并经术后病理证实,3例术前结果良性而术后石蜡病理为恶性,诊断准确率67.2%。对B超提示甲状腺低回声的实质性结节、结节内部点状钙化或砂砾状、点状强回声、血流信号丰富者,要高度警惕分化型甲状腺癌。一项由多机构联合参与的研究试图找出甲状腺癌二维声像图的诊断标准,结果发现结节的形态、边缘特征和内部回声可作为诊断的重要依据[6]。
CT对于甲状腺癌的主要诊断作用在于能明确肿瘤的范围及有无淋巴结转移,在晚期尤其有邻近脏器侵犯或转移时,CT检查明显优于超声检查,而对于肿瘤本身性质的确定并无特异性。本组18例行CT检查,考虑恶性12例,阳性率为66.7%。
放射性核素检查可显示甲状腺结节的功能和形态,有助于判断甲状腺结节的性质。一般甲状腺癌结节多表现为冷结节或凉结节,但不是所有冷结节均是甲状腺癌结节。有学者报道单发冷结节中10%~20%为甲状腺癌,多发结节性甲状腺肿中仅有1%为甲状腺癌[7],故甲状腺放射性核素检查有其局限性,特异性不高。本组核素扫描89例,其中冷结节68例,凉结节11例,提示结节性甲状腺炎10例。其中冷结节术后病理为恶性者50例,占73.5%。
3.2 甲状腺癌的术中诊断 本组术中冰冻检查71例,其中60例(84.5%)和术后石蜡病理结果相同,8例不除外恶性,3例术前结果良性而术后石蜡病理为恶性。目前,FNA和术中冰冻病理切片检查已经作为甲状腺结节的定性诊断,被认为是最精确的检查方法,已被国内外普遍接受。
3.3 手术方式探讨 甲状腺癌的手术原则应该依据患者的临床资料、病理类型、临床分期及周围浸润程度和淋巴结转移情况实施不同的手术方式:(1)分化型甲状腺癌,包括乳头状癌和滤泡状癌。对于早期分化型甲状腺癌患者实施甲状腺腺叶及峡部切除术;对于微小浸润滤泡状癌或肿瘤>1.0 cm的乳头状癌患者行患侧全切术联合对侧大部分全切术(甲状腺癌根治术);对于双侧病灶患者采用甲状腺全切除术(甲状腺癌根治术)。有淋巴结转移者均应行淋巴结清扫。(2)髓样癌:常为多中心源性,故主张行双侧甲状腺全切。(3)未分化癌:有学者认为对于局限于腺体内的甲状腺未分化癌应尽量扩大手术范围。但本组5例未分化癌术中冰冻为恶性,并未明确报出未分化癌的病理类型,故根据术中情况行患侧全切加对侧次全切加功能性颈淋巴结清扫术,并未再扩大手术范围;其中1例3年后死于其他疾病,1例2年后死于复发。由于甲状腺癌主要以分化型甲状腺癌即乳头状癌和滤泡型癌为主,髓样癌及未分化癌仅占极少数,因此仅对分化型甲状腺癌的手术方式进行探讨。对于甲状腺实性结节肿瘤行局部切除时或切除手术范围偏小时,存在术后复发率高、增加患者二次手术痛苦及手术难度等缺点。因此对于除一些微小癌等明显低危因素存在行甲状腺腺叶及峡部切除术外,应根据术中冰冻检查的病理类型及是否有包膜侵犯等,行患侧全切加对侧次全切或双侧全切(既甲状腺癌根治术),获得了良好的愈后,术后石蜡病理均未提示残癌。
颈淋巴结清扫术是治疗头颈部癌颈淋巴结转移的有效方法,已被广泛采用,颈淋巴结转移会增加甲状腺癌的复发率[8],这已经被临床所公认。对明确有淋巴结转移者行颈淋巴结清扫,即治疗性颈淋巴结清扫是没有异议的。但对于N0期的甲状腺癌患者是否选择功能性颈淋巴结清扫术即行预防性淋巴结清扫尚有争议。笔者认为:(1)对临床颈淋巴结阳性患者应行颈淋巴结清扫术。(2)对临床颈淋巴结阴性患者不建议行选择性颈淋巴结清扫术,建议长期随诊,在随诊期间如出现颈侧转移淋巴结时,再行功能性颈淋巴结清扫术。对于如何判断甲状腺癌颈部淋巴结转移,笔者的经验是根据术前B超检查及术中探查有无颈淋巴结肿大来判断是否有淋巴结转移,尤其是对于术前B超检查提示颈部淋巴结肿大而术中扪及颈部淋巴结肿大的患者应常规清扫颈部淋巴结,或术前B超引导下对可疑肿大淋巴结进行FNA,淋巴结病理为阳性的,可作为颈淋巴结清扫的指征之一。
本组甲状腺癌患者同时合并有结节性甲状腺肿、桥本病等,其中33例合并结节性甲状腺肿,因此,对于甲状腺多发结节的患者也应警惕甲状腺癌的可能性。男性患者的病死率高于女性,且年龄越大预后越差[9]。TNM分期越高,局部扩散越广,预后越差[10]。有研究显示,甲状腺癌的复发和转移与年龄、性别、肿瘤大小、是否侵犯包膜、诊断时是否已有淋巴结转移、手术方式及是否行颈部淋巴结清扫等多种因素有关[11-12]。但本研究Cox回归方程显示以上因素均不是5年总生存率的独立影响因素,故有待进一步的研究证明。
综上,甲状腺癌的诊断与鉴别诊断有时比较困难,应对患者的发病年龄、结节特点、合并症状及B超检查结果进行综合分析。B超检查具较高的诊断符合率,并可提示诊断线索,宜作为常规检查,对于术前考虑有恶性可能的病例,术前在B超引导下进行FNA是非常有必要的,应该广泛推广[13]。联合应用CT、核素扫描等可实现优势互补并可以提高甲状腺癌的诊断准确率;对可疑恶性病例应行术中冷冻切片以进一步确诊。因大多数甲状腺癌恶性度低,手术是其主要的治疗手段,且手术效果好,术后并发症发生率低,故提倡早期诊断和及时采取合理的手术方案,以提高甲状腺癌的治疗效果和生存率。
1 陈振华,陈新民,刘红甲状腺手术治疗78例报告[J].湘南学院学报,2009,11(1):57.
2 王志明,李新营,吕新生,等.甲状腺的外科治疗[J].中国普通外科杂志,2002,11(5):263-265.
3 Kebebew E,Clark O.Differentiated thyroid cancer:"complete" rational approach[J].World J Surg,2004,24(8):942-951.
4 Frank R,Vander Velde TL,Doherty GM,et al.Management of nodular thyroid disease and thyroid cancer associated with neck irradiation[J].Probl Ceneral Surg,2007,14(6):27.
5 Castro MR,Gharib H.Continuing controversies in the management of tryorid nodules[J].Ann Intern Med,2005,14(2):926.
6 ShimuraH,HaraguchiK,Hiejima Y,et al.Distinct diagnostic criteria for ultrasonographk′examination of papillary thyroid carcinoma:a muhicenterstudy[J].Thyroid,2005,15(3):251.
7 裘法祖,孟承伟.外科学[M].北京:人民出版社,1990:299-300.
8 Gimm O,Brauekhoff M,Thanh PN,et al.An update of thyroid surgery[J].Eur J Nuel Med,2002,29(2):447.
9 林建龙,刘培锋,杨清海.甲状腺乳头状癌109例临床病理与预后分析[J].实用医学杂志,2003,19(5):506-507.
10 中山医科大学及同济医科大学病理学教研室.外科病理学[M].武汉:湖北科学技术出版社,1999:1299-1303.
11 余书勇,吴维敏.分化型峡部甲状腺癌12例外科治疗体会[J].海南医学院学报,2011,17(3):377-379.
12 Hassanain M,Wexler M.Conservative management of well-differentiated thyroid cancer[J].Can J Surg,2010,53(2):109-118.
13 张根娥,张仕英.甲状腺癌的高频彩超显像分析[J].实用心脑肺血管病杂志,2010,18(7):930.

