老年糖尿病合并酮症酸中毒患者血清甲状腺激素水平研究
王云枝,杜 婧
随着人们生活水平的提高,糖尿病的患病率明显增加,糖尿病并发症也严重威胁着人类的健康,已成为致死致残的主要原因。另一方面,由于人口老龄化的缘故,老年糖尿病发病率也明显增高,老年糖尿病合并酮症酸中毒的患者所占比例也在加大。除了关注糖尿病导致的急、慢性并发症以外,还应关注甲状腺激素水平的变化。故本研究就老年糖尿病合并酮症酸中毒患者甲状腺激素水平变化情况进行研究,现报道如下。
1 资料与方法
1.1 一般资料 选取2007年6月—2012年3月在我院住院的年龄>60岁的老年2型糖尿病患者143例,均符合1999年世界卫生组织(WHO)制定的糖尿病诊断标准。患者的肝功能及心电图均正常。排除:甲状腺病变、急性病毒性肝炎、低蛋白血症、心力衰竭、肾脏病、感染、发热者,孕妇,应用雌激素、雄激素、糖皮质激素者。根据是否合并酮症酸中毒,将患者分为两组:糖尿病合并酮症酸中毒组(A组,69例)和糖尿病不合并酮症酸中毒组(B组,74例)。
1.2 方法 测量患者的血压、身高、体质量,做心电图检查。入院后立刻查尿常规、血气分析及甲状腺激素〔包括总三碘甲腺原氨酸(TT3)、总甲状腺素(TT4)、游离三碘甲腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺激素(TSH)〕、糖化血红蛋白(HbA1c)、随机血糖、肾功能、电解质。计算体质指数(BMI),BMI(kg/m2)=体质量/身高2,次日空腹测定血糖、血脂、肝功能。HbA1c检测采用德国拜耳公司生产的DCA2000R及试剂;甲状腺激素测定采用美国贝克曼微粒子全自动化学发光免疫分析仪及该公司提供的相应试剂盒;血气分析测定采用Gem premier 3000血气分析仪;血脂、肝功能、肾功能测定采用大型日立全自动生化分析仪;尿常规检测采用OP-155分析仪。
A组患者按照酮症酸中毒的治疗原则治疗,即去除诱因、大量补液、应用胰岛素、维持水电解质酸碱平衡等。A组患者在酮症酸中毒纠正后3周,复查TT3、TT4、FT3、FT4、TSH。B组患者给予糖尿病常规治疗。

2 结果
2.1 A、B两组患者的临床资料比较 A、B两组患者性别构成、年龄、病程、BMI、空腹血糖(FBG)、随机血糖、HbA1c、血钠、血氯比较,差异无统计学意义(P>0.05);而两组血钾、血pH值、标准碳酸氢及碱剩余比较,差异有统计学意义(P<0.01,见表1)。
2.2 A、B两组患者甲状腺激素水平比较 治疗前A、B两组患者TT3、TT4、FT4水平比较,差异有统计学意义(P<0.01);而两组FT3、TSH水平比较,差异无统计学意义(P>0.05)。A组治疗后各甲状腺激素水平与B组比较,差异均无统计学意义(P>0.05)。A组患者治疗后TT3、TT4、FT4水平与本组治疗前比较,差异有统计学意义(P<0.01,见表2)。
2.3 不良反应 大多数患者在治疗期间无明显不良反应。
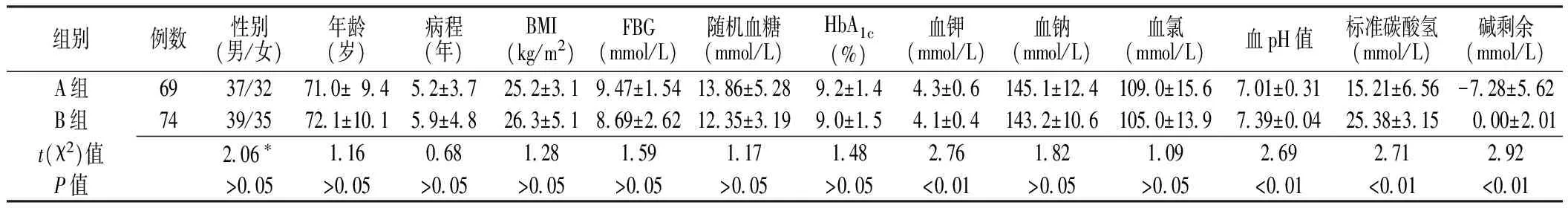
表1 A、B两组患者的临床资料比较Table 1 The comparison of patients′ clinical data between group A and group B
注:BMI=体质指数,FBG=空腹血糖,HbA1c=糖化血红蛋白;*为χ2值

表2 治疗前后A组、B组TT3、TT4、FT3、FT4、TSH水平比较Table 2 The comparison of TT3,TT4,FT3,FT4,TSH levels between group A and group B before and after therapy
注:与本组治疗前比较,*P<0.01;与B组比较,△P>0.05;-表示未测
3 讨论
糖尿病患者在感染、创伤或手术等应激状态时易发生酮症酸中毒,是一内科系统的急症。糖尿病患者在这种状态下,由于胰岛素分泌不足相对加重,导致脂肪合成下降、脂蛋白脂酶活性下降、库存脂肪分解增加,使血中游离脂肪酸增加,进入三羧酸循环物质增加,最终乙酰辅酶A增加;由于胰岛素不足导致磷酸化受限,这样草酰乙酸不足,导致乙酰辅酶A堆积,形成了糖尿病酮症酸中毒(DKA)[1],引起继发性全身变化。酸碱失衡、缺氧、细胞内pH变化等因素,抑制了外环的Ⅰ型5-脱碘酶,激活Ⅲ型5-脱碘酶,加速了甲状腺素(T4)向反三碘甲腺原氨酸(rT3)和三碘甲腺原氨酸(T3)向3,3′-T2转化,从而显著降低循环中的TT4、TT3水平,对TT3的生成有较强的抑制作用,使TT3水平进一步降低[2-3]。DKA应激状态下,儿茶酚胺、皮质醇分泌增加,也抑制TT4转化为TT3[3-5]。TT3、TT4减少时,糖尿病发生酮症酸中毒时缺氧、组织裂解产物增加,均可直接或间接产生白介素(IL)-1、肿瘤坏死因子α(TNF-α)、IL-6等细胞因子,影响TT3、TT4代谢[4-6]。本研究结果也显示治疗前糖尿病合并酮症酸中毒患者TT3、FT4、TT4水平显著低于单纯糖尿病患者。上述TT3、FT4、TT4的异常随着疾病的逐渐好转而恢复,经过3周的治疗,患者TT3、FT4、TT4水平较治疗前显著升高,与单纯糖尿病患者比较已经无显著差异。
老年DKA发生低TT3、低FT4、低TT4后,虽然无明显临床甲状腺功能减退(甲减)症状,但有时会误以为甲减。在这种情况下,应在恢复期再进行甲状腺功能检查,不要盲目进行治疗。因为老年患者本身容易合并心、脑血管疾病,如果盲目加用甲状腺激素,容易加重心脑血管疾病。总而言之,对于老年糖尿病合并酮症酸中毒患者的甲状腺激素的变化,要全面衡量病情、权衡利弊,不要匆忙加用甲状腺激素,以免加重病情。
1 史轶蘩.协和内分泌和代谢学[M].北京:科学出版社,2000:1397.
2 Wartofsky L,Burmen K.Alteration in thyroid functionin patients with systemic illness:the euthyroid sick syndrome[J].Endocr Rev,1982,3(2):164.
3 丁福万,纪敏.糖尿病酮症酸中毒合并低T3综合征30例临床分析[J].中国临床研究,2011,20(12):1101-1102.
4 于军霞,逄力男,孙宁.2型糖尿病患者合并低三碘甲状腺原氨酸综合征临床分析[J].临床合理用药杂志,2011,4(3A):31-32.
5 吴江涛.糖尿病急性并发症患者血清甲状腺激素变化规律及临床意义探讨[J].中国医药指南,2009,7(17):52-54.
6 周永华,韩晓骏,严冲.糖尿病酮症酸中毒甲状腺激素水平观察及预后评估[J].青海医药杂志,2006,36(10):6-8.

